« La mort c’est se réveiller du rêve de la vie. »
Hodjviri
Écrivain persan du XI ème siècle
— -
Directives anticipées : dernières volontés sur les soins en fin de vie
C’est une déclaration écrite que vous rédigez pour préciser vos souhaits liés à la fin de votre vie.
Vous exprimez ainsi par avance votre volonté de poursuivre, limiter, arrêter ou refuser des traitements ou actes médicaux.
Ce document aide les médecins, le moment venu, à prendre leurs décisions sur les soins à donner si vous ne pouvez plus exprimer vos volontés
Code de la santé publique : articles L1111-11 à L1111-12
Expression de la volonté des malades en fin de vie
Code de la santé publique : articles R1111-17 à R1111-20
Arrêté du 3 août 2016 relatif au modèle de directives anticipées
Réponse ministérielle du 13 juillet 2021 - Directives anticipées
Arrêté du 3 août 2016 relatif au modèle de directives anticipées prévu à l’article L. 1111-11 du code de la santé publique
Décret n° 2016-1067 du 3 août 2016 relatif aux directives anticipées prévues par la loi n° 2016-87 du 2 février 2016 créant de nouveaux droits en faveur des malades et des personnes en fin de vie
A lire sur le site officiel de l’administration française
DONNER OU RECEVOIR ?
Nous les professionnels de la santé, sommes tous des soignants.
Mais avant tout nous sommes des citoyens, et des adultes responsables.
Et par dessus tout, nous n’échappons pas à la règle des accidents corporels graves pouvant entraîner une mort encéphalique.
Du soignant, l’on devient soigné.
Puis l’on devient donneur potentiel.
Il convient de définir plusieurs points, pour que chacun se fasse son idée sur la question, si cela n’est pas fait.
Comment devient-on donneur ?
Toute personne en état de mort encéphalique est un donneur potentiel d’organes ou de tissus.
La mort encéphalique se définit par un état irréversible de cessation de toutes activités cérébrales.
Pour des raisons de prélèvements, les activités cardiaques et respiratoires sont maintenues artificiellement.
En France, il y a chaque année 500 000 décès. Le nombre de morts encéphaliques recensées, représente 2500 décès par an environ, pour 250 000 décès hospitaliers en court séjour.
Les causes : traumatismes crâniens graves, accidents vasculaires cérébraux.
Malgré la réanimation entreprise, la destruction du cerveau peut être irréversible et amener le schéma thérapeutique vers la mort encéphalique.
Le diagnostic de mort encéphalique
Il est clinique :
– absence totale de conscience et d’activités motrice spontanée
– absence totale de ventilation spontanée, vérifiée par une épreuve d’hypercapnie
– abolition des réflexes du tronc cérébral (pupilles, toux, cornée...)
Il est confirmé par un examen complémentaire :
– soit 2 EEG à 4 heures d’intervalle, d’une durée de 30 minutes chacun, montrant une activité électrique nulle.
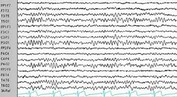
– soit une angiographie cérébrale (artériographie ou angioscanner) montrant l’arrêt de la vascularisation cérébrale.
Le constat de mort encéphalique est inscrit sur un procès verbal, conforme à la règlementation, et signé par deux médecins titulaires, ne faisant pas partie du même service que les médecins de l’équipe transplanteuse.
Les donneurs
L’âge n’est pas un critère limitant. Les antécédents et l’état physiologique du patient sont évalués afin d’apprécier la possibilité de greffe.
Le prélèvement
C’est une mission de santé publique. La loi sur la bioéthique de 2004 en fait une mission prioritaire.
Les centres hospitaliers non autorisés à prélever, doivent contacter le réseau de transplantation, afin que le patient soit transféré vers un centre autorisé faisant partie de son réseau.

Les frais relatifs au transfert des donneurs potentiels sont pris en charge par l’hôpital receveur qui effectue le prélèvement. (Article R 1211-10 du Code de la santé publique)
Les acteurs du prélèvement.
Les prélèvements sont faits dans des établissements autorisés. L’autorisation est délivrée par l’ARS, après avis de l’Agence de la biomédecine.
Les services de réanimation sont les pivots du recensement et de la prise en charge des donneurs potentiels.
La coordination hospitalière.
Constituée de plusieurs médecins et infirmier(e)s.
Elle est en lien avec le service de régulation et d’appui de l’Agence de la biomédecine, et constitue le dossier médical du donneur potentiel, interroge le registre national du refus, accueille et accompagne les familles et reçoit les différentes équipes de prélèvements dans son hôpital.
Elle s’assure de la meilleure restauration possible du corps du défunt et le restitue à la famille.
Le service de régulation et d’appui de l’Agence de la biomédecine.
Il est le lien entre les services de réanimation, les équipes de greffes, la coordination hospitalière, les SAMU...il est aussi en relation avec les services de l’Etat (DDASS et DRASS) et les ARH.

Dès qu’une mort encéphalique est constatée, le service de régulation est contacté parles services de réanimation ou la coordination hospitalière afin de donner un avis sur la faisabilité du prélèvement.
Il régule, assure la répartition et l’attribution des greffons dans sa région, et contacte les équipes médicochirurgicales de greffe.

On compte 6 régions articulées autour des villes de Paris, Lille, Rennes, Marseille, Nancy, Lyon + les drom.
Les prélèvements
Les organes
Ils sont prélevés comme une intervention chirurgicale. Après prélèvement des greffons du corps du donneur, la durée d’ischémie n’est que de 4 heures pour le coeur et 48 heures maximum pour le rein.
Les tissus
Certains tissus peuvent être prélevés en chambre mortuaire comme les cornées.
Les prélèvements sont adressés à une banque de tissus qui assure leur sécurité, leur traçabilité et leur distribution.
Chaque organisme de conservation valide les tissus et le cède aux équipes de greffe suivant les besoins.
Pour les cornées, les patients doivent être inscrits sur une liste d’attente gérée par l’Agence de la biomédecine.
Le corps
Les médecins ayant procédé à un prélèvement ou à une autopsie médicale sont tenus de s’assurer de la meilleure restauration possible du corps.
(Article L1232-5 du code de la santé publique/ loi de bioéthique du 6 août 2004)
Les frais de prélèvement, de greffe et de suivi médical du donneur sont intégrés dans une tarification à l’acte. Rien n’est à la charge de la famille.
Qui greffe ?
Les greffes d’organes sont uniquement pratiquées dans des établissements hospitaliers universitaires, par une équipe spécialisée dans la maladie concernée et autorisée par le ministère de la santé.
Les greffes de tissus sont pratiquées dans tous les établissements de santé ayant les équipements adéquats.
Quels organes greffe-t-on ?
– le cœur
– le foie
– les intestins
– les reins (permet l’arrêt de la dialyse)
– les poumons
– le pancréas (permet la diminution voire la suppression de l’insulinothérapie).
Quels tissus greffe-t-on ?
– la peau (grands brûlés)
– aorte
– cornée
– os
– ...
Que faire pour être greffé ?
Pour être greffé, les patients doivent être inscrits sur une liste nationale de l’Agence de la biomédecine.
Une priorité est instituée pour les patients atteints de défaillance aiguë conduisant à une mort rapide (hépatite fulminante), pour les enfants ou les patients ayant peu de chances d’accéder à un greffon du fait de leurs particularismes biologiques.
Les règles d’attribution
Les greffons sont attribués selon des règles homologuées par le ministère de la santé, publiée au Journal Officiel et mise en oeuvre par l’Agence de la biomédecine.
L’objectif étant d’assurer une répartition la plus équitable possible et de rechercher le meilleur receveur. Elles tiennent compte des contraintes techniques liées au prélèvement, au transport et au maintien de la viabilité du greffon.
En savoir plus sur la classification des donneurs en état de mort encéphalique, Maastricht I, II, III.
Au 1er janvier 2023, il y avait 10 810 patients en liste d’attente active (donc immédiatement éligibles à une greffe d’organe), tous organes confondus.
Chiffres de la greffe d’organes en 2022
5 494 greffes ont été réalisées (dont 533 à partir de donneurs vivants) en 2022 contre 5 276 en 2021, soit une hausse de 4 %.
Pour les greffes à partir de donneurs vivants, 533 greffes ont été enregistrées en 2022 contre 522 en 2021, dont 511 greffes rénales avec donneurs vivants.
Consultez la base de données de l’agence de biomédecine
La greffe à partir de donneur vivant.
Pour les organes :
La loi autorise le don et le prélèvement de ses organes de son vivant :
Le rein, un lobe hépatique, un lobe pulmonaire.
Qui peut donner de son vivant ?
La législation (article L 1231-1 et 1231-3 du code de la santé publique issus de la loi de bioéthique du 6 août 2004) fixe précisément les conditions de cet acte.
Le donneur doit avoir qualité de père ou de mère du receveur. Il peut aussi être son conjoint, ses frères ou sœurs, ses fils ou filles, ses grands-parents, ses oncles ou tantes, ses cousins germains ou cousines germaines, le conjoint de son père ou de sa mère et toute personne apportant la preuve d’une vie commune d’au moins deux ans avec le receveur.
Aucun prélèvement d’organe en vue de don, ne peut avoir lieu sur un mineur vivant, ou sur une personne majeure vivante faisant l’objet d’une mesure de protection légale.
Le prélèvement d’organe est gratuit.
L’Agence de la biomédecine est informée préalablement à la réalisation de tout prélèvement d’organes à des fins thérapeutiques sur une personne vivante. Elle gère un répertoire relatif aux donneurs vivants d’organes.
Pour les cellules souches hématopoïétiques
La moelle osseuse contient des cellules souches hématopoïétiques qui sont à l’origine des globules rouges et blancs et des plaquettes. On trouve ces cellules dans le cordon ombilical.
Le don peut provenir
– D’un membre proche de la famille du malade (le don de la moelle osseuse est le seul cas où un mineur peut être donneur)
– D’un donneur majeur inscrit sur le registre des donneurs volontaires de moelle osseuse.
– Du cordon ombilical lors de la naissance.
Quand le donneur est mineur, le consentement des titulaires de l’autorité parentale ou du représentant légal du mineur est obligatoire.
Information sur le don d’organes
C’est un comité d’experts indépendants qui délivre l’information des risques encourus et des conséquences éventuelles du prélèvement. Cette information n’est pas exclusive et ne remplace pas l’information délivrée par les équipes chirurgicales qui suivent les patients.
Comment exprimer son consentement ?
la loi oblige le donneur, avant le prélèvement,à exprimer son consentement devant le président du tribunal de grande instance ou le magistrat désigné par lui, qui s’assure que le consentement est libre et éclairé et que le don est conforme aux conditions fixées par la loi.
En cas d’urgence vitale, le consentement est recueilli par tout moyen par le procureur de la République. Le consentement est révocable par tout moyen et à tout moment.
Qui autorise le prélèvement ?
Il est autorisé par le comité d’experts qui a délivré l’information et qui a vérifié qu’elle est bien comprise par le donneur vivant, après expression de son consentement.
Que dit la loi ?
Les 3 grands principes des lois de la bioéthique sont
– le consentement
– la gratuité du don
– l’anonymat donneur/receveur
Principe du consentement présumé : toute personne est considérée consentante au don d’élément de son corps après sa mort, en vue de greffe, si elle n’a pas manifesté son opposition de son vivant.
La loi donne la possibilité de décider personnellement. En cas de décès, le médecin recherchera, après interrogation du registre national du refus
géré par l’Agence de la biomédecine, l’absence d’opposition du défunt auprès de ses proches.
Le don est gratuit et exclu toute rémunération en contrepartie de ce don.
Anonymat : le nom du donneur ne peut être communiqué au receveur, et réciproquement. La famille du donneur peut être informée des organes et tissus prélevés ainsi que du résultat des greffes.
Les religions
Aucune objection de principe de la part des confessions religieuses.
Quelques chiffres
En France chaque année, sont réalisées environ :
– 1200 prélèvements multi organes le plus souvent
– 2500 greffes de rein
– 900 greffes de foie
– 300 greffes de cœur
– 150 greffes de poumons
– 100 greffes de pancréas
– 20 greffes de cœur-poumons
– 4000 greffes de cornées
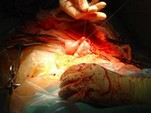
Chaque année plus de 11 000 malades ont besoin d’une greffe d’organes.
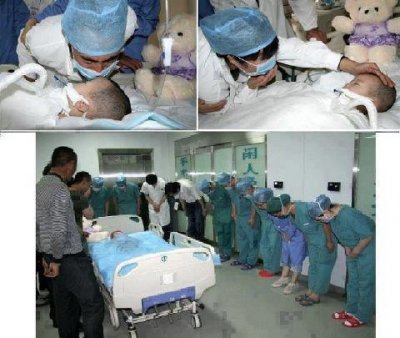
Cliquez sur la photo pour agrandir
- 1ère et 2ème photo : Le père et la mère embrassent leur bébé mort et lui disent adieu.
- 3ème photo : Le personnel médical s’incline devant le lit de l’enfant, parce que deux enfants ont été sauvés par ses reins et son foie.
- Si vous êtes pour le don d’organes et de tissus
– dites-le à vos proches pour qu’ils puissent en témoigner
– portez sur vous une carte de donneur, pas obligatoire, elle témoigne de votre intention.
- Si vous êtes contre
– dites-le à vos proches pour qu’ils puissent en témoigner
– demandez votre inscription au registre national des refus
Vous pouvez consulter le Décret no 97-704 du 30 mai 1997 relatif au registre national automatisé des refus de prélèvement
- [Le site dons d’organes
- Questions-réponses
§§§
n° vert (appel gratuit depuis un poste fixe) 0800 20 22 24
Numéro de l’Agence de la biomédecine pour recevoir une carte de donneur ou le formulaire d’inscription au registre national des refus.
Don du sang, don du corps, don d’organes site officiel de l’administration française
Tous les chiffres publiés par l’Agence de biomédecine
Lire les textes de Loi
- Souhaitant que ces informations vous aident dans votre décision.
Quelle qu’elle soit.
Arnaud BASSEZ
IADE
Administrateur
Les députés votent le renforcement du consentement présumé au don d’organes en l’aménageant
AFP
Publication : 11/04/2015
Les députés ont réécrit légèrement l’article sensible du projet de loi Santé sur le renforcement du consentement présumé au don d’organes en laissant la voie à d’autres possibilités que le registre national des refus pour exprimer son opposition à un prélèvement.
Le texte ainsi modifié maintient que le consentement au don d’organes sera présumé chez toute personne majeure décédée.
Les proches du défunt seront seulement "informés" par le médecin de la nature du prélèvement envisagé et de sa finalité et non plus consultés comme c’est le cas jusqu’à présent. L’amendement prévoit qu’à partir de 2018, le consentement au don d’organes sera ainsi présumé sauf si le nom du défunt figure dans le registre national des refus.
Selon l’amendement de la ministre Marisol Touraine voté par les députés vendredi, le registre national des refus serait le moyen "principal", et non plus exclusif, pour exprimer son refus d’un prélèvement d’organe à son décès. Les modalités par lesquelles ce refus pourrait être exprimé et révoqué sont renvoyées à un décret du Conseil d’Etat publié d’ici le 1er janvier 2017.
19.000 personnes sont aujourd’hui en attente d’une greffe en France. Et ce nombre augmente plus vite que le nombre d’organes prélevés, en raison d’un taux de refus qui avoisine les 40% alors même que, selon un sondage réalisé en 2013, près de 80% des Français seraient prêts à donner leurs organes.
Permettre de "sauver des centaines de vies"
Pour la député PS Michèle Delaunay, l’explication réside dans l’attitude souvent négative des familles qui, interrogées dans un moment de choc émotionnel, optent pour le non par précaution "quitte à le regretter par la suite".
Jean-Pierre Scotti, le président de la Fondation Greffe de vie, avait souligné que la modification de la loi permettrait de "sauver des centaines de vies", en augmentant le nombre de greffons disponibles.
Mais pour nombre de médecins et infirmiers chargés de faire les prélèvements il parait inconcevable de se passer du consentement des familles. "Personne ne prélèvera un organe si la famille n’y consent pas", selon le socialiste Gérard Sebaoun
"Votre article est très brutal pour les familles. Il faut faire l’inverse. Dire de son vivant qu’on est d’accord", a jugé l’UMP Bernard Debré. L’UDI Arnaud Richard a tenté en vain de faire adopter un amendement pour que l’accord ou le refus du prélèvement d’organe soit inscrit sur la carte Vitale.
source huffingtonpost.fr
Élargir les critères de sélection des donneurs d’organe compromet-il la greffe ?
L’allongement de la durée de vie a augmenté la prévalence de la maladie rénale chronique et le nombre de personnes âgées en insuffisance rénale terminale. Pour ces patients, la greffe de rein est parfois la meilleure solution, dépassant la dialyse en termes de qualité de vie, de longévité et de coût. Cela a créé une pénurie préoccupante de greffons qui a finalement conduit à élargir les critères de sélection des donneurs, ouvrant la possibilité d’un don d’organes à des personnes de plus de 60 ans ou entre 50 et 59 ans ayant des comorbidités cardio-vasculaires. En Europe, 30 % des greffes de reins proviennent de donneurs décédés « à critères élargis », et en France, 47 %. Il est probable que dans les années futures ces donneurs à critères élargis deviennent la principale source de dons d’organes, aussi bien de reins que de cœurs, poumons et foies. Notons toutefois que si cette source n’est pas négligée en Europe, elle reste peu utilisée dans d’autres régions du monde, notamment aux Etats-Unis ou un peu moins de 17 % des greffes se font à partir d’organes obtenus de donneurs à critères élargies.
Se priveraient-ils d’une source non négligeable d’organes ou cette mesure de prudence est-elle au contraire justifiée ?
Pour le savoir, une équipe française a réalisé une étude prospective de cohorte, incluant près de 3 000 patients transplantés rénaux dont 33,2 % avaient reçu des organes de donneurs à critères élargis. Il apparaît qu’ils ont en effet une survie totale après 7 ans inférieure à ceux qui avaient reçu un organe d’un patient répondant aux critères standard (80 % vs 88 %). Il est possible toutefois de repérer certains éléments déterminants intervenant sur le risque de rejet de greffe. Deux éléments notamment semblent particulièrement décisifs : il s’agit de la présence d’anticorps anti-HLA dans le sang du receveur le jour de la greffe (HR [hazard ratio] = 3,00 ; intervalle de confiance à 95 % de 2,3 à 3,9) et un temps d’ischémie froide du greffon prolongé (> 12 heures : 1,53 ; 1,1 à 2,1).
En ne réalisant la transplantation qu’en l’absence des anticorps anti-HLA (en les dépistant le jour de l’intervention) et en renduisant le temps d’ischémie froide, la survie à 7 ans des greffés ayant bénéficié d’un don selon les critères élargis apparaît alors significativement prolongée.
Cette stratégie permet d’atteindre une durée de survie comparable à celle des transplantations dont les donneurs répondent aux critères classiques, et, pendant la durée de l’étude, c’est à dire 9 ans, cette stratégie a permis de sauver plus de 540 vies.
Dr Roseline Péluchon
Référence : Aubert O et coll. : Long term outcomes of transplantation using kidneys from expanded criteria donors : prospective, population based cohort study. BMJ 2015 ; 351 : h3557.
Don d’organes : « Quand la famille s’oppose, faisons la taire ! »
Publié le 28/11/2015
Parmi les nombreuses mesures sujettes à polémique intégrées dans le projet de loi de santé, figure la volonté de certains parlementaires, soutenus par le gouvernement, de ne plus rechercher auprès des proches d’une personne décédée la position de cette dernière concernant le prélèvement de ses organes. Les familles ne seraient plus interrogées, mais uniquement informées qu’en l’absence d’inscription du patient sur le registre des refus, son consentement au don est présumé et le prélèvement pourra donc être effectué. L’objectif du législateur est de pouvoir faire progresser le nombre de greffons disponibles en agissant sur le principal obstacle : un taux de refus autour de 30 %, qui n’a pas diminué depuis plusieurs années.
Cependant, la majorité des responsables des activités de prélèvements et de greffes s’opposent à une telle évolution, tandis que les explications confuses, censément rassurantes du gouvernement en la matière, n’ont nullement permis d’apaiser les inquiétudes.
Pour nous, le docteur Colavolpe revient sur les enjeux de cette modification législative, qui non contente d’être promue en dehors de toute concertation, se révélera sans doute, si elle est définitivement actée, sans aucune efficacité sur le nombre de greffons.
Par le Dr Jean-Christian Colavolpe*
La législation actuelle relative au don d’organes après la mort repose sur le principe du consentement présumé. « En France, la loi dispose que toute personne est considérée comme consentante au don d’éléments de son corps en vue de greffe si elle n’a pas manifesté d’opposition de son vivant. La loi prévoit la possibilité de s’opposer par deux moyens : l’inscription au registre national des refus et/ou la communication de sa position à ses proches qui en témoigneront » (Agence de la Biomédecine). Légalement, les proches n’ont pas le pouvoir de s’opposer au prélèvement mais uniquement de témoigner d’un éventuel refus exprimé par le défunt de son vivant.
Depuis plus de 15 ans le taux de refus au don d’organes est d’environ 30 % (33,6 % en 2014) ce qui contribue à la "pénurie" en greffons avec pour conséquences des décès de receveurs en liste d’attente et une médiane d’attente de 27,6 mois pour la greffe rénale.
Comment réduire les refus ? En excluant le témoignage des proches ! C’est la philosophie de l’amendement 2522 du 10 avril 2015 déposé par le gouvernement qui conduit à ne plus prendre en compte le témoignage des proches, ceux-ci étant seulement informés des organes et tissus prélevés. En paraphrasant Bertolt Brecht « Quand le peuple se trompe, il faut changer le peuple » on pourrait dire, concernant le don d’organes, « Quand la famille s’oppose, faisons la taire ! »
Des taux de refus très variables
Prendre en compte le témoignage des proches est-il à l’origine du taux élevé des refus ? Il n’en est rien. En Espagne où s’applique également le consentement présumé, où l’entretien avec la famille constitue le mode exclusif de recueil de la non opposition du défunt, le taux des refus est de 18 %. La Belgique qui applique le principe de la solidarité présumée et où, en l’absence d’inscription sur le Registre des refus ou sur le Registre des donneurs explicites, la famille au premier degré et le conjoint peuvent s’opposer au don d’organes, a un taux de refus d’environ 20 %.
En France on constate d’importantes disparités régionales que la législation ne saurait expliquer : 40 % de refus en Ile-de-France et seulement 20 % dans le Limousin. Il ne faut pas imputer à la loi ce qui résulte d’une insuffisance de nos pratiques concernant la sensibilisation, l’information du public et des personnels de santé. Le professionnalisme des équipes (médecins réanimateurs, urgentistes et personnels des coordinations hospitalières de prélèvement) est sans nul doute le facteur déterminant du positionnement final des familles et explique en partie les disparités observées dans les taux de refus.
Mauvaise foi
Peut-on se passer du témoignage des proches ? Concernant les familles qui s’opposent au don, un partisan du « renforcement du consentement présumé » a eu cette formule lapidaire : « On ne leur retire que le droit de mentir sur le consentement du défunt ». Dans la majorité des cas, lorsqu’un proche a connaissance d’une position favorable du défunt vis-à-vis du don d’organes il en informe le médecin réanimateur et/ou la coordination des prélèvements. Soutenir que les proches témoigneraient d’une opposition alors même qu’ils auraient connaissance d’une position favorable au don relève de la mauvaise foi. De même, l’affirmation selon laquelle « La plupart des familles qui refusent le don d’organes le regrettent quelques jours plus tard » est sans fondement. Depuis trois ans nous adressons systématiquement dans le mois qui suit un questionnaire aux proches en cas de refus de leur part, aucune « expression de regret » ne nous est parvenue. Aucun pays européen (sauf à inclure la Russie) ne pratique de prélèvement d’organes en cas d’opposition des familles. Si la « non opposition » des proches comme préalable au don d’organes est la règle dans tous les pays démocratiques appliquant le principe du consentement présumé en l’absence d’inscription de la personne décédée sur un éventuel registre des refus c’est que sans doute une application stricte du consentement présumé a été jugée comme non souhaitable et non réalisable.
Des attitudes contradictoires vis-à-vis des proches
Depuis le début de l’année, des prélèvements d’organes sur des personnes décédées d’un arrêt cardiaque et respiratoire persistant après qu’une décision d’arrêt des thérapeutiques ait été prise en raison du pronostic des pathologies ayant amené la prise en charge en réanimation sont réalisés en France (prélèvement d’organes en condition Maastricht 3). Cette pratique repose sur le recueil préalable auprès des proches de la non opposition du patient au don d’organes. Le donneur potentiel étant encore vivant lorsque la démarche en vue du don d’organes est faite, la consultation du registre des refus est légalement interdite. Il faut donc s’en remettre au témoignage des proches. On ne peut pas, lorsque le donneur potentiel est décédé en mort encéphalique appliquer strictement le principe du consentement présumé, mettre à l’écart les proches en excluant leur témoignage et, dans le cas d’un donneur potentiel non encore décédé (Maastricht 3), demander aux proches de témoigner de la position de la personne vis-à-vis du don d’organes. Il est nécessaire de garder à l’esprit la cohérence d’ensemble de notre attitude vis-à-vis des proches et d’éviter que les acteurs de terrain soient confrontés à des situations contradictoires propres à générer des comportements inadaptés.
Que retenir ? Les partisans d’une modification de la législation actuelle devraient prendre en compte les propos du Professeur Rafael Matesanz directeur de l’Organisation nationale de transplantation (ONT) en Espagne et "père" du modèle espagnol : « Il n’y a pas un seul cas au monde où les donneurs ont augmenté après une simple modification de la loi ». « Il faut aussi un modèle d’organisation approprié, sans lequel les dons n’augmenteront pas, même en modifiant la loi. ».
En France, ce n’est pas la loi qu’il faut changer, c’est l’organisation qui doit évoluer.
*Coordination hospitalière des prélèvements d’organes et de tissus, Hôpital de la Timone Adultes, Marseille
source : jim.fr
Don d’organes : progression des inscriptions au registre national du refus
Publié le 11/04/2016
La loi de santé prévoit le renforcement du principe du consentement présumé au don de ses organes. Cette disposition qui a fait couler beaucoup d’encre repose sur la constatation d’un décalage important entre la part très majoritaire de Français se déclarant favorable au don de leurs organes et un taux de refus au moment de la demande de prélèvements qui stagne autour de 33 %.
Désemparées par la mort brutale de leur proche, ne connaissant pas toujours sa position sur le sujet et refusant également dans certains cas qu’à la disparition s’ajoute un geste parfois difficilement acceptable psychologiquement : les familles se montrent fréquemment hostiles au prélèvement. Les enquêtes réalisées par les associations et les institutions le confirment : quand 79 % des Français se disent favorables au don de leurs propres organes, seuls 63 % indiquent qu’ils y consentiraient pour un proche.
Un signe révélateur
Considérer le consentement nécessairement présumé en l’absence d’inscription sur le registre national qui enregistre les refus et donc restreindre le dialogue avec les familles à une simple procédure d’information est-il pour autant la solution ? Les discussions actuelles autour des décrets d’application sont aujourd’hui houleuses. En effet, si certaines associations, telles Greffe de vie ou Renaloo se montrent très favorables à cette orientation, d’autres ainsi que les spécialistes de la transplantation réprouvent l’idée de rompre la communication avec les proches.
On le sait, l’application des nouvelles dispositions (qui constituent en réalité un retour à l’esprit de la loi initiale) doit passer par l’établissement d’une liste de méthodes permettant de préciser son opposition au don de ses organes, parallèlement à l’inscription sur le registre des refus. Ce registre est en effet supposé mal connu, mais il semble que les débats qui ont eu lieu l’année dernière lui aient offert un regain de notoriété.
En effet, selon des informations révélées par le Moniteur des pharmacies, le nombre d’inscrits sur le registre a progressé de 40 % en un an ; les services de l’Agence ont dû gérer entre 70 et 80 demandes par jour, contre moins d’une dizaine auparavant. Aujourd’hui, ce fichier recense 135 000 noms. Si ce nombre est encore trop faible pour expliquer l’ampleur du taux de refus, cette augmentation signe une certaine forme d’inquiétude vis-à-vis de l’évolution de la loi. Certains de ceux qui avaient préféré ne pas "officialiser" leur opposition au don de leurs organes, convaincus que leurs proches pourraient la signaler le cas échéant, préfèrent aujourd’hui franchir le pas de cette inscription. Le climat de défiance redouté par les équipes de transplantation paraît se dessiner.
Automatiser la prise de position ? Une solution repoussée
Une telle tendance et les discussions qui accompagnent la rédaction des textes d’application contribuent à s’interroger de nouveau sur la pertinence d’un changement de paradigme : et s’il était plus constructif d’imposer aux Français, au gré d’une démarche administrative banale, de préciser leur position sur le sujet. C’est l’objet d’une nouvelle proposition de loi, récemment déposée par le député LR, Thierry Mariani, qui suggère que la position sur le don d’organe figure automatiquement sur le permis de conduire. Cette proposition devrait être retoquée à l’instar de toutes celles similaires précédemment présentées au nom du principe du consentement présumé.
Elle n’a pas d’ailleurs la faveur de certaines associations, telle la Fondation Greffe de vie qui dans Ouest France refusait un dispositif altérant le principe de confidentialité (on aurait cependant pu imaginer un mécanisme de cryptage à l’heure de l’informatisation) et rappelait qu’aujourd’hui ce ne sont plus les accidentés de la route qui forment le plus grand contingent de donneurs potentiels.
Aurélie Haroche (jim.fr)
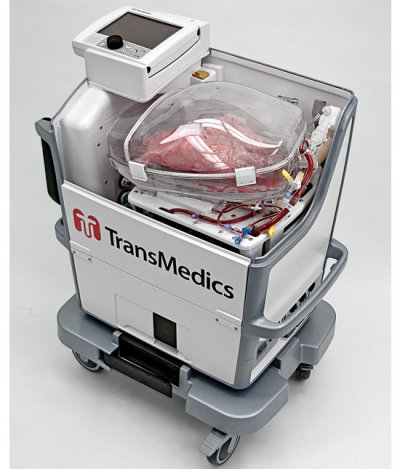
L’OCS (Organ Care System) révolutionne la greffe !
source : caducee.net
L’OCS (Organ Care System), système qui permet de conserver un greffon plus longtemps, est arrivé à Marseille grâce à la mobilisation de l’association Maryse ! Pour la vie. Cette innovation technologique majeure va permettre d’augmenter le nombre de prélèvements de greffons et diminuer les risques de rejet. Ce procédé révolutionnaire, qui vient des Etats-Unis, est en application clinique au sein de l’équipe du Professeur Pascal Thomas, un des spécialistes de la transplantation pulmonaire en France et chef de service à l’Hôpital Nord.
Maryse ! pour la vie, qui œuvre depuis plus de 8 ans pour la sensibilisation du Don d’organes, est en relation avec l’équipe du Professeur Pascal Thomas, Chef du service de chirurgie thoracique à l’Hôpital Nord, la première équipe française en nombre de transplantations effectuées en 2013.
Pour permettre la mise en œuvre du protocole international d’expérimentation sur Marseille, Maryse ! pour la vie s’est fortement mobilisée pour récolter les fonds nécessaires à l’acquisition de cet équipement inédit. Le Conseil général des Bouches-du-Rhône a ainsi contribué à hauteur de 210 000 € pour financer ce projet. Les 71 000 € restant ont été collectés auprès de familles marseillaises.
Qu’est-ce que l’OCS ?
Jusqu’à présent le transport de greffons s’opérait par isothermie, en plaçant l’organe prélevé en situation de froid intense dans une simple glacière. L’OCS bouscule cette pratique en inventant la normothermie. Cette nouvelle technique permet de prolonger la durée de conservation d’un greffon après son prélèvement.Ventilés et perfusés, les poumons continuent de « vivre » comme à l’intérieur du corps pendant près de 12h (au lieu des 6h actuels). Le petit robot imaginé par la société américaine Transmedics, permet de transformer l’organisation d’une transplantation en réduisant la dimension d’urgence, en élargissant la sélection des greffons et en diminuant les risques de rejet. Effectivement, en bénéficiant de plus de temps, les tests de compatibilités entre donneurs et receveurs peuvent être encore plus approfondis et les greffons habituellement rejetés peuvent être sélectionnés en leur appliquant des traitements appropriés. Et au-delà de toutes ces améliorations médicales, les greffes vont être diurnes et plus nocturnes, permettant la pleine mobilisation de tous les services des hôpitaux et non une équipe réduite intervenant en pleine nuit.
Trois CHU français accueillent cette technologie : il s’agit de Paris, Strasbourg et Marseille.
L’implication de l’association Maryse ! Pour la Vie
Cette association cassidaine œuvre pour une « priorité nationale » : le Don d’organes. Pour sensibiliser le grand public et faire appel à son soutien et sa générosité, elle multiplie les campagnes et l’organisation de nombreuses manifestations tout au long de l’année. Le message est simple : au regard de la loi, nous sommes tous donneurs (principe du consentement présumé).
Mais au moment d’un possible prélèvement, il est demandé aux proches la position du défunt sur le sujet. Si la famille ne sait se prononcer, il n’y a pas de prélèvement. Il ne suffit donc pas d’être favorable au Don d’organes, il faut surtout en parler à son environnement familial.
Cela relève d’une prise de conscience simple : si un jour je suis d’accord pour recevoir, alors je suis d’accord
pour donner... et en parler !
Quelques chiffres...
– 40 000 personnes vivent en France avec un greffon
– + 20% de greffes de poumons en 2011
– 17 000 personnes sont en attente de greffon en 2012
– 48 patients ont été transplantés pulmonaires à Marseille en 2012
... et pourtant, 1 personne meurt encore chaque jour en France faute de greffe !
Don d’organes entre vivants : « J’ai changé d’avis ! »
Paris, le samedi 16 septembre 2017
L’affaire ressemble à s’y méprendre au scénario de l’épisode des Simpsons intitulé Touche pas à mon rein. On y voyait le père d’Homer Simpson être victime d’une « explosion des deux reins » (bien sûr, on ne reviendra pas sur le caractère vraisemblable ou non du diagnostic). Homer Simpson accepte alors par générosité de faire don de l’un de ses reins à son père.
Toutefois, installé sur la table d’opération, pris de panique, il décide de partir en courant. Alors qu’il est dans sa précipitation victime d’un accident de la circulation, les médecins profitent des soins d’urgences pour prélever le rein sans le consentement de notre anti-héros.
L’affaire actuellement pendante devant la Cour d’Appel administrative de Nantes, et dont les faits remontent à 2004, est en tout point similaire. Pour aider son frère atteint d’une grave maladie, un homme accepte de donner un rein dans un geste de pur altruisme. Le consentement du donneur est recueilli par l’hôpital et une opération est programmée. Mais la veille, déjà admis dans le service de chirurgie, le patient est pris d’un doute soudain. Celui-ci informe sa femme et indique au personnel médical son intention de quitter l’établissement.
C’est alors que l’invraisemblable se produit : le patient est endormi et l’organe est prélevé malgré le refus spécifié du donneur.
Une procédure pourtant très encadrée
L’erreur commise par le CHU d’Angers (qui n’a pas été contestée en tant que telle) est surprenante compte tenu du formalisme juridique imposé pour les dons d’organes.
Un petit rappel sur la législation en vigueur s’impose. L’article L.1231-1 du Code de la Santé Publique autorise à des conditions strictes le don entre vivants.
Le don entre vivants n’est ouvert qu’au sein d’un cercle familial (élargi depuis la loi de bioéthique du 7 juillet 2011). Outre le père ou la mère du receveur, peuvent être autorisés à se prêter à un prélèvement d’organe le conjoint, les frères ou sœurs, les fils ou filles, les grands parents, oncles ou tantes, cousins germains et enfin le conjoint du père ou de la mère.
Dans la mesure où l’acte médical auquel se livre le donneur est loin d’être anodin, celui-ci doit être informé par un collège de médecins sur les risques encourus. Enfin, le consentement du patient doit être reçu devant le Président du Tribunal de Grande Instance. En cas d’urgence, le consentement peut être reçu par tous moyens par le Procureur de la république.
Mais qu’en est-il lorsque le patient se rétracte ?
Le Code de la santé publique ne souffre d’aucune ambiguïté : le consentement est révocable à tout moment et ceci indépendamment du caractère solennel de la procédure. C’est donc fort logiquement que le Tribunal Administratif a prononcé la condamnation du CHU d’Angers.
Condamnation, oui, mais quel préjudice ?
Il est fort probable que cette condamnation soit confirmée en appel. En effet comme l’a souligné le rapporteur public dans le cadre des débats, le CHU lui-même a reconnu la faute dans « l’absence de vérification du maintien du consentement ». Reste à savoir quel est le préjudice indemnisable dans notre affaire ?
En effet, classiquement, la violation du consentement ou d’une obligation d’information ouvre droit à la réparation d’un préjudice. Dans notre affaire, le Tribunal Administratif a limité la condamnation à la somme de 15.000 euros pour la perte du rein. Reste à savoir si peut s’y ajouter un préjudice moral. La réponse sera sans doute apportée par l’arrêt d’appel.
Charles Haroche (avocat à la Cour)
Source : jim.fr
Qu’est-ce qui pourrait redonner un nouveau souffle au transport d’organes ?
Publié le 23/10/2021
Pour augmenter le nombre de greffons disponibles et ainsi favoriser l’activité de prélèvement et de transplantation, il y a les prouesses révélées cette semaine d’une équipe de chirurgiens de New-York qui ont mis en évidence la faisabilité de l’implantation d’un rein de porc chez l’homme. Mais il y a également des méthodes un peu plus modestes, mais dont les bénéfices organisationnels sont loin d’être nuls.
L’un des défis des équipes de transplantation est en effet l’acheminement des greffons, de façon rapide et sécurisée. Pour répondre à cet enjeu, l’utilisation des drones est étudiée depuis plusieurs années. Fin septembre, des équipes canadiennes ont confirmé la pertinence de l’utilisation de ces mini aéronefs pour l’acheminement d’un poumon, souvent considéré comme l’organe dont le transport est le plus délicat.
Ainsi, un poumon prélevé à l’hôpital Toronto Western a été acheminé à 1,2 kilomètre dans un autre établissement hospitalier de Toronto en moins d’une dizaine de minutes. Par les voies terrestres habituelles, le parcours aurait sans doute été plus chaotique et potentiellement plus long. Surtout, l’expérience a mis en évidence que le transport par drone ne semblait pas représenter de risque d’altération du greffon.
Conservé dans un conteneur réfrigéré pendant toute la durée du vol dans le ciel de Toronto, le greffon a en effet été implanté avec succès chez un patient d’une soixantaine d’années. « Nous avons prouvé - et c’est un point très important - que c’est possible de le faire sans danger », observe avec satisfaction le Dr Shaf Keshavjee, qui a participé à l’élaboration de ce vol si particulier pendant de longs mois. « Je pense que les technologies de drone ont un immense potentiel pour que ça devienne un standard en termes de soins de santé », juge pour sa part Mikaël Cardinal, vice-président d’Unither Bioélectronique, l’entreprise de biotechnologie qui a conçu le drone ambulance.
M.P.
Source jim.fr
Au delà du don d’organe, le don de son corps pour la recherche médicale.
Publié le 05/05/2022 par Hélène Delmotte
Le Décret n° 2022-719 du 27 avril 2022 relatif au don de corps à des fins d’enseignement médical et de recherche, publié le 28 avril au Journal officiel, encadre plus strictement le legs des corps à la science.
Après la remise d’un document d’information, la personne qui souhaite donner son corps à la science doit remplir une déclaration écrite en entier, la dater et la signer de sa main. Son consentement est révocable à tout moment dans les mêmes conditions.
Le décret détaille les modalités de transport et d’accueil des corps, de réalisation des opérations funéraires, ainsi que les principes d’organisation et de fonctionnement des établissements bénéficiaires, lesquels doivent impérativement mettre en place un « comité d’éthique, scientifique et pédagogique ».
Ce comité doit obligatoirement être saisi par le responsable de la structure d’accueil des corps concernant :
– Les programmes de formation médicale et les programmes de recherche qui impliquent une utilisation du corps donné à des fins d’enseignement médical et de recherche ;
– Les projets de formation impliquant une segmentation du corps ;
– Les projets de formation impliquant la sortie temporaire du corps en dehors de la structure d’accueil ;
– Les projets de recherche ;
– Les projets de convention établis avec un organisme tiers ;
– Tout projet de formation ou de recherche qui implique la conservation du corps pour une durée supérieure à deux ans.
Les membres de ce comité doivent se prononcer sur l’intérêt pédagogique et scientifique du programme ou du projet, la pertinence de recourir au corps donné à des fins d’enseignement médical et de recherche et, le cas échéant, la pertinence de la demande de sortie temporaire du corps ou du recours à sa segmentation. Il se prononce sur les questions éthiques que soulève le programme ou projet de formation ou de recherche.
Composition
Le comité d’éthique, scientifique et pédagogique de la structure d’accueil des corps comprend entre dix et vingt membres répartis en deux collèges : un collège composé de personnalités de l’établissement autorisé reconnues pour leurs compétences dans les domaines scientifiques, de la formation et de la recherche, et techniques et un collège composé de personnalités extérieures à l’établissement autorisé, de niveau régional ou interrégional, dont au moins une personnalité reconnue pour son expertise sur les questions éthiques et scientifiques et qui peut être membre d’une instance éthique reconnue ; un chercheur ou enseignant-chercheur des sciences humaines et sociales qualifié notamment en droit, éthique, philosophie ou sociologie ; un professionnel exerçant dans le domaine de la santé, qui peut être un psychologue ; un professionnel de santé compétent en matière de recherche impliquant la personne humaine qui peut-être un professionnel de centre hospitalo-universitaire et au moins un représentant des donneurs ou de leurs familles.
Les membres du premier collège sont désignés par le responsable de l’établissement autorisé. Ceux du second collège sont désignés par le recteur de la région académique, chancelier des universités, au sein de laquelle l’établissement a son siège. Les membres du comité sont désignés pour un mandat de quatre ans renouvelable une fois.
source : reseau-hopital-ght.fr
« En cas d’accident grave et sans directives anticipées, vous êtes à la merci d’autrui »
20 juillet 2022
Sans la rédaction de directives anticipées et/ou la nomination d’une personne de confiance, une personne adulte qui ne peut plus communiquer et qui est confrontée à une situation médicale grave, accepte qu’un tiers puisse décider à sa place, explique Vincent Lautard, rédacteur de cet article. Cet infirmier et juriste en droit de la santé, auteur d’un chapitre sur l’affaire Vincent Lambert dans l’ouvrage « Mourir au XXIe siècle », (éditions Doin), partage son point de vue et invite les soignants à parler des directives anticipées à leurs patients.
En cas d’accident grave et sans directives anticipées, vous êtes à la merci d’autruiEn France, actuellement, environ 1500 personnes en État végétatif chronique (EVC) ou en État pauci-relationnel (EPR) sont hospitalisées dans des unités spécifiques. Ces hospitalisations font souvent suite à un traumatisme crânien grave (accident de la route…) ou encore à un accident vasculaire cérébral.
Selon la circulaire du 3 mai 2002 relative à la création d’unités de soins dédiées à ces patients, « l’état végétatif est caractérisé par des cycles veille-sommeil avec ouverture des yeux, ventilation spontanée et absence de vie relationnelle. Il n’y a pas de réponse motrice précisément orientée, aucun ordre simple n’est exécuté et aucune parole compréhensible n’est émise. On parle d’état végétatif chronique (EVC) lorsque la situation perdure au-delà d’un délai variable selon la pathologie causale (3 à 6 mois pour les états végétatifs d’origine médicale, 12 à 18 mois pour les états végétatifs d’origine traumatique) avec un espoir devenu minime d’une évolution vers un retour à la conscience. Ces délais sont indicatifs et n’ont pas de valeur absolue. Il existe dans la littérature quelques observations d’éveil chez une personne qui était encore en état végétatif au-delà de ces délais, mais ce sont des cas exceptionnels. La plupart du temps, il existe un degré minimal de réponse volontaire à quelques stimulations, réponse fluctuante selon les moments de la journée : cette situation clinique est qualifiée ‘’d’état pauci-relationnel’’ (EPR) »
Les patients ne peuvent donc plus s’exprimer et, sans directives anticipées rédigées au préalable ou sans nomination d’une personne de confiance, leur avenir peut être très aléatoire en fonction des décisions médicales et de la consultation des proches.
Certains patients rentreront dans un processus d’arrêt des soins curatifs et de mise en place des soins palliatifs et seront accompagnés jusqu’au décès (voir affaire Vincent Lambert). D’autres seront maintenus en vie pendant des années. Sur un même état de santé chez deux patients différents, l’approche thérapeutique peut être complétement opposée.
Comme le dispose l’article L1110-5-1 du code de la santé publique : « Les actes de prévention, d’investigation ou de traitements et de soins ne doivent pas être mis en œuvre ou poursuivis lorsqu’ils résultent d’une obstination déraisonnable. Lorsqu’ils apparaissent inutiles, disproportionnés ou lorsqu’ils n’ont d’autre effet que le seul maintien artificiel de la vie, ils peuvent être suspendus ou ne pas être entrepris, conformément à la volonté du patient et, si ce dernier est hors d’état d’exprimer sa volonté, à l’issue d’une procédure collégiale.
La nutrition et l’hydratation artificielles constituent des traitements qui peuvent être arrêtés conformément au premier alinéa du présent article.
Lorsque les actes mentionnés aux deux premiers alinéas du présent article sont suspendus ou ne sont pas entrepris, le médecin sauvegarde la dignité du mourant et assure la qualité de sa vie en dispensant les soins palliatifs »
De l’importance des directives anticipées
Les soins auprès de certains patients en EVC ou EPR peuvent être considérés comme de « l’obstination déraisonnable » et donc déclencher l’arrêt des soins curatifs. C’est le médecin du patient qui, après avoir recueilli l’avis de l’équipe de soins et d’un autre médecin (procédure collégiale) du patient, a le dernier mot.
Ce médecin doit recueillir auprès de la personne de confiance (si elle existe) ou, à défaut, auprès de la famille ou de l’un des proches le témoignage de la volonté exprimée par le patient.
Il est important de rappeler que le témoignage de la personne de confiance prévaut sur tout autre témoignage (article L1111-6 du code de la santé publique). Dans certains cas, la famille a tendance, dans un mécanisme émotionnel fort, à demander le maintien en vie du patient, même si ce dernier avait exprimé le contraire par le passé.
En fonction de leur formation ou pour des raisons idéologiques, certains médecins travaillant auprès de patients en EVC ou en EPR ne considéreront jamais que les soins qu’ils prodiguent ou prescrivent relèvent de « l’obstination déraisonnable ». D’autres, en fonction des situations, vont considérer que les soins auprès de certains patients rentrent dans un mécanisme d’acharnement thérapeutique.
Pour le patient, c’est un peu la « roulette russe » : sans directives anticipées, il est à la merci d’autrui.
Comme le dispose l’article L1111-11 du code de la santé publique : « Toute personne majeure peut rédiger des directives anticipées pour le cas où elle serait un jour hors d’état d’exprimer sa volonté. Ces directives anticipées expriment la volonté de la personne relative à sa fin de vie en ce qui concerne les conditions de la poursuite, de la limitation, de l’arrêt ou du refus de traitement ou d’acte médicaux. Les directives anticipées s’imposent au médecin pour toute décision d’investigation, d’intervention ou de traitement, sauf en cas d’urgence vitale pendant le temps nécessaire à une évaluation complète de la situation et lorsque les directives anticipées apparaissent manifestement inappropriées ou non conformes à la situation médicale. »
Dans la situation de limitation ou d’arrêt de traitement, le code de déontologie médicale rappelle également que le médecin doit respecter « la volonté du patient antérieurement exprimée dans des directives anticipées ». Le code de déontologie médicale précise aussi que « lorsque le patient est hors d’état d’exprimer sa volonté, la décision de limiter ou d’arrêter les traitements dispensés, au titre du refus d’une obstination déraisonnable, ne peut être prise qu’à l’issue de la procédure collégiale et dans le respect des directives anticipées » (article R4127-37-2 du code de la santé publique) et que les directives anticipées priment sur le témoignage de la personne de confiance ou des proches.
Donc si un patient, à travers ses directives anticipées, a exprimé le fait qu’il ne voulait pas être maintenu en vie en cas d’état végétatif ou au contraire, que les soins soient poursuivis, le médecin devra respecter son choix, si le diagnostic d’état végétatif chronique ou pauci-relationnel est posé.
Vincent Lautard
Infirmier et juriste en droit de la santé
Source : actusoins
— -
Arnaud BASSEZ
IADE
Administrateur
Enseignant /Formateur