Lorsqu’un patient ne présente pas ou plus un bon capital veineux, qu’il doit recevoir des catécholamines pour une chirurgie lourde et potentiellement hémorragique sur un terrain fragilisé, avoir des prélèvements répétés, recevoir une antibiothérapie au long cours, la pose d’une voie veineuse écho guidée (midline) ou centrale (KTC ou picc-line) s’impose.
Les voies centrales se posent sous contrôle de l’échographie, mais il est bon de savoir quelles sont les différentes voies de ponction. De même, si l’échographe est indisponible, il est important de savoir les impératifs de ces voies d’abord.
La voie centrale "classique"
Simple à poser, elle nécessite toutefois une bonne connaissance de l’anatomie afin de limiter le risque de ponction artérielle ou pleurale.
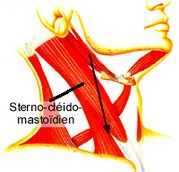
Ici sont décrites les 5 voies principales pour ponctionner une jugulaire interne.
Je ne décris pas la technique qui consiste à piquer directement dans le confluent de Pirogoff (confluent veineux formé par la veine sous-clavière gauche et la veine jugulaire interne gauche et qui va former le tronc veineux brachio-céphalique gauche) qui est utilisée dans certains pays anglophones, et que votre serviteur a eu l’occasion d’expérimenter une fois avec succès.
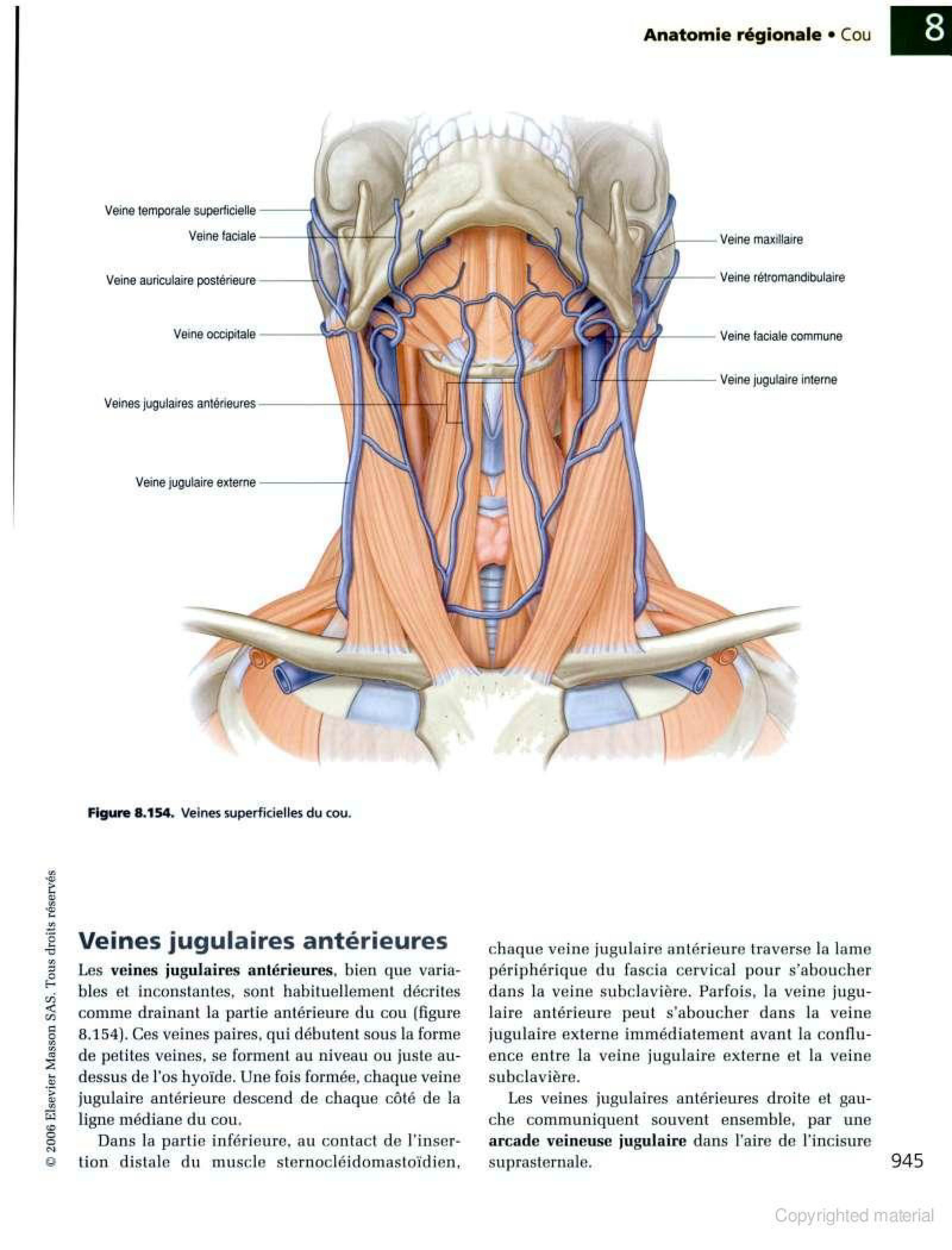
La veine jugulaire interne (v. jugularis interna) est la plus grosse veine du cou. Elle débute à la base du crâne et descend parallèlement en dehors puis en avant de la carotide interne puis de la carotide primitive.
La veine jugulaire interne , d’un diamètre de 15 mm (chez l’adulte) et d’une longueur de 12 à 15 cm, émerge du trou déchiré postérieur, en arrière et en dehors de la carotide interne. Elle fait suite au sinus latéral. Elle descend obliquement en bas et en avant, en dedans du bord externe de la carotide interne . Elle se termine à la base du cou derrière l’extrémité interne de la clavicule, réalisant le confluent de Pirogoff avec le tronc innominé et la veine sous-clavière. Elle est croisée au niveau de son tiers inférieur par le muscle omo-hyoïdien et elle est recouverte par le sterno-cléido-mastoïdien (S.C.M.) sauf dans sa partie la plus basse, terminale, où elle se trouve alors dans un espace triangulaire (triangle de Sédillot) délimité par :
- le bord antérieur du chef claviculaire du S.C.M.,
- le bord postérieur du chef sternal du S.C.M.,
- le bord supérieur de la clavicule.
Elle reçoit
* de nombreuses collatérales sous la base du crâne
* le tronc thyro-linguo-pharyngo-facial à hauteur de la grande corne de l’os hyoïde. C’est le confluent des veines faciale, linguale, thyroïdienne supérieure, pharyngienne.
* la veine thyroïdienne moyenne en regard de la partie moyenne du corps thyroïde.
NB : les veines thyroïdiennes inférieures se drainent dans le tronc veineux brachio-céphalique gauche.
voie antérieure de Boulanger
Le patient est en position déclive, tête tournée en rotation forcée du côté opposé.
L’opérateur peut se placer du côté opposé à celui du point de ponction. Les repères sont : le cartilage thyroïde, le bord antérieur du chef sternal du S.C.M., l’artère carotide. On pique à l’intersection d’une horizontale passant par le bord supérieur du cartilage thyroïde avec le bord antérieur du S.C.M. L’aiguille est dirigée à 50° dans les 3 plans, donc en bas, en dehors et en arrière, rasant la face postérieure du muscle S.C.M.. Lorsque la veine est atteinte, l’aiguille est alors alignée selon l’axe veineux.
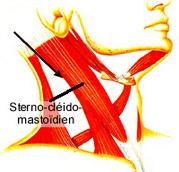
voie antérieure de Mostert
La tête du malade est légèrement tournée du côté opposé à celui du point de ponction. La carotide est repérée et l’on ponctionne à 5 cm au-dessus de la clavicule le long du bord antérieur du S.C.M.. L’aiguille est dirigée en bas et en dehors, visant l’union du tiers interne et du tiers moyen de la clavicule .
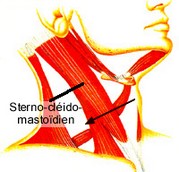
voie latérale de Daily
Le patient est en position déclive, tête située dans un plan sagittal, un petit billot sous les épaules. L’opérateur ponctionne au niveau du centre du triangle de Sédillot, l’aiguille est dirigée vers le bas, dans un plan parasagittal, selon un angle de 30° parrapport au plan cutané .
voie postérieure de Conso
Le malade est dans la même position, mais l’abord de la veine est pratiqué plus haut : le point de ponction est situé à l’intersection d’une ligne horizontale passant par l’angle du maxillaire inférieur et du bord externe du S.C.M. L’aiguille est dirigée vers le manubrium sternal, selon un angle de 20° à 30° par rapport au plan cutané.
voie postérieure de Jernigan
Le malade est en position de Trendelenburg, tête tournée du côté opposé à celui de la ponction. Le point de ponction est situé à deux travers de doigt au dessus de la clavicule, le long du bord postérieur du S.C.M. en visant le creux sus-sternal . L’abord est très perpendiculaire à la veine jugulaire interne et ne permet pas toujours le
passage aisé du cathéter.
§§§
Remarques
Les voies postérieures et latérales pour lesquelles l’aiguille est dirigée en dedans, vers l’intérieur du cou, font courir le risque d’atteinte de la carotide, de la trachée, du dôme pleural, du médiastin.
Les voies antérieures, plus hautes et dirigées en dehors, mettent à l’abri de la ponction pleurale, et la ponction de la carotide est exceptionnelle.
La tunnelisation des cathéters est difficile dans tous les cas. En effet, la peau du cou se prête mal aux larges décollements et l’insertion lointaine de l’aiguille à travers la peau est limitée par les courbures du cou et par l’implantation des cheveux.
COMPLICATIONS
Outre les complications communes à toutes les techniques de cathétérisme, quelques
points particuliers méritent d’être mentionnés pour la veine jugulaire.
- L’embolie gazeuse est un risque constant, lié à la pression négative qui règne presque toujours dans cette veine, surtout lors de l’inspiration. C’est pourquoi la position dite de Trendelenburg est recommandée quelle que soit la technique.
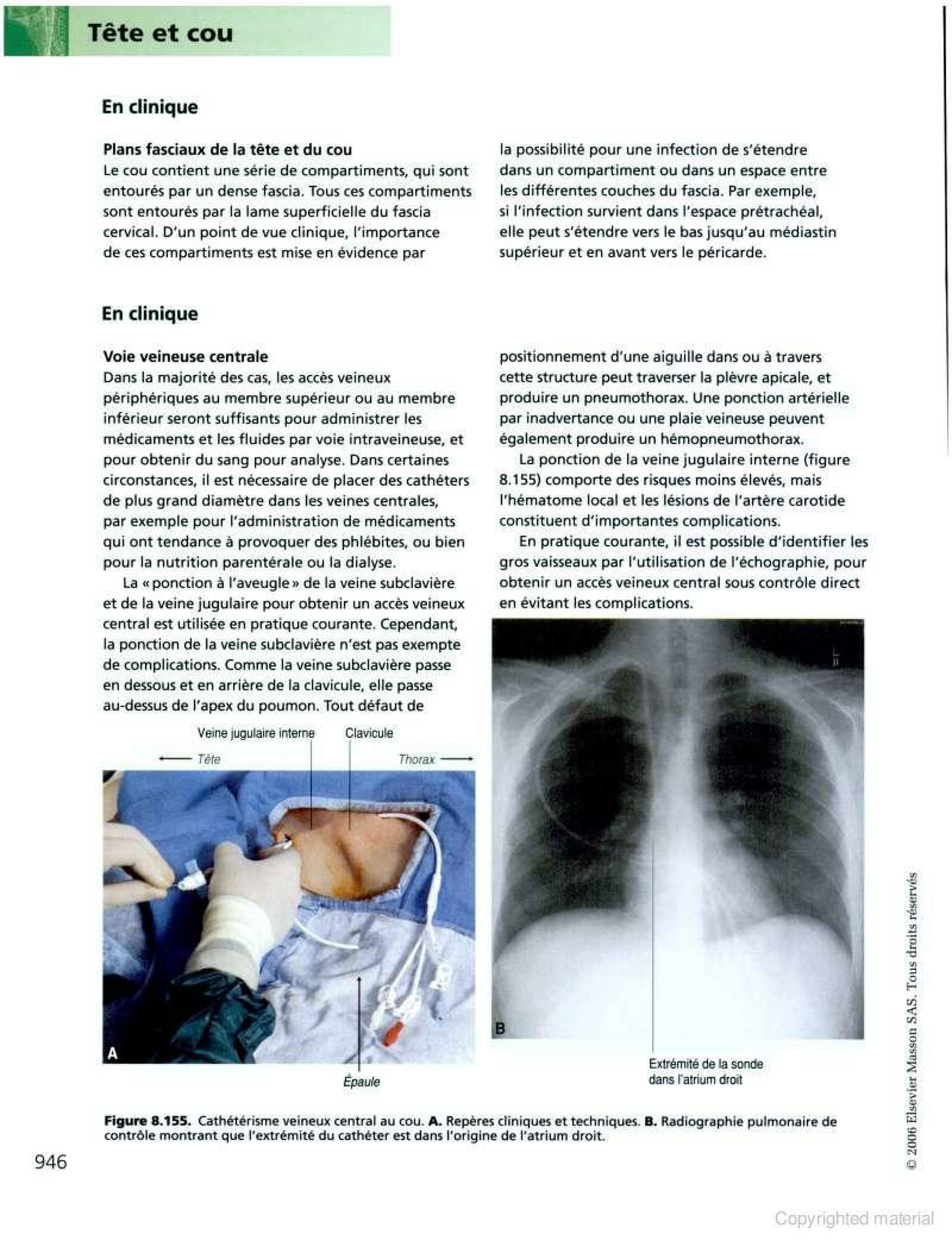
- La ponction accidentelle de la carotide peut, dans une certaine mesure, être prévenue par le repérage préalable de la veine jugulaire au moyen d’une aiguille fine (21 ou 22 G.).
- L’obstruction respiratoire par hématome compressif après une plaie
carotidienne est possible.
Plusieurs lésions nerveuses ont été rapportées qui paraissent liées autant à la compression par hématome qu’à la blessure directe lors du geste :
- syndrome de Claude Bernard-Horner,
- atteinte du : IX, X, XI, ou XII,
- paralysie hémidiaphragmatique (atteinte d’un nerf phrénique),
- paralysie des cordes vocales, après tentative de ponction bilatérale.
- Le pneumothorax est toujours possible après ponction de la jugulaire selon une voie postérieure ou latérale. Ce risque, moins important que pour la ponction sous-clavière, ne doit pas être oublié.
- La plaie du canal thoracique, après tentative de ponction de la veine jugulaire gauche, selon une voie postérieure ou latérale.
De bons échos de l’écho guidage pour la pose des cathéters veineux centraux
Bien qu’il ait été établi que pour la mise en place des cathéters veineux centraux (CVC), le contrôle échographique offre plus de sécurité que l’utilisation de repères anatomiques classiques, cette technique est loin d’être généralisée. On lui reproche notamment d’induire un coût plus élevé de la procédure et d’allonger le temps de mise en place du cathéter.
Cette étude italienne rapporte son expérience sur la pose des CVC de longue durée (cathéters tunnelisés ou chambres implantables) sur une période de 7 ans. Durant la première période, de janvier 2000 à mai 2003, les repères anatomiques ont été utilisés (période contrôle), et ensuite, de juin 2003 à mai 2007, un guidage par échographie a été introduit (période échographie). Toutes les procédures ont été réalisées par la même équipe de 5 anesthésites-réanimateurs. Dans la « période échographie », seuls les cathéters en position jugulaire interne sont écho-guidés, les cathéters sous claviers restant mis en place avec les repères anatomiques.
Ce sont donc les CVC posés par voie jugulaire qui ont été analysés selon différents critères liés à la procédure elle-même (durée, nombre de tentatives de ponctions), les complications précoces ou tardives et le ressenti des patients.
Durant ces 7 années d’étude, 3 951 CVC de longue durée ont été posés : 1 584 durant la période contrôle et 2 367 durant la période échographie pour un total de 1 642 402 jours cathéter.
Pour la période d’utilisation du guidage échographique, on note une augmentation de 33 % du nombre d’actes réalisés en externe, avec une réduction du taux des hospitalisations liées à une complication précoce de la pose du CVC : hématome (8,2 % vs. 1,6 %), pneumothorax (3,1 % vs. 1,3 %) ou ponction artérielle (6,9 % vs. 1,4 %), toutes comparaisons significatives avec p<0,001. Globalement, la méthode anatomique est associée à un risque accru de complications périopératoires (risque relatif de 4,5, intervalle de confiance [IC] de 3,6 à 5,6).
Le nombre de CVC placés en jugulaire interne a augmenté pendant la période échographie : ils représentent 50 % des CVC posés dans le groupe contrôle contre 94,7 % dans le groupe échographie.
On relève une réduction significative de la durée de la mise en place quand l’échographie est utilisée : pour les chambres implantées, la différence moyenne est de 4,9 minutes (IC de 4,1 à 5,7) et pour les cathéters tunnelisés, la différence moyenne est de 2,4 minutes (IC de 0,9 à 3,8). Cette réduction du temps de procédure était mesurable dès la première année d’utilisation de l’échoguidage. Elle a continué de progresser avant d’atteindre un plateau, témoignant d’une amélioration de l’expertise des réanimateurs au fil du temps.
Le nombre de ponctions artérielle a été également diminué grâce à l’échographie (1,26 en repérage anatomique vs. 1,06 avec guidage échographique, p<0,01).
Les complications tardives (thrombose ou infection) se sont avérées similaires quel que soit le mode de placement du cathéter.
Sur la base de questionnaires soumis aux patients, le recours à l’échographie pour la pose des CVC participe à l’amélioration du confort et de la satisfaction du patient en diminuant son anxiété.
En conclusion, investir dans une formation sur le repérage vasculaire par échodoppler et dans un appareil paraît valoir la peine lorsque l’on pose des CVC de longue durée.
Docteur Béatrice Jourdain (JIM)
Peris A et coll. :Implantation of 3951 Long-Term Central Venous Catheters : Performances, Risk Analysis, and Patient Comfort After Ultrasound-Guidance Introduction. Anesth analg 2010 ;111:1194-201
A lire :
Ces articles (et bien d’autres sur le sujet) démontrent parfaitement que l’échographe n’est qu’un moyen pour réaliser un soin de quallité. Il n’est en rien estampillé "médical". Ce n’est pas le couteau qui fait le chef cuisinier, mais bien sa capacité à faire des plaits de haute tenue.
Pose de voie veineuse centrale : oui aux infirmières
Le protocole de coopération permettant aux infirmières de réaliser des poses de voie veineuse centrale développé au Centre Léon Bérard à Lyon a été autorisé par l’Agence régionale de santé (ARS) Rhône-Alpes, a annoncé l’établissement lors des Rencontres de la cancérologie française (RCFr) qui se sont tenues à Lyon début octobre 2013.
pose de voie veineuse centrale
"Après trois ans de combat, nous avons obtenu l’autorisation pour la pose des voies veineuses centrales" par les infirmiers, a indiqué le Pr Sylvie Négrier, directrice du Centre Léon Bérard à Lyon, lors d’une session où elle déplorait le manque d’acteurs de santé intermédiaire pour aider les médecins sur l’information et la coordination.
Cette délégation d’actes s’inscrit dans les coopérations prévues par l’article 51 de la loi HPST (hôpital, patients, santé et territoires). Les infirmiers suivent une formation spécifique pour les réaliser.
L’arrêté autorisant la délégation a été publié par l’ARS Rhône-Alpes. Le protocole avait reçu un avis favorable du collège de la Haute autorité de santé (HAS) en juin 2013.
La pose de voie veineuse par l’unité d’accès vasculaire du département d’anesthésie réanimation représente environ 2 500 actes par an dans ce centre de lutte contre le cancer. Ce protocole a été développé en 2009 par le département d’anesthésie et de réanimation pour améliorer l’accès aux soins en réduisant les délais de prise en charge mais aussi pour améliorer la gestion des ressources humaines, tout en garantissant la qualité des soins, indique l’établissement. Le projet a été mené en étroite collaboration avec la direction des soins infirmiers. En 2010, les infirmiers participant à l’expérimentation ont reçu une formation théorique et pratique au Centre Léon Bérard.
En 2012, sur 2 324 actes, 1 588 ont été réalisés par les infirmiers de l’unité d’accès vasculaire. Le premier bilan de cette action a montré que la délégation de cet acte n’a pas induit de complications supplémentaires. Les prescripteurs sont satisfaits du dispositif et les délais de prise en charge ont diminué. Les patients interrogés sont également très satisfaits de cette prise en charge.
Nous voulions surtout améliorer la lisibilité de la trajectoire des patients et aussi permettre une évolution professionnelle pour ces soignants
Le protocole est limité aux établissements posant au moins 1 000 voies veineuses centrales par an dont au moins cinq par professionnel et par semaine et 20% par les médecins délégants. L’ARS a considéré qu’il était "de nature à répondre au besoin de santé en région Rhône-Alpes et à l’intérêt des patients". Un suivi du protocole est prévu avec une série d’indicateurs dans le cadre de l’expérimentation (taux d’adhésion des patients, part de l’activité liée à la coopération, impact organisationnel, satisfaction).
"Nous voulions surtout améliorer la lisibilité de la trajectoire des patients et aussi permettre une évolution professionnelle pour ces soignants", a indiqué le Dr Hervé Rosay, coordonnateur du département d’anesthésie-réanimation, joint par l’APM.
"Actuellement, les infirmiers réalisent 70% des poses de voie veineuse centrale, 1 700 en 2013. Cela libère du temps médical et nous avons pu augmenter le nombre de poses réalisées de 1 000 depuis 2004. Il n’y a aucune complication. Toutes les voies sont posées sous échographie", a-t-il précisé.
Le financement n’est pas modifié puisque cela s’inscrit dans le prix de séjour (GHM) en médecine de jour ou ambulatoire. Le protocole ainsi reconnu a une portée nationale et les équipes intéressées peuvent se l’approprier.
source infirmiers.com
Un modèle de coopération médico-infirmière : la pose des Voies Veineuses Centrales
Société de réanimation de langue française 41ème Congrès
2013 Paris
Résumé
M. Cellupica, C. Thoumazet, A.-L. Boizat, A. Talon, H. Rosay - Lyon
– Introduction
En France, la pose des cathéters veineux centraux (CVC) est un acte exclusivement médical. Dans d’autres pays, les infirmières (IDE) sont autorisées à placer ces dispositifs [1]. En collaboration avec les médecins, elles participent à la surveillance et établissent des recommandations. L’objectif de notre travail est d’évaluer la capacité des IDE et des IADE à poser les CVC en France dans le cadre d’une coopération médico-infirmière au sein d’un Département d’Anesthésie posant plus de 2200 CVC longue durée/an.
– Patients et Méthodes
Pendant l’année 2010, trois IDE mi temps (deux IADE, une IDE) volontaires ont été formées à la ponction des veines du bras (brachiales et basiliques), jugulaires internes et fémorales sous échographie chez des patients adultes. Une formation aux indications médicales, aux repères anatomiques et radiologiques, au champage chirurgical, à l’habillage, au pansement. Les patients sont informés par le prescripteur oncologue de la possibilité de pose par une IDE ; le site internet de l’établissement et les documents d’information concernant le cathéter choisi rappellent cette possibilité. Les bilans biologiques préopératoires sont validés. Avant la pose, l’opérateur se présente et recueille le consentement du patient. Pendant l’année 2011, les IDE ont assuré la pose d’accès veineux centraux dans une salle dédiée, un médecin anesthésiste à proximité répondant sur appel devant toutes difficultés et après trois tentatives de ponctions. La pose est effectuée sous échoguidage (Bard Site Rite 5, guide aiguille). De manière prospective, le nombre de ponctions, la survenue d’une ponction artérielle, d’un pneumothorax, la bonne place du cathéter, le nombre d’appel aux médecins sont recueillis.
– Résultats
Entre le 01/01/2011 et le 31/12/2011, les trois IDE mi-temps ont effectué 155 journées opératoires sur les 265. 1113 VVC ont été posées par ces IDEs sur les 2074. Le détail des CVC est le suivant 642 Picclines (Bard PICC Groshung 4F, PowerPICC5F), 463 jugulaires internes (Plastimed 5F, BARD Port 8F), 8 fémorales (gamcath GAMBRO 6.5F. 8F).
Aucun pneumothorax et hémothorax n’ont été répertoriés. Deux ponctions carotidiennes ont été rapportées (0,36%). Le dispositif a été placé en position centrale à la jonction atriocave dans 100%.
Les médecins anesthésistes ont été appelés dans 3,60% des cas pour modifier la nature des dispositifs demandés par les oncologues, dans 3,59% des cas pour des difficultés de mise en place du guide. Dans la moitié de ces dernier cas, le médecin renonce à la pose de CVC et demande un report pour obtenir un bilan vasculaire et de proposer un autre site.
Les externalisations pour pose de CVC sont passées de 880 à 250.
Tableau : Activité de l’unité vasculaire infirmière
| Type de Cathéters Veineux Centraux | Nombre | % ponction artérielle | % de ponction unique |
| PICC | 642 | 0 | 90,5 |
| Jugulaire interne | 463 | 0,36 | 88,4 |
– Conclusion
Les infirmières sous couvert d’une formation rigoureuse, dans une organisation structurée, sont capables de placer les dispositifs veineux centraux avec efficience et sans complication. Des études concernant la qualité du vécu de la pose, la durée de vie de ces cathéters et la cause de leur retrait sont en cours.
Référence bibliographique :
Critical care and ressuscitation 2010 ; 12:90-95 : YacopettiCentral venous catheter insertion by a clinical nurse consultant ou anaesthetic medical staff
Des IADE des HCL posent des cathéters centraux. Ils racontent…
Quatre IADE des Hospices civils de Lyon (HCL) posent des cathéters veineux centraux de type PICC lines depuis début 2014 dans le cadre d’un protocole très peu développé. Deux d’entre eux racontent le protocole, l’expérience et leur motivation.
Pose de voies veineuses centrales (PICC lines) à l’unité d’accès vasculaire.
Le CHU lyonnais a même créé dans son établissement de Lyon Sud une unité d’accès vasculaire, unique en son genre, dédiée à cette activité.
Les quatre infirmiers anesthésistes – très expérimentés – qui travaillent aujourd’hui dans l’unité d’accès vasculaire du centre hospitalier de Lyon Sud depuis sa création, début 2014, ont du faire acte de candidature pour pouvoir participer au protocole de coopération accepté par l’ARS Rhône-Alpes et validé par la Haute Autorité de Santé (HAS).
Tous sont issus du département d’anesthésie de l’établissement, où l’idée a germé.
Les IADE sélectionnés ont suivi fin 2013 une formation théorique auprès des médecins qui pratiquaient jusqu’à présent ces actes et une formation pratique de trois semaines auprès des infirmiers formés à cette activité du Centre de lutte contre le cancer Léon Bérard de Lyon, premier établissement français à s’être lancé dans cette coopération.
Une nouvelle orientation professionnelle stimulante
Olivier Martin, l’un des IADE de l’unité, a vu dans cette proposition la possibilité d’ouvrir sa pratique à d’autres activités et de la développer.
Sa collègue Isabelle Dury a été motivée aussi par la dimension humaine de cette activité. « On peut faire plus de relationnel, ce que j’aimais beaucoup quand je travaillais en service mais qui est plus limitée au bloc, explique-t-elle. A l’UAV, on accueille le patient, on l’installe, on parle avec lui de l’acte qu’on va pratiquer, de ses antécédents… »
Les infirmiers essaient aussi de détendre les patients, ils discutent, passent de la musique… Un des autres IADE pratique même l’hypnose et Olivier et Isabelle ont prévu de s’y former.
Ils apprécient en tout cas beaucoup cette nouvelle orientation professionnelle très stimulante. « C’est très intéressant sur le plan technique, ajoute l’infirmier. On a appris à se servir d’un échographe (la pose s’effectue sous échographie, NDLR), on a beaucoup d’échanges avec les radiologues, on apprend beaucoup, on refait aussi de l’anatomie… »
Les infirmiers travaillent à mi-temps à l’UAV et à mi-temps au bloc. L’unité compte donc deux IADE en permanence. Grâce à cette nouvelle organisation, souligne l’établissement, les délais de pose des cathéters centraux sont passés de plusieurs semaines auparavant, selon la disponibilité des médecins, à quelques jours…
Plus de 800 PICC lines posés
Les IADE de l’unité posent uniquement des cathéters centraux de type PICC line. En 2015, ils devraient être en mesure de poser aussi des chambres implantables.
Plus de 800 PICC lines ont été posés depuis l’ouverture de l’unité soit environ 100 par mois. Les patients viennent essentiellement du CHU de Lyon mais aussi d’autres établissements de la région ou de services d’HAD.
L’UAV est également dotée d’une hotline qui permet aux professionnels de santé, hospitaliers ou libéraux, mais aussi, parfois, aux patients, d’appeler les IADE pour leur demander conseil au sujet des cathéters posés.
« Chaque fois que nous posons un PICC, souligne Isabelle Dury, nous donnons au patient un fascicule avec des recommandations et le numéro de téléphone de la hotline. Les infirmières libérales nous téléphonent au sujet de l’entretien du PICC ou de la position du bras pour avoir un reflux. Nous leur avons proposé de venir assister à une pose et certaines sont venues. »
Les IADE ont également présenté les conduites à tenir face aux PICC aux infirmières référentes hygiène des services potentiellement concernés
Olivia Dujardin (Actusoins)
Place à l’écho pour la pose de VVP (revue systématique et méta-analyse)
Comparison of ultrasound guidance with palpation and direct visualisation for peripheral vein cannulation in adult patients : a systematic review and meta-analysis
F.H.J. van Loon’Correspondence information about the author F.H.J. van LoonEmail the author F.H.J. van Loon
, M.P. Buise
, J.J.F. Claassen
, A.T.M. Dierick-van Daele
, A.R.A. Bouwman
Handling editor : J.G. Hardman
Editorial decision : May 21, 2018
Abstract
- Background
Peripheral vein cannulation is a routine and straightforward invasive procedure, although i.v. access can be difficult to obtain. To increase the success rate of inserting an i.v. catheter, many devices have been proposed, including ultrasonography. The objective of this study was to compare ultrasound guidance with the traditional approach of palpation and direct visualisation for peripehral vein cannulation. The primary outcome was successful peripheral i.v. cannulation.
- Methods
Database search was performed on PubMed, Clinical Key, CINAHL, Cochrane Library of Clinical Trials, and Trip Database (from January 2000 to December 2017). Random-effect meta-analysis was performed to determine the pooled odds ratio for success in peripheral i.v. cannulation.
- Results
After database review and eligibility screening, eight studies were included in the final analysis, with a total of 1660 patients. The success rate in the ultrasound group was 81% (n=855), and was 70% (n=805) in the control group, resulting in a pooled odds ratio for success upon ultrasound-guided peripheral i.v. cannulation of 2.49 (95% confidence interval 1.37–4.52, P=0.003). Furthermore, the ultrasound-guided technique reduced the number of punctures and time needed to achieve i.v. access, and increased the level of patient satisfaction, although it did not result in a decreased number of complications.
- Conclusions
Ultrasound guidance increases the success rate of peripheral i.v. cannulation, especially in patients with known or predicted difficult i.v. access.
Keywords :
catheterisation, peripheral, ultrasonography, vascular access devices
Editor’s key points
- In a meta-analysis that included data from 1660 patients, the authors found an improved success rate for venous cannulation when using ultrasound guidance (over traditional visualisation and palpation).
- Ultrasound guidance reduced number of punctures, improved speed, and improved patient satisfaction. However, the rate of complications was not different.
1 % de complications mécaniques graves lors de l’insertion des cathéters veineux centraux
Publié le 11/12/2018
Les complications liées à l’insertion d’un cathéter veineux central (CVC) vont d’insignifiantes sur le plan clinique à mortelles. Elles sont de nature infectieuse, thrombotique et mécanique, ces dernières ayant une incidence de 1,4 % à 18 %. Hémorragies et pneumothorax sont les deux complications mécaniques les plus courantes, suivies des lésions nerveuses et des arythmies graves.
Le but de cette étude multicentrique d’observation était de préciser les facteurs de risque de complications mécaniques lors de l’insertion des CVC dans une importante cohorte de patients âgés de plus de 16 ans, recrutés dans 8 hôpitaux suédois entre 2013 et 2016, alors que les données précédentes ne provenaient que de travaux sur de petits effectifs.
Les paramètres suivants ont été recueillis : tests de coagulation, recours à l’échographie, l’emplacement du CVC, taille de l’orifice, nombre de tentatives, ponction artérielle, ordre chronologique entre l’insertion du CVC et les complications mécaniques. Une seule insertion/patient a été incluse en utilisant les critères de sélection du pire cas. L‘objectif principal était la mesure de l’incidence des complications mécaniques (hémorragie, pneumothorax, lésion nerveuse ou arythmie grave). Les complications mécaniques graves étaient définies comme des saignements nécessitant une intervention ou une transfusion, un pneumothorax, une lésion nerveuse persistante ou des arythmies non auto-limitées.
Les hémorragies de grade 1 (ne nécessitant pas d’intervention) fréquentes après l’insertion d’un CVC, souvent non documentées et sans signification clinique, n’ont pas été incluses. Les hémorragies de grade 2 (nécessitant une compression externe) ont été considérées comme une complication mécanique non grave. Les hémorragies de grade 3 (nécessitant une intervention effractive ou une transfusion sanguine) et de grade 4 (mettant la vie en danger) ont été classées comme complications mécaniques graves. Tous les pneumothorax ont été considérés comme complications mécaniques graves. Les arythmies de grade 3 (intervention médicale indiquée) ou 4 (répercussion hémodynamique ; intervention urgente indiquée) ont été considérées comme des complications mécaniques graves. Par contre, les ponctions artérielles accidentelles non suivies de conséquences, n’ont pas été comptabilisées.
Corriger une coagulopathie préprocédurale
Parmi les 10 949 insertions de CVC, 118 (1,1 %) complications mécaniques ont été répertoriées, dont 85 (0,8 %) hémorragies, 21 (0,2 %) pneumothorax, 7 (0,06 %) lésions nerveuses transitoires et 5 (0,05 %) arythmies auto-limitées. Des complications mécaniques graves sont survenues chez 23 patients (0,2 %). L’âge moyen était de 66,1 ans (± 15,3 ans). L’indication de pose de CVC la plus courante était le remplissage vasculaire (4 732 cas ; 43,2 %), alors que la moins courante a été la surveillance hémodynamique (384 cas ; 3,4 %).
Le repérage échographique n’a été utilisé que dans 75 % des insertions en veine jugulaire interne et dans 36 % des insertions sous-clavières, sans aucun effet bénéfique observé. Ce résultat surprenant peut être expliqué par le fait que l’échographie pourrait n’avoir été utilisée plus fréquemment que chez les patients « difficiles » ou par des praticiens juniors.
Bien que de caractère rétrospectif, et n’ayant pas pu répertorier les saignements dits mineurs ou profonds situés autour de la veine sous-clavière, cette étude multicentrique qui porte sur une énorme cohorte (10 949 insertions de CVC) montre que les complications mécaniques ont été rares. Les troubles de la coagulation préopératoires, le nombre de tentatives de ponction et la ponction artérielle ont été associés à l’apparition de saignements de grade 2-4. La voie sous-clavière, la ponction artérielle et le nombre de tentatives ont été associés au développement d’un pneumothorax.
Enfin, la coagulopathie préprocédurale demeure un facteur de risque de survenue d’hémorragie et doit être corrigée avant l’insertion du CVC.
Dr Bernard-Alex Gaüzère
Référence
Björkander M et coll. : Mechanical complications of central venous catheter insertions : A retrospective multicenter study of incidence and risks. Acta Anaesthesiol Scand., 2019 ; 63 ; 61-68. doi : 10.1111/aas.13214.
Source : jim.fr