
Textes sur le covid-19
– Arrêté du 6 mars 2020 portant diverses mesures relatives à la lutte contre la propagation du virus covid-19
– Arrêté du 6 mars 2020 autorisant par dérogation la mise à disposition sur le marché et l’utilisation temporaires de certains produits hydro-alcooliques utilisés en tant que biocides désinfectants pour l’hygiène humaine
– Désinfection des surfaces :
AVIS relatif au traitement du linge, au nettoyage des locaux ayant hébergé un patient confirmé à 2019-nCoV et à la protection des personnels (Société française d’hygiène hospitalière SF2H)
Instruction MINSANTE/CORRUSS n 2020_20 sur la conduite à tenir pour l’utilisation de masques FFP2 avec une date de péremption dépassée
Hygiène hospitalière et infections nosocomiales
Article mis a jour le 29 février 2020
Travail de santé publique réalisé en 2003
1.1) Les infections nosocomiales
a) Définition
Une infection est dite « nosocomiale » lorsqu’elle est acquise dans un établissement de soins et qu’elle apparaît après un délai de 48 heures après l’admission. Pour les infections du site opératoire, on considère comme nosocomiales les infections survenues dans les 30 jours suivant l’intervention, ou, s’il y’a mise en place d’une prothèse ou d’un implant, dans l’année qui suit l’intervention.
b) Quelques données épidémiologiques : enquête de prévalence 2001 du CTIN commanditée par le ministère de la santé
– Type d’enquête : il s’agit d’une enquête de prévalence instantanée. Elle consiste à enregistrer un jour donné dans chacun des services participant, la proportion de patients présentant une infection nosocomiale active parmi les patients présents.
– Résultats : Participation : 830 établissements accueillant 236 334 patients ont participé à l’enquête. Il s’agit de la plus grande enquête de prévalence jamais réalisée en France ou à l’étranger.
Taux de prévalence des patients infectés et des infections :
Le taux de prévalence des patients ayant acquis une infection dans l’établissement était de 6,7% et celui des infections acquises dans l’établissement était de 7,6%. Chaque année, 600 000 à 1 100 000 cas d’infections sont acquises à l’hôpital, en court séjour. Environ 10 000 décès par an seraient dus aux infections nosocomiales, chiffre supérieur à celui des accidents de la route.
Localisation des infections :
Les infections urinaires représentaient plus du tiers des infections nosocomiales (36,3%). Les autres infections les plus fréquentes étaient : les pneumopathies (12,5%), les infections du site opératoire (10,5%), les infections de la peau et des tissus mous (10,5%) et les infections respiratoires hautes comme les bronchites (8,2%).
Les infections touchant un site autre que les cinq sites principaux d’infections nosocomiales habituellement surveillés en court séjour (infections urinaires, infections du site opératoire, bactériémies/septicémies, infections sur cathéter, et pneumopathies) représentaient 22% des infections. Infections nosocomiales et patients à risque Les patients opérés (18% des patients) avaient plus souvent acquis une infection nosocomiale que les patients non opérés : les taux de prévalence des patients infectés était de 11,8% chez les opérés contre 5,6% chez les non opérés. Les patients porteurs d’une sonde urinaire (9,6% des patients) avaient une infection urinaire dans 17,2% des cas contre 1,21% chez les patients non sondés. Les patients âgés de plus de 65 ans étaient également plus touchés par les infections : le taux de prévalence chez les patients de plus de 65 ans était de 8,61% contre 4,9% chez les patients adultes de moins de 65 ans. Infections nosocomiales et spécialités médicales Des diversités importantes ont été observées en fonction de la spécialité étudiée. Trois catégories de spécialités pouvaient être distinguées :
– les spécialités où les infections étaient peu fréquentes : la psychiatrie (2,7%), la pédiatrie (3,8%). Le faible taux de prévalence y était associé à une moindre fréquence des interventions chirurgicales et du sondage urinaire.
– les spécialités où la fréquence des infections se situait à un niveau intermédiaire, telles la dermatologie (6,2%) ou encore la pneumologie (7,5%).
– les spécialités où les infections étaient plus fréquentes telles la réanimation (30%) ou l’hématologie (8%). Cette donnée est régulièrement retrouvée dans les différentes enquêtes et est associée à une forte fréquence de réalisation d’actes invasifs.
c) Modes de transmission
L’hôpital et la clinique abritent de nombreuses sources de germes (agents infectieux tels que les virus et les bactéries, les champignons et les prions) : la principale source de contamination est la flore résidente du patient, le personnel joue un rôle de vecteur de transmission. Plus rarement, le matériel et l’environnement aérien ou hydrique peuvent être des sources de contamination nosocomiale.
les infections " endogènes " :
Le patient est infecté par ces propres germes au cours de certains soins (actes chirurgicaux, sondage urinaire, respiration artificielle,…). On parle alors d’auto-infection.
les infections " exogènes " :
Le patient est infecté par des germes provenant d’autres personnes (personnel soignant, autre malade, visiteur) ou de l’environnement. On parle d’infection croisée.
Les infections ont donc le plus souvent une origine " endogène " qu’" exogène ".
d) Facteurs de risque
Par définition, un facteur de risque agit en augmentant l’incidence de la maladie chez des sujets qui y sont exposés, mais on parle aussi de facteur lorsque l’incidence diminue avec la baisse de l’exposition. Cette notion est très importante dans la mesure où la maîtrise de l ’exposition devrait permettre de baisser l’incidence de la maladie. Les facteurs de risques se classent en facteurs intrinsèques et en facteurs extrinsèques.
Les facteurs intrinsèques : ils ne sont pas tous maîtrisables.
– les âges extrêmes de la vie.
– le sexe : l’infection urinaire est plus fréquente chez les femmes.
– la durée de séjour qui augmente l’incidence des infections.
– le poids de naissance chez les prématurés : un poids inférieur à 1kg double l’incidence des infections sur les cathéters des nouveaux nés ventilés
– l’intervention chirurgicale mais surtout la spécialité de chirurgie
Les facteurs extrinsèques : Toutes les prothèses, comme les sondes urinaires, les cathéters vasculaires, les drains, les sondes digestives… L’infection est favorisée par :
– la durée de maintien en place des prothèses et leurs manipulations
– l’utilisation mal maîtrisée des antibiotiques : parmi les bactéries responsables d’infections dans les hôpitaux français, la proportion de souches multirésistantes est parmi les plus élevées d’Europe (35% de l’ensemble des staphylocoques, qui sont des germes très fréquents, isolés à l’hôpital sont par exemple résistants à la méthicilline, source : CNR des Staphylocoques, Institut Pasteur). Cette situation peut être expliquée par le retard d’application de stratégie de prescription des antibiotiques en ville et à l’hôpital.
– les actes invasifs autres que la chirurgie, comme l’endoscopie.
e) Principaux germes en cause
Les principaux germes en cause sont les bactéries, les virus, les champignons et les prions. Parmi les agents responsables d’infections nosocomiales, les bactéries viennent en tête, encore qu’il faille considérer que les virus ont une place importante en particulier dans certaines spécialités comme la pédiatrie.
Les bactéries :
Nous devons constater que l’importance relative des bactéries responsables d’infections nosocomiales varie selon les sites d’infections.
– Staphylocoque aureus est surtout retrouvé dans les infections nosocomiales sur cathéter, les pneumonies, et dans les infections du site opératoire.
– Eschérichia coli est « le germe » de l’infection urinaire. Il est aussi retrouvé dans les bactériémies.
– Pseudomonas aeruginusa est responsable de nombreuses pneumonies.
– La légionella est une bactérie que l’on retrouve fréquemment dans les cours d’eau naturels, dans les étangs et dans les mares. A coté de la résistance naturelle, le problème crucial est la résistance acquise aux antibiotiques des bactéries nosocomiales. Actuellement, en France, le pourcentage de souches résistantes à la méticilline est très préoccupant car voisin de 30%, ce qui est nettement supérieur à celle observée chez plusieurs voisins européens comme le Danemark qui n’observe que 1% de souches résistantes à la méticilline.
Les virus :
Les infections nosocomiales d’origine virale se rencontrent surtout chez :
– les enfants avec les infections a Rota virus et à Virus Syncitial Respiratoire.
– les personnes âgées avec le virus de la grippe, les virus responsables de conjonctivites, de rhino-pharyngites…
– les immunodéprimés
f) Les comités de lutte contre les infections nosocomiales
• Chaque établissement hospitalier impose d’un Comité de Lutte contre les Infections Nosocomiales (CLIN) lequel est chargé d’organiser et de coordonner la surveillance, la prévention et la formation continue en matière de lutte contre les infections nosocomiales. Il est composé de médecins, pharmaciens, infirmières et directeurs d’établissement. Le CLIN est assisté, dans la plupart des établissements de santé, de personnels d’hygiène hospitalière.
• Les cinq centres de coordination de la lutte contre les infections nosocomiales (CCLIN) servent d’appui technique aux établissements hospitaliers, et travaillent au niveau d’une inter-région. Ils sont chargés de mettre en place la politique définie au niveau national et d’animer la coopération inter-hospitalière (réseau de surveillance, formation, documentation, études...).
• Au niveau national, le Comité technique national des infections nosocomiales (CTIN) est une instance de proposition, de coordination et d’évaluation, constituée d’experts hospitaliers, dont la présidence est assurée par le Docteur Jean CARLET. Ce comité propose des objectifs prioritaires et des méthodologies standardisées de surveillance et de prévention au ministre.
• La cellule "infections nosocomiales" du ministère, commune à la Direction Générale de la Santé et à la Direction des Hôpitaux est chargée de coordonner l’ensemble de ce dispositif. La surveillance des infections nosocomiales pose plusieurs problèmes : -la fiabilité des informations recueillies : l’établissement des taux repose sur la connaissance d’informations complexes.
– la validité des indicateurs : les enquêtes de prévalence ne donnent qu’un instantané de la situation. Les études en incidence sont plus difficiles à réaliser. Elles nécessitent la saisie d’informations complexes souvent non disponibles dans les dossiers médicaux. Une des entraves à la réalisation des enquêtes est la carence en moyens humains et matériels. La surveillance a un coût, elle est hautement rentable lorsqu’elle est ciblée lorsqu’elle repose sur des critères fiables et lorsqu’elle est pratiquée par des personnes formées et expérimentées.
g) Responsabilité des soignants et indemnisations des victimes
• Jurisprudence du 29 juin 1999 :
Le 29 juin 1999, la première chambre civile de la Cour de Cassation a retenu une obligation de sécurité de résultat à la charge des établissements de santé privés, ainsi que des médecins, dont ils ne peuvent s’exonérer que par la preuve d’une cause étrangère. Avant cette jurisprudence, les cliniques étaient présumées responsables d’une infection contractée par un patient lors d’une intervention, à moins de prouver l’absence de faute de sa part. De la sorte, la victime qui voulait mettre en cause la responsabilité d’un établissement de santé devait démontrer que son état était consécutif à une infection contractée dans les établissements de santé. Mais dans le cas où la victime subissait un préjudice sans faute des établissements de santé, on aboutissait à une situation injuste pour elle puisqu’elle n’obtenait aucune réparation. Par les arrêts du 29 juin 1999, la Cour de cassation a franchi un pas important puisque désormais le seul moyen d’exonération est d’apporter la preuve d’une cause étrangère, la simple preuve d’une absence de faute n’étant plus exonératoire de responsabilité. L’extension de la responsabilité aux médecins : Dans les affaires précédentes, seuls les établissements de santé étaient présumés responsables des infections. Désormais, établissements de santé et médecins sont tenus à une obligation de sécurité de résultat en la matière, de sorte que les victimes agiront contre l’un et l’autre solidairement. La cour de cassation est partie du principe que les médecins sont aussi bien tenus aux obligations d’asepsie que les établissements de santé.
• Loi du 4 mars 2002 :
Selon l’article L.1142-1 alinéa 2 du Code de la santé publique dans sa rédaction issue de la loi du 4 mars 2002, " les établissements services et organismes susmentionnés (dans lesquels sont réalisés des actes de prévention de diagnostic ou de soins) sont responsables des dommages résultant d’infections nosocomiales sauf s’ils rapportent la preuve d’une cause étrangère ". Cet article appelle deux observations : En premier lieu la loi consacre la jurisprudence relative à la responsabilité des cliniques et établissements de santé en cas d’infections nosocomiales. La victime est dispensée de prouver la faute de ces établissements. En outre les responsables ne peuvent s’exonérer par la preuve de l’absence de faute. Seule la preuve d’une cause étrangère est exonératoire. En second lieu, la loi condamne la jurisprudence qui avait mis à la charge des médecins une obligation de résultat en matière d’infection nosocomiale. Les médecins ne peuvent être désormais responsables à raison d’une infection nosocomiale qu’en cas de faute prouvée par la victime conformément au principe de la preuve de la faute posé à l’alinéa premier de l’article L.1142-1. La loi renvoie à l’état de la jurisprudence antérieur aux arrêts précités de 1996 et 1999. Lorsque l’infection nosocomiale ne peut être réparée au titre de la responsabilité (absence de faute du médecin ou preuve de la cause étrangère rapportée par les établissements de santé), la victime peut à certaines conditions obtenir réparation au titre de la solidarité nationale. (cf. annexe 3)
h) Coûts économiques, sociaux et psychologiques
Le drame humain, s’accompagne d’un gouffre financier : pour l’année 1997, le coût direct global des infections nosocomiales (dépenses de santé) a été estimé à 1 milliards d’euros, le coût indirect (arrêt de travail, incapacité, etc.…) à 3 milliards d’euros. En comparaison, le budget total des cliniques et établissements de soins privés, s’est élevé en France en l’an 2000 à 7 milliards d’euros.
Les études micro-économiques de calcul montrent que les infections nosocomiales sont non seulement responsables :
– de l’augmentation de la mortalité et de la morbidité
– de la durée moyenne de séjour (variable selon le site de l’infection)
– du coût du traitement de la maladie causale
– de conséquences sociales pouvant affecter le malade lui-même et sa famille.
Les coûts sont répartis en trois groupes : les coûts hospitaliers, les coûts extrahospitaliers, et les coûts sociaux.
Les coûts hospitaliers représentent l’ensemble des coûts directement imputables à l’infection nosocomiale additionnés des coûts indirects hospitaliers qui agrègent tous les frais généraux supposés proportionnels à la durée de l’hospitalisation.
Les coûts extrahospitaliers concernent les dépenses liées à la consommation médicale à domicile augmentés des frais liés à la réadaptation éventuelle du malade.
Les coûts sociaux sont constitués par un ensemble assez hétérogène difficile à évaluer comme les pertes de salaires, les pertes de production, l’invalidité voire le décès. Un autre aspect de l’analyse économique concerne l’évaluation du coût de la prévention. La mise en place d’un programme de prévention permettant de réduire de 30% en moyenne les infections nosocomiales, coûterait près de 200 000 € par an pour un hôpital de 250 lits…
On peut penser par ailleurs que les infections nosocomiales peuvent altérer la confiance des patients en notre système sanitaire et ainsi majorer leurs angoisses ou leurs craintes au cours de leurs hospitalisations.
1.2) L’hygiène hospitalière
Après avoir traité le problème de santé publique que sont les infections nosocomiales, nous allons nous intéresser maintenant à sa principale prévention, l’hygiène hospitalière. Elle prend en compte l’ensemble des aspects cliniques, microbiologiques et épidémiologiques des infections mais également l’organisation des soins, la maintenance des équipements hospitaliers, la gestion de l’environnement, la protection du personnel. Elle constitue un indicateur de qualité des soins et de sécurité.
En voici quelques règles de base.
a) Le lavage des mains
Lavage simple des mains :
L’objectif est de prévenir la transmission manuportée et éliminer la flore transitoire
Indications :
Pour le malade :
– Acte associé aux soins de confort et à l’hôtellerie
– A la prise de service
– Après chaque geste contaminant et avant chaque activité ou soin au malade : .lors des soins d’hygiène, de confort et de continuité de la vie .soins infirmiers non invasifs
Pour le soignant :
– A la prise de service et le quittant
– Après tout geste de la vie courante
Lavage antiseptique des mains :
Les objectifs sont d’éliminer la flore transitoire et de diminuer la flore commensale
Indications :
– Geste invasif et mise en oeuvre de techniques d’isolement septique ou aseptique - Soin ou technique aseptique (exemples : sondage urinaire, cathétérisme périphérique)
Lavage chirurgical des mains :
Les objectifs sont d’éliminer la flore transitoire et de réduire la flore commensale de façon significative.
Indications :
– Acte à haut risque infectieux en service de soin nécessitant une technique chirurgicale (pose d’un dispositif invasif. Exemples : cathétérisme central, ponction lombaire.)
– Acte chirurgical : en blocs opératoires, services de radiologie interventionnelle et autres services d’investigation ; en secteurs fermés et tout secteur protégé (service de brûlés, d’hématologie, de réanimation) Solution hydro alcoolique : Elle permet une antisepsie rapide et fréquente des mains, à tout moment, en l’absence de point d’eau. Elle ne remplace pas le lavage des mains avec un savon, antiseptique ou non, lorsque celles-ci sont souillées ou poudrées. Le nombre d’utilisation de cette solution varie selon nos sources (3 à 5 fois).
b) Le port de gants
Il est nécessaire lors de tout contact avec un liquide biologique (sang, urines, …) afin de prévenir le risque infectieux et de protéger le personnel soignant. Le port de gants n’exclut pas le lavage des mains avant et après leur utilisation. Ils doivent être changés entre chaque patient et entre chaque soin.
c) La tenue professionnelle
Elle doit être changée quotidiennement et à chaque fois qu’elle est souillée. Les ongles doivent être courts et sans vernis. Les mains et poignets doivent être nus et les cheveux longs attachés. Toutes ces mesures sont destinées à réduire le risque de transmission des germes car ces endroits favorisent leur « accueil ». Pour la prise des repas, la tenue est remplacée par la tenue de ville afin de la protéger des souillures et limiter les voies de transmission des micro-organismes dont elle est porteuse.
d) Les isolements
Les mesures d’isolement ont pour objectif d’établir des barrières à la transmission des micro-organismes :
– d’un patient à un autre patient
– d’un patient à une personne soignante
– d’une personne soignante à un patient
– de l’environnement au patient On distingue les mesures d’isolement septique et les mesures d’isolement protecteur.
Isolement protecteur :
Il est mis en place pour protéger un patient fragile ou immunodéprimé (ex : patients brûlés ou en aplasie médullaire)
Isolement septique :
Il est indiqué à chaque fois qu’un patient est atteint d’une maladie contagieuse ou porteur d’un agent infectieux susceptible de disséminer lors de gestes de soins. Quelques soient les mesures d’isolement, des précautions standards sont requises parmi lesquelles : l’hygiène des mains, le port des gants, la surblouse, les lunettes et/ou masque s’il existe un risque de projection ou d’aérolisation de sang ou tout autre produit d’origine humaine. Parfois, des précautions particulières sont nécessaires en complément des précautions standards. Elles sont définies en fonction de l’agent infectieux (réservoirs, modes de transmission, résistance dans le milieu extérieur…) et de l’infection (localisation, gravité…).
Il existe donc différents types d’isolements septiques :
– Isolement respiratoire
– Isolement cutané
– Isolement entérique
– Isolement Bactérie Multi Résistante
Ces précautions peuvent comporter :
– l’isolement géographique en chambre individuelle
– la limitation des déplacements
– un renforcement du lavage des mains
– le port de vêtements de protection (gants, surblouse, lunettes, masque)
– le renforcement des précautions lors de l’élimination des déchets
e) Elimination des déchets :
Pour prévenir le risque infectieux, les déchets hospitaliers doivent être éliminés selon certaines procédures. • Les sacs noirs sont utilisés pour des déchets assimilables aux ordures ménagères. • Les sacs jaunes sont utilisés pour les déchets d’activité de soins à risque infectieux :
– tous les objets ou instruments ayant été en contact avec les patients infectés ou à risque
– tous les objets ou instruments souillés par des liquides biologiques
– tous les objets ou instruments provenant de la préparation et de l’administration de produits Parmi les sacs plastiques utilisés pour l’élimination des déchets hospitaliers, il n’existe aucune législation officielle concernant le choix des couleurs, cependant, selon les recommandations européennes, les couleurs noir et jaune sont privilégiées. • Les sacs se trouvant dans les chambres des patients sont réservés à leur usage personnel. • les collecteurs pour déchets perforants sont utilisés pour l’élimination de tous les déchets coupants et tranchants (ex : aiguilles, ampoules…).
f) Les antiseptiques
L’antisepsie : Opération au résultat momentané permettant au niveau des tissus vivant dans la limite de leur tolérance, d’éliminer ou de tuer les micro-organismes et/ou d’inactiver les virus.
Un antiseptique : Produit ou procédé utilisé pour l’antisepsie dans les conditions définies.
Les antiseptiques s’utilisent uniquement au niveau des tissus vivants. Ce sont des médicaments. Un bon antiseptique doit être soluble dans l’eau ou l’alcool, être stable dans le temps, avoir un large spectre d’activité, incapacité à induire des résistances, absence d’effets secondaires. Les antiseptiques sont bactériostatiques/cides et/ou virucides et/ou fongicides.
Règles d’utilisation :
– Ne s’appliquent que sur une peau propre
– A conserver 8 à 10 jours après son ouverture
– Ne jamais mélanger 2 gammes d’antiseptiques différentes
– Les antiseptiques moussants doivent être rincés après usage
– Respecter les flacons d’origine, préférer les uni doses
– Vérifier date de péremption
– Temps de contact : 1 minute
g) Les désinfectants
La désinfection est une opération au résultat momentané permettant d’éliminer les microorganismes et/ ou d’inactiver les virus portés par les milieux inertes (contrairement aux antiseptiques). Elle s’adresse uniquement au matériel décontaminé et rincé. La décontamination est une opération au résultat momentané permettant d’éliminer les microorganismes. Elle s’adresse uniquement au matériel souillé.
(source remede.org)
A lire les solutés hydro alcooliques, pour ou contre ?
Quelles alternatives au lavage chirurgical des mains ?
Publié le 04/03/2012
Sortir de la salle d’opération pour se relaver chirurgicalement les mains, avant la pose d’un cathéter central par exemple, est la pratique actuelle. Mais dans un souci d’optimiser le temps de travail des anesthésistes, une équipe d’investigateurs a essayé de déterminer si de nouvelles procédures pouvaient être aussi efficaces en terme d’asepsie : les solutés hydroalcooliques (SHA) qui ont déjà montré leur intérêt dans la diminution de la diffusion des infections hospitalières pourrait être intéressants tout comme une nouvelle technique de lavage chirurgical, avec mousse mais sans eau, récemment mise au point. Elle procurerait une antisepsie comparable au lavage chirurgical classique avec un temps de lavage raccourci de 3 minutes contre 5 pour un lavage classique et l’avantage de pouvoir s’effectuer sans avoir à quitter la salle d’intervention et le patient.
La méthode de référence utilisée (méthode 1) est le lavage chirurgical : 5 minutes de lavage avec une brosse imprégnée d’un savon à 4 % de chlorhexidine et de l’eau. La méthode 2 comporte un lavage chirurgical traditionnel suivi de 15 minutes d’activités matinales (préparation de la salle opératoire pour l’anesthésie) à l’origine d’une recontamination dans les conditions du travail normal, puis une décontamination rigoureuse par SHA (3 doses de SHA soit 6 ml vigoureusement frotté sur les mains et les ongles en remontant jusqu’aux coudes et séchage, le tout durant 2 min environ). La méthode 3 consiste en une désinfection des mains au SHA seule selon le même protocole. La méthode 4 correspond à la méthode 2 en ordre inverse (désinfection au SHA suivie d’un intervalle de 15 min puis d’un lavage traditionnel). Pour la méthode 5, le nouveau kit de lavage sans eau a été utilisé.
Après chacune de ces procédures, une empreinte des doigts (sauf le pouce) des participants a été prise sur gélose pour mise en culture. Les investigateurs précisent que l’étude bactériologique est effectuée en aveugle et que les 48 « cobayes » (anesthésistes seniors ou résidents expérimentés) ont tous l’expérience du lavage chirurgical des mains. De plus aucun des participants n’a de conflits d’intérêts déclarés.
Les résultats montrent une contamination significativement plus fréquente avec la méthode 3 (SHA seul) par rapport à la méthode 1 : 82 % des cultures des doigts sont positives contre 16 % avec le lavage chirurgical (p<0,001). Toutes les autres méthodes comparées à la méthode 1 ne révèlent pas de différence statistique : on note 6 % de cultures positives en plus pour la méthode 2, et une égalité (0 % de différence) pour les méthodes 4 et 5.
Les auteurs concluent que la décontamination manuelle au SHA seule ne peut pas remplacer le lavage chirurgical des mains. Ils suggèrent toutefois que, en raison de l’équivalence des méthodes 2 et 4 avec la méthode de référence, on pourrait envisager un lavage chirurgical initial avec un « rappel » de décontamination par SHA en salle. La technique de lavage chirurgical sans eau est également performante avec une antisepsie équivalente au lavage chirurgical.
A suivre donc.
Dr Béatrice Jourdain (JIM)
Burch T et coll. : Is alcohol-based hand disinfection equivalent to surgical scrub before placing a central venous catheter ? Anesth Analg., 2012 ;114:622–5
Solutions Hydro-Alcooliques (SHA)
d’après le site dermacool.com
Les mesures d’hygiène habituelles des mains (lavage au savon) ou l’utilisation de produits hydro-alcooliques (solutions, gels) jouent un rôle important dans la limitation de la transmission manuportée de divers virus.
Les solutions hydro-alcooliques (SHA) utilisées dans le cadre de l’épidémie grippale, doivent :
- être
– Bactéricide : NF EN 1040 & NF EN 1500
– Virucide : NF EN 14476 qui définit l’efficacité sur les virus grippaux (H1N1, H5N1, H3N2), coronavirus (SRAS), HIV, rotavirus (gastro-entérite), herpès, poliovirus, adénovirus,...
– Fongicide : NF EN 1275
- contenir 60 à 70% d’alcool (éthylique ou propylique ou isopropylique).
Leur passage systémique dans le cadre d’une utilisation cutanée importante (hygiène des mains en milieu hospitalier) est inférieur à 1%.
On appelle solution hydro alcoolique toute solution à séchage rapide destinée à l’antisepsie des mains et comportant un ou plusieurs agents antiseptiques dont l’alcool et un ou plusieurs agents émollients protecteurs de la peau. Elle s’applique sur des mains sèches et propres par friction jusqu’à séchage spontané à l’air.
Utilité
– 1. propriétés micro biologiques
- Bactéricide : détruit les bactéries ; actif sur Mycobacterium terrae
- Fongicide : détruit les champignons tels que le Candida albicans, l’Aspergillus niger
- Virucide : détruit les virus ; actif sur HIV-1, BVDV (virus-modèle HCV), PRV (virus- modèle HBV), Poliovirus, Adenovirus, Coronavirus (SRAS), Rotavirus SA11 et Herpès virus.
Avantages
- Efficacité et rémanence : les SHA ont un large spectre d’action sur les micro-organismes.
- Tolérance cutanée : les SHA contiennent un agent émollient et sont hypoallergéniques, elles sont mieux tolérées que les autres méthodes de désinfection des mains.
- Rapidité : pour une efficacité optimale le temps de contact doit être au minimum de dix à quinze secondes, la durée totale de la procédure est en moyenne de trente secondes, par rapport au lavage antiseptique qui dure deux minutes.
- Observance par les usagers : facilité et simplicité d’utilisation, encombrement et conditionnement réduits, installation dans des lieux sans point d’eau, indications multiples.
- Péremption : Il faut noter la date d’ouverture du flacon, qui une fois ouvert est utilisable trois mois.
- Conservation :
- En milieu hospitalier, la durée de vie de ces solutions est de 1 mois après ouverture.
- Pour un usage en secourisme ou personnel, on peut les garder 3 mois selon les indications des fabricants. Il faut donc marquer la date d’ouverture sur le flacon.
Comment l’utiliser
- prendre 2 à 3 ml minimums (1 ml par pression sur la pompe) selon la taille de la main. La procédure d’hygiène des mains à l’aide d’une solution hydro-alcoolique doit respecter une séquence bien précise :
mains propres et sèches, et après avoir vérifié l’absence de contre indication.
1. remplir le creux d’une main avec 2 à 3 ml minimum de solution hydro-alcoolique selon la taille des mains.Paume contre paume
2. Paume de la main droite sur le dos de la main gauche et vice-versa
3. Paume contre paume, doigts entrelacés
4. Dos des doigts contre la paume opposée avec les doigts emboîtés
5. Friction circulaire du pouce droit dans la paume gauche et vice-versa.
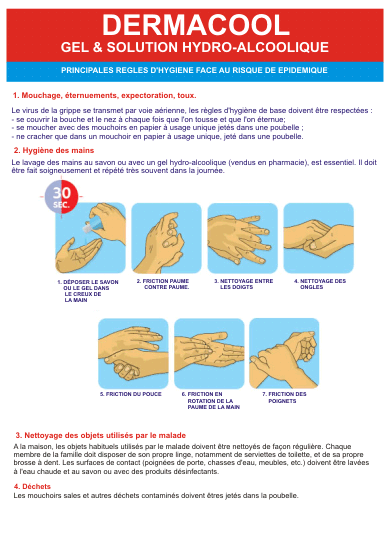
Appliquer la SHA sur les deux mains en frictionnant jusqu’à ce que les mains soient sèches, sans oublier d’app La procédure entière peut durer jusqu’à trente secondes pour que les mains soient bien sèches. Une bonne qualité de friction lors de l’application permet une bonne pénétration des agents émollients adoucissants et donc une bonne protection de la peau.
- éviter les bijoux, ils gardent les germes malgré la friction (ou le lavage au savon d’ailleurs)
- ne pas s’essuyer les mains après avoir utiliser la SHA, elle doit sêcher toute seule ; on réinfecte ce que l’on vient de désinfecter
- ne pas l’utiliser sur des mains "visiblement" sale ou souillées par du sang, la poussière, le talc ... les principes actifs trouvent des obstacles à leur action et ne sont plus efficaces
- bien respecter le temps de friction (30 secondes) pour que cela soit efficace
- bien respecter la façon de se frictionner pour ne pas "oublier" des zones de la main
- ne pas utiliser un produit périmé (3 mois après ouverture) ou mal stocké
- ne pas transvaser ni ouvrir un flacon à pompe
Leur point d’éclair très bas les rend délicates à stocker (risque d’inflammation) et leur utilisation est interdite dans les couloirs de circulation des centres hospitaliers6.
Point d’éclair de quelques SHA :
- Bactiseptic, fabriqué par les Laboratoires Arkopharma, PE : 20°C
- Hibisprint, PE : 16°C
- Manugel, fabriqué par les Laboratoires Anios, PE : 23°C
- Phisomain, PE : 23°C
- Propalco, PE : 18°C
- Stérilium, PE : 23°C
Leur usage est contre indiqué :
- sur des mains mouillées (risque d’irritation plus important que sur mains sèches et dilution du principe actif) ;
- sur des mains souillées par des sécrétions, du sang ou tout autre liquide biologique (l’action désinfectante de l’alcool est diminuée en présence de matières organiques) ou encore talquées ou poudrées ;
- sur des mains lésées, des muqueuses ;
- sur des mains gantées ou pour la désinfection de surfaces inertes ;
- pour la désinfection cutanée pré-interventionnelle.
Gels et solutions hydro-alcooliques : Recommandations sur les produits de désinfection des mains par le grand public (afssaps le 28/09/2009)
Le virus responsable de la grippe A(H1N1)v se transmet par voie aérienne, ou par contact rapproché avec un malade, mais également par contact direct avec les mains ou avec des objets touchés et contaminés par une personne malade. Les mesures d’hygiène habituelles des mains ou l’utilisation de désinfectants pour les mains peuvent jouer un rôle important dans la réduction de la transmission du virus. Dans ce contexte, l’Afssaps émet des recommandations (28/09/2009) application/pdf (53 ko) sur les conditions d’utilisation des produits de désinfection des mains avec un gel ou une solution hydro-alcoolique lorsque le lavage des mains avec du savon n’est pas réalisable. L’Afssaps recommande d’orienter le consommateur vers des solutions ou gels hydro-alcooliques testés selon la norme NF EN 14476 ou dont la concentration optimale en alcool est comprise entre 60% et 70% (volume/volume) ou à une concentration comprise entre 520 et 630 mg/g.
Le virus de la grippe A(H1N1)v peut survivre dans l’environnement de quelques heures à quelques jours. Dans le cadre de l’épidémie actuelle, les modes de transmission du virus de la grippe A(H1N1)v semblent similaires à ceux de la grippe saisonnière, à savoir par voie aérienne (toux, éternuement ou postillons), par contact rapproché avec une personne malade (serrer la main ou embrasser) et par les mains avec des objets contaminés par une personne porteuse du virus (poignée de porte, transports en commun,…).
Les mesures d’hygiène pour réduire la transmission de la maladie sont primordiales.
Dans ce contexte, l’Afssaps a analysé les données disponibles sur l’efficacité des produits hydro-alcooliques (PHA) pour les mains (solutions et gels hydro-alcooliques) et considéré leur place dans les mesures d’hygiène, afin d’orienter le consommateur dans son choix.
L’Afssaps recommande ainsi :
Le lavage des mains lorsqu’un point d’eau potable est disponible. Il doit être systématiquement réalisé avec un savon, de préférence liquide, en respectant un temps de lavage minimum de trente secondes. Il est nécessaire de bien rincer et sécher les mains avec des essuie mains ou serviettes propres ;
L’utilisation de solutions et gels hydro-alcooliques en l’absence de point d’eau disponible. Après évaluation, l’Afssaps recommande de privilégier les produits hydro-alcooliques présentés sous forme de solutions ou de gels testés selon la norme NF EN 14476 ou testés sur un virus de la grippe selon la méthodologie de la norme précitée. Ces informations doivent figurer explicitement sur l’étiquetage. En l’absence de référence à cette norme sont également recommandés les produits à base d’alcool éthylique (ou éthanol) ou d’alcool propylique (propane-1-ol ou n-propanol) ou d’alcool isopropylique (propane-2-ol ou isopropanol) dont la concentration optimale est comprise entre 60% et 70% (volume/volume) ou à une concentration comprise entre 520 et 630 mg/g (équivalence obtenue par approximation avec un mélange éthanol et eau). La concentration en alcool doit figurer visiblement sur l’étiquetage.
Ces produits sont à utiliser sur des mains visiblement non souillées. Il est important de respecter un temps de friction d’au moins trente secondes jusqu’à l’obtention de mains sèches. .
L’Afssaps rappelle que le lavage ou la désinfection des mains est nécessaire plusieurs fois par jour et notamment dans les cas suivants : après s’être mouché, avoir éternué ou toussé, après un passage par un environnement collectif (transport en commun, lieu de rassemblement, activité publique, vie en collectivité, ...), après avoir été en contact avec des surfaces ou des objets potentiellement contaminés par une ou des personnes atteintes ou susceptibles d’être atteintes par la grippe A.
Il convient de rappeler que les PHA sont des biocides encadrés par la directive européenne 98/8/CE.
A lire l’article sur les solutés hydro alcooliques, où tout n’est pas rose...
à lire (les documents PDF viennent du site en lien)
les recommandations de l’OMS
- Le site SF2H
- infectiologie.com
- AFNOR - Association Française de Normalisation
- Réseau de Prévention des Infections Associées aux Soins (remplace nosobase depuis le 23 avril 2019)
- Groupe d’Evaluation des Pratiques en Hygiène Hospitalière.
Mains propres : un enjeu de santé publique et de bien-être social
source : hospitalia.fr le mardi 8 Novembre 2016
À l’occasion de la journée mondiale du lavage des mains le 15 octobre, SCA, Groupe international leader des produits d’hygiène dévoile une partie des résultats de l’étude internationale Hygiene Matters. Tork, la marque du Groupe SCA à destination des professionnels, rappelle ainsi son engagement pour que chacun - à l’école, au travail ou en sortie - maintienne une bonne hygiène des mains.
Réalisée en partenariat avec le Water Supply and Sanitation Collaboration Council (WSSCC), organisation membre des Nations-Unies spécialisée dans les problématiques sanitaires et d’accès à l’eau à travers le monde, l’étude Hygiene Matters met en évidence la place centrale de l’hygiène dans la santé et le bien-être des populations, et le lien direct entre l’hygiène des mains et la qualité de nos rapports sociaux.
L’hygiène, cela commence par le lavage des mains
Initiée par l’UNESCO, la journée mondiale du lavage des mains souligne l’importance de l’hygiène des mains comme enjeu de santé publique, notamment dans la prévention des maladies. 1400 enfants de moins de cinq ans meurent chaque jour de maladies diarrhéiques causées par l’absence d’eau salubre, d’assainissement et de l’hygiène la plus élémentaire. Or, le lavage des mains au savon constitue l’une des barrières les plus simples et les moins onéreuses contre l’infection.
Au-delà de l’enjeu de santé publique, l’étude SCA Hygiene Matters révèle le rôle prépondérant de l’hygiène des mains dans la sensation de confort des individus et dans la perception qu’ils ont d’eux-mêmes en société. Ainsi, 78% des Français affirment se sentir mal à l’aise lorsqu’ils ont les mains sales en public. Mais l’étude met en lumière le « paradoxe du lavage des mains » : 80% des personnes interrogées pensent qu’elles se lavent suffisamment les mains, mais elles sont 87% à penser que leur entourage ne se les lave pas suffisamment !
L’hygiène des mains : un enjeu social différemment perçu par les Hommes et les Femmes
Une différence de perception s’observe au sein du couple : l’étude nous apprend que si Monsieur et Madame sont respectivement convaincus de se laver suffisamment les mains dans la journée, en réalité les femmes se lavent les mains à deux reprises de plus par jour que les hommes ; elles se lavent les mains près de 9 fois (8,9 fois) contre 7 fois pour les hommes (7,1 fois par jour) en moyenne en France.
Les femmes seraient « plus soucieuses » de leur hygiène personnelle et cela dès le plus jeune âge. En effet, cet écart est particulièrement prononcé « à l’école » (89% des filles se soucient de leur apparence contre 79% des garçons) et « au travail » (76% des femmes contre 67% des hommes).
[...] (publicité pour un produit. AB)
Méthodologie de l’étude SCA Hygiene Matters 2016 :
Étude réalisée auprès d’un échantillon de 12 000 personnes de 16 à 56+ ans, réparties dans 12 pays (1000 par pays) : Etats-Unis, Mexique, Allemagne, Grande-Bretagne, France, Espagne, Pays-Bas, Italie, Suède, Russie, Chine, Inde. Des quotas nationaux ont été utilisés pour assurer une représentation cohérente en termes d’âge et de genre. Réponses collectées entre le 31 mai et le 13 juin 2016 via des sondages web dans chaque pays.
Enquête réalisée par SCA, leader mondial en matière d’hygiène, en mars-avril 2015, auprès d’un panel composé de 8 623 parents ayant au moins 1 enfant âgé de 6 à 12 ans. Les répondants étaient répartis uniformément dans les pays suivants : Allemagne, France, Italie, Espagne, Suède, Norvège, Danemark, Finlande, Pays-Bas, Royaume-Uni et Australie. 56 % des répondants étaient des femmes et 44 % des hommes.
Arnaud BASSEZ
IADE-Enseignant CESU/Administrateur
