Articles sur la santé
-
Arnaud BASSEZ
- Administrateur - Site Admin
- Messages : 2623
- Enregistré le : sam. nov. 04, 2006 4:43 pm
- Localisation : Paris
- Contact :
Re: Articles sur la santé
Naissance de la Société Francophone de Santé Numérique (SFSN)
Rédigé par Rédaction le Mercredi 23 Avril 2025 à 10:16
Hospitalia.fr
La Société Francophone de Santé Numérique (SFSN) a annoncé sa création, marquant une nouvelle étape dans l'évolution des instances pionnières en télésanté et en santé numérique dans le monde francophone.
Naissance de la Société Francophone de Santé Numérique (SFSN)
La SFSN, présidée par le Pr Maurice HAYOT entouré d’une équipe d’experts dans son nouveau bureau, succède à l’association Nationale de Télémédecine (ANTEL), devenue Société Française de Télémédecine (SFT-Antel) puis Société Française de Santé Digitale (SFSD). Forte de cet héritage, elle se positionne comme une société savante transdisciplinaire et pluriprofessionnelle, ouverte à l'ensemble du monde francophone.
Les missions de la SFSN sont claires et engagées : diffuser et promouvoir les meilleures pratiques en télésanté, encourager l’utilisation éthique du numérique et de l’intelligence artificielle en santé, et soutenir le déploiement de solutions innovantes au service des patients. Dans cette perspective, la Société Française de Santé Numérique aspire à mobiliser les savoirs des communautés scientifiques, des professionnels de santé, et des associations d’usagers, en croisant les disciplines de la santé, des sciences humaines, et des sciences du numérique.
« Notre objectif est de rassembler la communauté scientifique, les praticiens et les représentants des patients, dans le monde francophone, afin d’améliorer les pratiques de soin à distance et promouvoir la recherche et l'innovation pour des pratiques éthiques du numérique en santé », indique le Pr Maurice HAYOT, président de la SFSN.
Les objectifs de la SFSN :
Les principaux objectifs de la SFSN incluent la mobilisation des savoirs des communautés scientifiques et professionnelles, l'amélioration des pratiques de soin à distance, et le respect des enjeux éthiques et économiques liés à la santé numérique. Pour cela, la SFSN propose de mener des actions pour :
Rassembler la communauté francophone en santé numérique par des partenariats scientifiques,
Favoriser la recherche et la formation de haut niveau,
Promouvoir les bonnes pratiques et les recommandations en télésanté, en santé numérique et l’usage de l’intelligence artificielle en santé,
Organiser les premières assises francophones de Santé Numérique à la fin de l'année 2025.
Fondée en Janvier 2025, la Société Francophone de Santé Numérique (SFSN) est dédiée à l'avancement du numérique en santé et à la promotion des meilleures pratiques dans le domaine de la télésanté. Elle mettra en place des groupes de travail dédiés à la recherche, à la formation et aux pratiques de soin à distance, tout en relayant les actualités en santé numérique, avec une attention particulière portée au monde francophone.
> Vous pourrez rejoindre la SFSN sur LinkedIn et bientôt sur son site internet sfsn.fr.
On voit bien la facilité d'agrégation des médecins dès qu'un secteur est porteur, (en attendant la probable société française en intelligence artificielle). les IADE seraient bien inspirés d'en prendre exemple. Car ce qui nous tuera n'est pas tant le côté droit du binôme, mais plus sûrement notre invisibilité
Rédigé par Rédaction le Mercredi 23 Avril 2025 à 10:16
Hospitalia.fr
La Société Francophone de Santé Numérique (SFSN) a annoncé sa création, marquant une nouvelle étape dans l'évolution des instances pionnières en télésanté et en santé numérique dans le monde francophone.
Naissance de la Société Francophone de Santé Numérique (SFSN)
La SFSN, présidée par le Pr Maurice HAYOT entouré d’une équipe d’experts dans son nouveau bureau, succède à l’association Nationale de Télémédecine (ANTEL), devenue Société Française de Télémédecine (SFT-Antel) puis Société Française de Santé Digitale (SFSD). Forte de cet héritage, elle se positionne comme une société savante transdisciplinaire et pluriprofessionnelle, ouverte à l'ensemble du monde francophone.
Les missions de la SFSN sont claires et engagées : diffuser et promouvoir les meilleures pratiques en télésanté, encourager l’utilisation éthique du numérique et de l’intelligence artificielle en santé, et soutenir le déploiement de solutions innovantes au service des patients. Dans cette perspective, la Société Française de Santé Numérique aspire à mobiliser les savoirs des communautés scientifiques, des professionnels de santé, et des associations d’usagers, en croisant les disciplines de la santé, des sciences humaines, et des sciences du numérique.
« Notre objectif est de rassembler la communauté scientifique, les praticiens et les représentants des patients, dans le monde francophone, afin d’améliorer les pratiques de soin à distance et promouvoir la recherche et l'innovation pour des pratiques éthiques du numérique en santé », indique le Pr Maurice HAYOT, président de la SFSN.
Les objectifs de la SFSN :
Les principaux objectifs de la SFSN incluent la mobilisation des savoirs des communautés scientifiques et professionnelles, l'amélioration des pratiques de soin à distance, et le respect des enjeux éthiques et économiques liés à la santé numérique. Pour cela, la SFSN propose de mener des actions pour :
Rassembler la communauté francophone en santé numérique par des partenariats scientifiques,
Favoriser la recherche et la formation de haut niveau,
Promouvoir les bonnes pratiques et les recommandations en télésanté, en santé numérique et l’usage de l’intelligence artificielle en santé,
Organiser les premières assises francophones de Santé Numérique à la fin de l'année 2025.
Fondée en Janvier 2025, la Société Francophone de Santé Numérique (SFSN) est dédiée à l'avancement du numérique en santé et à la promotion des meilleures pratiques dans le domaine de la télésanté. Elle mettra en place des groupes de travail dédiés à la recherche, à la formation et aux pratiques de soin à distance, tout en relayant les actualités en santé numérique, avec une attention particulière portée au monde francophone.
> Vous pourrez rejoindre la SFSN sur LinkedIn et bientôt sur son site internet sfsn.fr.
On voit bien la facilité d'agrégation des médecins dès qu'un secteur est porteur, (en attendant la probable société française en intelligence artificielle). les IADE seraient bien inspirés d'en prendre exemple. Car ce qui nous tuera n'est pas tant le côté droit du binôme, mais plus sûrement notre invisibilité
La santé est un état précaire qui ne laisse augurer rien de bon.
https://www.facebook.com/SOFIA-soci%C3% ... _todo_tour
https://mobile.twitter.com/SOFIA_iade
https://www.facebook.com/SOFIA-soci%C3% ... _todo_tour
https://mobile.twitter.com/SOFIA_iade
-
Arnaud BASSEZ
- Administrateur - Site Admin
- Messages : 2623
- Enregistré le : sam. nov. 04, 2006 4:43 pm
- Localisation : Paris
- Contact :
Re: Articles sur la santé
Le marathon : une épreuve sportive à haut risque cardiovasculaire
Dr Philippe Tellier | 07 Avril 2025
jim.fr
Une étude sur 29 millions de marathoniens montre une incidence stable des arrêts cardiaques depuis 25 ans malgré un engouement croissant, et une mortalité réduite de moitié, signes des progrès de la prise en charge. Une évaluation cardiovasculaire préalable reste indispensable avant toute participation.
Le marathon et le semi-marathon font de plus en plus d’adeptes. Ainsi, rien qu’aux Etats-Unis, ces épreuves sportives ont réuni, entre 2010 et 2023, plus de 29 millions de participants, soit trois fois plus qu’entre 2000 et 2009.
Certes, il ne s’agit pas à proprement parler d’activités qui relèvent des sports extrêmes, mais il est clair qu’elles mettent le cœur à rude épreuve et qu’il vaut mieux d’être dans une bonne condition cardiovasculaire avant de prendre le départ. Le risque d’arrêt cardiorespiratoire en dépend, mais quel est-il réellement ?
Quel est son pronostic dans le contexte médicalisé de ces épreuves ? Quels sont les facteurs de risque ? L’augmentation considérable du nombre de participants en un peu plus d’une dizaine d’années a-t-il changé la donne ?
Autant de questions d’actualité auxquelles répond une étude d’observation récente dont les résultats ont été présentés au congrès de l’ACC 2025 et publiés en ligne dans le JAMA.
Plus de 29 millions de participants
Plusieurs séries de cas d’arrêt cardiorespiratoire survenus au cours des marathons et des semi-marathons récents ont été colligées à partir du registre RACER (Race Associated Cardiac Event Registry) et de diverses cohortes constituées entre 2010-2023.
Ont été également pris en compte les cas rapportés dans les médias, les contacts avec les organisateurs de ces courses et les interviews des survivants ou de leurs parents les plus proches.
Par ailleurs des données recueillies entre 2000 et 2009 ont également été prises en compte afin d’analyser l’évolution temporelle de l’incidence des arrêts cardiaques.
Au total, entre 2010 et 2023, 176 arrêts cardiaques ont été dénombrés chez 29 millions de participants à des courses longue distance aux Etats-Unis, soit une incidence de 0,60 pour 100 000. Celle-ci n’a pas augmenté par rapport à 2000-2009 (0,54 versus 0,60 pour 100 000).
En revanche, la mortalité a nettement diminué entre ces deux périodes, passant de 0,39 à 0,20 pour 100 000 et il en a été de même pour le taux de létalité, les chiffres correspondants étant respectivement de 71% et 34%.
Les hommes ont été près de dix fois plus touchés que les femmes, avec une incidence de 1,12 et 0, 19 pour 100 000, respectivement. La distance parcourue est un autre facteur de risque, le marathon étant plus risqué que le semi-marathon (1,04 versus 0,47 pour 100 000).
La maladie coronarienne est en cause dans 52 % des cas, loin devant la cardiomyopathie hypertrophique désormais plus rare. Les arrêts cardiorespiratoires surviennent souvent dans le dernier quart de la course qui est, de fait, une période au cours de laquelle le coureur accentue son effort.
La survie dépend de plusieurs facteurs qui n’ont rien de surprenant : rapidité de la mise en œuvre de la réanimation cardiorespiratoire, tracé ECG initial d’arythmie ventriculaire, ou encore accès rapide à un défibrillateur.
Entre 2000-2009 et 2010-2023, des progrès ont été accomplis dans la prise en charge de l’arrêt cardiorespiratoire, le taux de survie étant passé de 29 % à 66 %. Parmi les cas autopsiés, l’on retrouve le plus souvent une athéromatose coronarienne ou une fibrose myocardique, plus rarement des lésions orientant vers une affection génétique.
Une incidence stable, une mortalité en baisse
Cette étude transversale porte sur une population de près de 30 millions de marathoniens ou semi-marathoniens. Elle permet de chiffrer avec une bonne précision l’incidence des arrêts cardiorespiratoires survenus entre 2010 et 2023.
Par rapport à la décennie, cette dernière est restée stable, mais la mortalité qui leur imputable a été divisée par deux, ce qui témoigne des efforts accomplis pour optimiser la prise en charge de ces urgences absolues. La vigilance doit cependant rester de mise, face à l’engouement croissant pour de telles épreuves sportives à un échelon mondial.
La santé cardiovasculaire des participants mérite d’être évaluée avec soin avant de les autoriser à se lancer dans une course qui donne potentiellement le feu vert à l’expression clinique de la maladie coronarienne (et d’autres cardiopathies latentes), notamment chez les hommes.
References
Kim JH, Rim AJ, Miller JT, et al. Cardiac Arrest During Long-Distance Running Races. JAMA. 2025 Mar 30:e253026. doi: 10.1001/jama.2025.3026.
_____________________
Le cannabis, une drogue douce mais pas pour le cœur !
Dr Yohann Bohbot | 01 Avril 2025
jim.fr
La consommation de cannabis augmente partout dans le monde, portée par une légalisation de plus en plus répandue et une acceptation sociale grandissante. Souvent perçu comme une substance récréative ou ayant des bienfaits thérapeutiques, ses effets sur le cœur restent encore mal connus. Une étude récente, présentée au congrès de l’American College of Cardiology 2025 et publiée dans JACC: Advances, apporte un nouvel éclairage en montrant un lien clair entre l’usage du cannabis et un risque accru d’infarctus du myocarde, en particulier chez les jeunes adultes en bonne santé (1).
Une étude rétrospective à partir des données du TriNeTx
Cette étude a analysé les données de plus de 4,6 millions de sujets de moins de 50 ans disponibles sur un réseau mondial de données de recherche en santé, afin de comparer les consommateurs de cannabis à des non-utilisateurs, tous exempts de comorbidités significatives à l’inclusion. Grâce à une méthodologie d’appariement par score de propension, les auteurs ont limité les biais potentiels liés aux facteurs de risque cardiovasculaires classiques tels que l’hypertension, le diabète ou le tabagisme.
Les résultats sont sans appel : les consommateurs de cannabis présentent un risque d’infarctus du myocarde multiplié par six par rapport aux non-utilisateurs. De plus, la consommation de cannabis est associée à des taux plus élevés d’événements cardiovasculaires majeurs, d’accidents vasculaires cérébraux ischémiques et d’insuffisance cardiaque, avec une mortalité globale également accrue (risque relatif multiplié par 7 !).
Un lien fort entre cannabis et maladies cardiovasculaires
L’étude suggère ainsi un lien fort entre consommation de cannabis et atteintes cardiovasculaires. Elle rejoint d’autres travaux (2, 3) qui ont montré que le cannabis peut entraîner un stress oxydatif, favoriser l’inflammation vasculaire et la dysfonction endothéliale, autant de mécanismes pouvant précipiter un événement coronarien aigu.
La principale limite de l’étude réside dans le manque de précisions sur la quantité consommée, la fréquence et le mode de consommation du cannabis. De plus, les données étant issues de dossiers médicaux électroniques, il existe un risque d’erreurs de classification entre consommateurs et non-consommateurs, ce qui pourrait influencer les résultats.
Avec la légalisation qui progresse dans de nombreux pays, il devient essentiel d’informer les consommateurs sur les dangers notamment au niveau cardiovasculaire. Des études supplémentaires seront indispensables pour mieux comprendre les mécanismes biologiques impliqués et évaluer l’impact des différentes formes de cannabis, qu’il soit naturel ou synthétique.
En attendant, cette étude rappelle une réalité : même une substance d’origine naturelle peut avoir des effets graves sur la santé, et sa consommation ne devrait pas être banalisée !
References
Kamel I, Mahmoud AK, Twayana AR et al. Myocardial Infarction and Cardiovascular Risks Associated with Cannabis Use: A Multicenter Retrospective Study. JACC Adv. 2025 Mar 12:101698. doi: 10.1016/j.jacadv.2025.101698
Jouanjus E, Raymond V, Lapeyre-Mestre M et al. What is the Current Knowledge About the Cardiovascular Risk for Users of Cannabis-Based Products? A Systematic Review. Curr Atheroscler Rep 2017;19:26.
Thomas G, Kloner RA, Rezkalla S. Adverse cardiovascular, cerebrovascular, and peripheral vascular effects of marijuana inhalation: what cardiologists need to know. Am J Cardiol 2014;113:187-90.
Dr Philippe Tellier | 07 Avril 2025
jim.fr
Une étude sur 29 millions de marathoniens montre une incidence stable des arrêts cardiaques depuis 25 ans malgré un engouement croissant, et une mortalité réduite de moitié, signes des progrès de la prise en charge. Une évaluation cardiovasculaire préalable reste indispensable avant toute participation.
Le marathon et le semi-marathon font de plus en plus d’adeptes. Ainsi, rien qu’aux Etats-Unis, ces épreuves sportives ont réuni, entre 2010 et 2023, plus de 29 millions de participants, soit trois fois plus qu’entre 2000 et 2009.
Certes, il ne s’agit pas à proprement parler d’activités qui relèvent des sports extrêmes, mais il est clair qu’elles mettent le cœur à rude épreuve et qu’il vaut mieux d’être dans une bonne condition cardiovasculaire avant de prendre le départ. Le risque d’arrêt cardiorespiratoire en dépend, mais quel est-il réellement ?
Quel est son pronostic dans le contexte médicalisé de ces épreuves ? Quels sont les facteurs de risque ? L’augmentation considérable du nombre de participants en un peu plus d’une dizaine d’années a-t-il changé la donne ?
Autant de questions d’actualité auxquelles répond une étude d’observation récente dont les résultats ont été présentés au congrès de l’ACC 2025 et publiés en ligne dans le JAMA.
Plus de 29 millions de participants
Plusieurs séries de cas d’arrêt cardiorespiratoire survenus au cours des marathons et des semi-marathons récents ont été colligées à partir du registre RACER (Race Associated Cardiac Event Registry) et de diverses cohortes constituées entre 2010-2023.
Ont été également pris en compte les cas rapportés dans les médias, les contacts avec les organisateurs de ces courses et les interviews des survivants ou de leurs parents les plus proches.
Par ailleurs des données recueillies entre 2000 et 2009 ont également été prises en compte afin d’analyser l’évolution temporelle de l’incidence des arrêts cardiaques.
Au total, entre 2010 et 2023, 176 arrêts cardiaques ont été dénombrés chez 29 millions de participants à des courses longue distance aux Etats-Unis, soit une incidence de 0,60 pour 100 000. Celle-ci n’a pas augmenté par rapport à 2000-2009 (0,54 versus 0,60 pour 100 000).
En revanche, la mortalité a nettement diminué entre ces deux périodes, passant de 0,39 à 0,20 pour 100 000 et il en a été de même pour le taux de létalité, les chiffres correspondants étant respectivement de 71% et 34%.
Les hommes ont été près de dix fois plus touchés que les femmes, avec une incidence de 1,12 et 0, 19 pour 100 000, respectivement. La distance parcourue est un autre facteur de risque, le marathon étant plus risqué que le semi-marathon (1,04 versus 0,47 pour 100 000).
La maladie coronarienne est en cause dans 52 % des cas, loin devant la cardiomyopathie hypertrophique désormais plus rare. Les arrêts cardiorespiratoires surviennent souvent dans le dernier quart de la course qui est, de fait, une période au cours de laquelle le coureur accentue son effort.
La survie dépend de plusieurs facteurs qui n’ont rien de surprenant : rapidité de la mise en œuvre de la réanimation cardiorespiratoire, tracé ECG initial d’arythmie ventriculaire, ou encore accès rapide à un défibrillateur.
Entre 2000-2009 et 2010-2023, des progrès ont été accomplis dans la prise en charge de l’arrêt cardiorespiratoire, le taux de survie étant passé de 29 % à 66 %. Parmi les cas autopsiés, l’on retrouve le plus souvent une athéromatose coronarienne ou une fibrose myocardique, plus rarement des lésions orientant vers une affection génétique.
Une incidence stable, une mortalité en baisse
Cette étude transversale porte sur une population de près de 30 millions de marathoniens ou semi-marathoniens. Elle permet de chiffrer avec une bonne précision l’incidence des arrêts cardiorespiratoires survenus entre 2010 et 2023.
Par rapport à la décennie, cette dernière est restée stable, mais la mortalité qui leur imputable a été divisée par deux, ce qui témoigne des efforts accomplis pour optimiser la prise en charge de ces urgences absolues. La vigilance doit cependant rester de mise, face à l’engouement croissant pour de telles épreuves sportives à un échelon mondial.
La santé cardiovasculaire des participants mérite d’être évaluée avec soin avant de les autoriser à se lancer dans une course qui donne potentiellement le feu vert à l’expression clinique de la maladie coronarienne (et d’autres cardiopathies latentes), notamment chez les hommes.
References
Kim JH, Rim AJ, Miller JT, et al. Cardiac Arrest During Long-Distance Running Races. JAMA. 2025 Mar 30:e253026. doi: 10.1001/jama.2025.3026.
_____________________
Le cannabis, une drogue douce mais pas pour le cœur !
Dr Yohann Bohbot | 01 Avril 2025
jim.fr
La consommation de cannabis augmente partout dans le monde, portée par une légalisation de plus en plus répandue et une acceptation sociale grandissante. Souvent perçu comme une substance récréative ou ayant des bienfaits thérapeutiques, ses effets sur le cœur restent encore mal connus. Une étude récente, présentée au congrès de l’American College of Cardiology 2025 et publiée dans JACC: Advances, apporte un nouvel éclairage en montrant un lien clair entre l’usage du cannabis et un risque accru d’infarctus du myocarde, en particulier chez les jeunes adultes en bonne santé (1).
Une étude rétrospective à partir des données du TriNeTx
Cette étude a analysé les données de plus de 4,6 millions de sujets de moins de 50 ans disponibles sur un réseau mondial de données de recherche en santé, afin de comparer les consommateurs de cannabis à des non-utilisateurs, tous exempts de comorbidités significatives à l’inclusion. Grâce à une méthodologie d’appariement par score de propension, les auteurs ont limité les biais potentiels liés aux facteurs de risque cardiovasculaires classiques tels que l’hypertension, le diabète ou le tabagisme.
Les résultats sont sans appel : les consommateurs de cannabis présentent un risque d’infarctus du myocarde multiplié par six par rapport aux non-utilisateurs. De plus, la consommation de cannabis est associée à des taux plus élevés d’événements cardiovasculaires majeurs, d’accidents vasculaires cérébraux ischémiques et d’insuffisance cardiaque, avec une mortalité globale également accrue (risque relatif multiplié par 7 !).
Un lien fort entre cannabis et maladies cardiovasculaires
L’étude suggère ainsi un lien fort entre consommation de cannabis et atteintes cardiovasculaires. Elle rejoint d’autres travaux (2, 3) qui ont montré que le cannabis peut entraîner un stress oxydatif, favoriser l’inflammation vasculaire et la dysfonction endothéliale, autant de mécanismes pouvant précipiter un événement coronarien aigu.
La principale limite de l’étude réside dans le manque de précisions sur la quantité consommée, la fréquence et le mode de consommation du cannabis. De plus, les données étant issues de dossiers médicaux électroniques, il existe un risque d’erreurs de classification entre consommateurs et non-consommateurs, ce qui pourrait influencer les résultats.
Avec la légalisation qui progresse dans de nombreux pays, il devient essentiel d’informer les consommateurs sur les dangers notamment au niveau cardiovasculaire. Des études supplémentaires seront indispensables pour mieux comprendre les mécanismes biologiques impliqués et évaluer l’impact des différentes formes de cannabis, qu’il soit naturel ou synthétique.
En attendant, cette étude rappelle une réalité : même une substance d’origine naturelle peut avoir des effets graves sur la santé, et sa consommation ne devrait pas être banalisée !
References
Kamel I, Mahmoud AK, Twayana AR et al. Myocardial Infarction and Cardiovascular Risks Associated with Cannabis Use: A Multicenter Retrospective Study. JACC Adv. 2025 Mar 12:101698. doi: 10.1016/j.jacadv.2025.101698
Jouanjus E, Raymond V, Lapeyre-Mestre M et al. What is the Current Knowledge About the Cardiovascular Risk for Users of Cannabis-Based Products? A Systematic Review. Curr Atheroscler Rep 2017;19:26.
Thomas G, Kloner RA, Rezkalla S. Adverse cardiovascular, cerebrovascular, and peripheral vascular effects of marijuana inhalation: what cardiologists need to know. Am J Cardiol 2014;113:187-90.
La santé est un état précaire qui ne laisse augurer rien de bon.
https://www.facebook.com/SOFIA-soci%C3% ... _todo_tour
https://mobile.twitter.com/SOFIA_iade
https://www.facebook.com/SOFIA-soci%C3% ... _todo_tour
https://mobile.twitter.com/SOFIA_iade
-
Arnaud BASSEZ
- Administrateur - Site Admin
- Messages : 2623
- Enregistré le : sam. nov. 04, 2006 4:43 pm
- Localisation : Paris
- Contact :
Re: Articles sur la santé
THEORIE DE L'EXPERTISE
L'expertise soignante, qu'est-ce que c'est?
Publié le 29/04/2025
infirmiers.com
L’expertise soignante se caractérise par un haut niveau de compétences techniques éprouvées enrichies d’aptitudes sociales et relationnelles. Petit tour d’horizon de la littérature scientifique pour cerner ce concept souvent galvaudé.
Expert soignant
La littérature sociologique (Stampnitzky, 2013) consacrée au concept «expertise» relève souvent l’importance des processus d’institutionnalisation comme producteurs de savoirs, notamment dans le champ de la santé.
L’expertise, un éclairage dispensé par un acteur auquel on reconnaît une compétence particulière
Dans son article «Expert, État et théorie des champs», l’auteur précise qu’au fil des années, l’expertise dans cette institutionnalisation a pris de l’ampleur. Il prend comme exemples les champs de la médecine, de la science, du droit, de l’économie et de la gestion. Les travaux consacrés à l’expertise et aux professions ont souvent présumé que la clé du pouvoir des experts se trouvait dans une structure professionnelle aux contours bien définis (Stampnitzky, 2013).
Dans le même cas de figure, Lucie Tanguy, dans son article Le sociologue et l’expert (1995), nous apprend que le concept d’expertise «désigne une pratique qui consiste à demander à une personne ou des personnes singulières d’examiner une situation qui fait problème, afin d’éclairer un débat, voire une orientation politique». Certes, nous ne sommes plus dans le champ de la santé, mais nous pouvons néanmoins considérer la signification de cette approche. Elle démontre que l’expertise reste un domaine d’éclairage d’un fait par celui-là à qui on reconnaît des compétences. Il convient de rappeler que l’expertise dont il est question ici est une expertise clinique, diagnostique ou thérapeutique. Il s’agit en un mot de la connaissance et une bonne expérience du terrain.
Les décisions adaptées à la situation prises par le soignant expert
Nous avons pu observer que ce concept varie en fonction des auteurs et des courants de pensée. D’après les travaux de Resnick, (1984), l’expertise est considérée comme étant « le prolongement de la compétence ». D’après la même source, c’est Benner (1995) qui va adapter cette théorie aux soins infirmiers. Un professionnel qui est doté d’une expertise en soins «aurait engrangé suffisamment de situations pour les appréhender de façon synthétique, en avoir une reconnaissance intuitive, se centrer rapidement sur les aspects importants de la situation, sans formuler d’hypothèse non productive et prendre immédiatement des décisions adaptées, avec marges d’erreur infime».
Dans le cas du professionnel infirmier, Patricia Benner (stade 5 du dernier niveau du modèle de Dreyfus qui comprend les différents stades de la compétence : novice, débutant, compétent, performant et expert) ajoute : «L’infirmière experte ne s’appuie plus sur un principe analytique pour passer du stade de la compréhension de la situation à l’acte approprié. L’experte qui a une énorme expérience comprend à présent de manière intuitive et appréhende directement le problème, sans se perdre dans un large éventail de solutions ou de diagnostics».
Un investissement au-delà de la compétence
Cela montre bien que l’expérience est utile et nécessaire à l’expertise. Pour ces auteurs, «l’expert fonctionne cognitivement sur un mode synthétique». D’autres comme Anne-Claire Macquet et Philippe Fleurance (2006) pensent que «l’expert apparaît comme une source d’information pour connaître les éléments constitutifs des modes d’adaptation efficaces et singuliers».
Un autre courant de pensée est basé sur la théorie d’Ericsson (1993). «L’expertise ne dépend pas tant de l’expérience en elle-même, que de l’effort permettant de dépasser les compétences acquises, pour aller au-delà». En d’autres termes, «l’expert se nourrit d’un esprit critique et d’une motivation à l’origine de l’effort engagé, de façon à aller plus loin que la compétence», c’est «avoir des capacités à réaliser des performances exceptionnelles» dans un domaine identifié. «Souvent l’experte pressent les problèmes et c’est à partir de ces indices peu révélateurs pour ses collègues moins expérimentés qu’elle note l’imminence d’une complication». Du point de vue de la psychologie, nous pourrons dire que l’expert a une résolution des problèmes qui se rapporte à l’intuition.
Les quatre axes qui déterminent son action dans l’organisation
Par ailleurs, ces auteurs pensent aussi que la compétence n’explique pas tout. Un expert doit surtout anticiper, avoir un esprit d’ouverture et doit formaliser des pratiques. «L’expertise est apparue comme une hyper adaptation à la tâche» (Macquet et Fleurance, 2006). Il a la responsabilité de promouvoir et d’accompagner le changement afin d’assurer le transfert des savoirs pour dynamiser et faire progresser son équipe.
Nous pouvons ainsi définir l’expert selon les quatre axes qui déterminent son action au sein de l’organisation (Roy et Verne Rey, 2014). D’abord de «son pouvoir» : «donné par les "autres", il est reconnu en tant que sachant ». Ensuite, de « ses orientations » dans son action : «il est tourné vers le passé et le présent». Il occupe bien la temporalité. Il «se réfère à ses expériences et connaissances techniques acquises » et accorde d’abord plus d’importance au "détail", à "la précision" et "privilégie le diagnostic de l’existant". Puis, à "ce qu’il est" ».
L’expertise soignante, un haut niveau de compétences techniques éprouvées enrichies d’aptitudes sociales et relationnelles
L’expert doit avoir enfin le sens d’une «approche relationnelle dans son domaine» pour faciliter la communication dans son entourage. Il se caractérise par «ce qu’il fait». L’expert conseille, «donne son avis» et «agit dans le cadre» réglementaire. Son éclairage apporte une aide considérable dans la prise de décision tant au niveau de son périmètre qu’au niveau transversal.
On dira en conclusion que l’expertise soignante consiste à avoir une expérience, suffisamment longue dans la durée, qui justifie d’avoir une compétence spécifique dans le métier de soin au sens large. C’est en d’autres termes, témoigner d’un haut niveau de compétences techniques, en tenant compte de l’aspect social de la prise en charge du patient.
Dr Paul Mekann Bouv-Hez
Donc, quand un IADE appartenant à un syndicat, vient nous dire que nous ne pourrions pas être experts (je parle de l'ensemble de la profession IADE pas du bureau de la SOFIA, suite à l'appel sur la rubrique dédiée), je lui rétorque que si ! Un(e) IADE ayant 20 ans d'expérience peut parfaitement être déclarée expert(e) dans sa pratique, quand ce même IADE syndiqué, n'y trouve rien à dire quand c'est un MAR, très récemment chef d'un syndicat d'internes en anesthésie, et nouvellement chef de clinique, qui se déclare expert du haut de ses quelques mois d'expérience. Si on ne prête qu'aux riches, avec ce raisonnement parfaitement crétin (c'est un expert en la matière), nous ne serons jamais reconnus et resterons pauvres.
L'expertise soignante, qu'est-ce que c'est?
Publié le 29/04/2025
infirmiers.com
L’expertise soignante se caractérise par un haut niveau de compétences techniques éprouvées enrichies d’aptitudes sociales et relationnelles. Petit tour d’horizon de la littérature scientifique pour cerner ce concept souvent galvaudé.
Expert soignant
La littérature sociologique (Stampnitzky, 2013) consacrée au concept «expertise» relève souvent l’importance des processus d’institutionnalisation comme producteurs de savoirs, notamment dans le champ de la santé.
L’expertise, un éclairage dispensé par un acteur auquel on reconnaît une compétence particulière
Dans son article «Expert, État et théorie des champs», l’auteur précise qu’au fil des années, l’expertise dans cette institutionnalisation a pris de l’ampleur. Il prend comme exemples les champs de la médecine, de la science, du droit, de l’économie et de la gestion. Les travaux consacrés à l’expertise et aux professions ont souvent présumé que la clé du pouvoir des experts se trouvait dans une structure professionnelle aux contours bien définis (Stampnitzky, 2013).
Dans le même cas de figure, Lucie Tanguy, dans son article Le sociologue et l’expert (1995), nous apprend que le concept d’expertise «désigne une pratique qui consiste à demander à une personne ou des personnes singulières d’examiner une situation qui fait problème, afin d’éclairer un débat, voire une orientation politique». Certes, nous ne sommes plus dans le champ de la santé, mais nous pouvons néanmoins considérer la signification de cette approche. Elle démontre que l’expertise reste un domaine d’éclairage d’un fait par celui-là à qui on reconnaît des compétences. Il convient de rappeler que l’expertise dont il est question ici est une expertise clinique, diagnostique ou thérapeutique. Il s’agit en un mot de la connaissance et une bonne expérience du terrain.
Les décisions adaptées à la situation prises par le soignant expert
Nous avons pu observer que ce concept varie en fonction des auteurs et des courants de pensée. D’après les travaux de Resnick, (1984), l’expertise est considérée comme étant « le prolongement de la compétence ». D’après la même source, c’est Benner (1995) qui va adapter cette théorie aux soins infirmiers. Un professionnel qui est doté d’une expertise en soins «aurait engrangé suffisamment de situations pour les appréhender de façon synthétique, en avoir une reconnaissance intuitive, se centrer rapidement sur les aspects importants de la situation, sans formuler d’hypothèse non productive et prendre immédiatement des décisions adaptées, avec marges d’erreur infime».
Dans le cas du professionnel infirmier, Patricia Benner (stade 5 du dernier niveau du modèle de Dreyfus qui comprend les différents stades de la compétence : novice, débutant, compétent, performant et expert) ajoute : «L’infirmière experte ne s’appuie plus sur un principe analytique pour passer du stade de la compréhension de la situation à l’acte approprié. L’experte qui a une énorme expérience comprend à présent de manière intuitive et appréhende directement le problème, sans se perdre dans un large éventail de solutions ou de diagnostics».
Un investissement au-delà de la compétence
Cela montre bien que l’expérience est utile et nécessaire à l’expertise. Pour ces auteurs, «l’expert fonctionne cognitivement sur un mode synthétique». D’autres comme Anne-Claire Macquet et Philippe Fleurance (2006) pensent que «l’expert apparaît comme une source d’information pour connaître les éléments constitutifs des modes d’adaptation efficaces et singuliers».
Un autre courant de pensée est basé sur la théorie d’Ericsson (1993). «L’expertise ne dépend pas tant de l’expérience en elle-même, que de l’effort permettant de dépasser les compétences acquises, pour aller au-delà». En d’autres termes, «l’expert se nourrit d’un esprit critique et d’une motivation à l’origine de l’effort engagé, de façon à aller plus loin que la compétence», c’est «avoir des capacités à réaliser des performances exceptionnelles» dans un domaine identifié. «Souvent l’experte pressent les problèmes et c’est à partir de ces indices peu révélateurs pour ses collègues moins expérimentés qu’elle note l’imminence d’une complication». Du point de vue de la psychologie, nous pourrons dire que l’expert a une résolution des problèmes qui se rapporte à l’intuition.
Les quatre axes qui déterminent son action dans l’organisation
Par ailleurs, ces auteurs pensent aussi que la compétence n’explique pas tout. Un expert doit surtout anticiper, avoir un esprit d’ouverture et doit formaliser des pratiques. «L’expertise est apparue comme une hyper adaptation à la tâche» (Macquet et Fleurance, 2006). Il a la responsabilité de promouvoir et d’accompagner le changement afin d’assurer le transfert des savoirs pour dynamiser et faire progresser son équipe.
Nous pouvons ainsi définir l’expert selon les quatre axes qui déterminent son action au sein de l’organisation (Roy et Verne Rey, 2014). D’abord de «son pouvoir» : «donné par les "autres", il est reconnu en tant que sachant ». Ensuite, de « ses orientations » dans son action : «il est tourné vers le passé et le présent». Il occupe bien la temporalité. Il «se réfère à ses expériences et connaissances techniques acquises » et accorde d’abord plus d’importance au "détail", à "la précision" et "privilégie le diagnostic de l’existant". Puis, à "ce qu’il est" ».
L’expertise soignante, un haut niveau de compétences techniques éprouvées enrichies d’aptitudes sociales et relationnelles
L’expert doit avoir enfin le sens d’une «approche relationnelle dans son domaine» pour faciliter la communication dans son entourage. Il se caractérise par «ce qu’il fait». L’expert conseille, «donne son avis» et «agit dans le cadre» réglementaire. Son éclairage apporte une aide considérable dans la prise de décision tant au niveau de son périmètre qu’au niveau transversal.
On dira en conclusion que l’expertise soignante consiste à avoir une expérience, suffisamment longue dans la durée, qui justifie d’avoir une compétence spécifique dans le métier de soin au sens large. C’est en d’autres termes, témoigner d’un haut niveau de compétences techniques, en tenant compte de l’aspect social de la prise en charge du patient.
Dr Paul Mekann Bouv-Hez
Donc, quand un IADE appartenant à un syndicat, vient nous dire que nous ne pourrions pas être experts (je parle de l'ensemble de la profession IADE pas du bureau de la SOFIA, suite à l'appel sur la rubrique dédiée), je lui rétorque que si ! Un(e) IADE ayant 20 ans d'expérience peut parfaitement être déclarée expert(e) dans sa pratique, quand ce même IADE syndiqué, n'y trouve rien à dire quand c'est un MAR, très récemment chef d'un syndicat d'internes en anesthésie, et nouvellement chef de clinique, qui se déclare expert du haut de ses quelques mois d'expérience. Si on ne prête qu'aux riches, avec ce raisonnement parfaitement crétin (c'est un expert en la matière), nous ne serons jamais reconnus et resterons pauvres.
La santé est un état précaire qui ne laisse augurer rien de bon.
https://www.facebook.com/SOFIA-soci%C3% ... _todo_tour
https://mobile.twitter.com/SOFIA_iade
https://www.facebook.com/SOFIA-soci%C3% ... _todo_tour
https://mobile.twitter.com/SOFIA_iade
-
Arnaud BASSEZ
- Administrateur - Site Admin
- Messages : 2623
- Enregistré le : sam. nov. 04, 2006 4:43 pm
- Localisation : Paris
- Contact :
Re: Articles sur la santé
L’acide tranéxamique réduit les saignements, toute chirurgie confondue
Dr Bernard-Alex Gauzere | 02 Mai 2025
jim.fr
L'acide tranéxamique (TXA) est un médicament anti-fibrinolytique qui réduit risque de saignement chez les patients bénéficiant d’une intervention chirurgicale non cardiaque. Compte tenu de son mécanisme d'action qui consiste à favoriser l'hémostase physiologique, il comporte un risque théorique de complications thrombotiques.
L' essai POISE-3 (Perioperative Ischemic Evaluation-3) est un essai randomisé international qui a inclus 9535 patients, âgés de 45 ou plus, ayant bénéficié d’une intervention chirurgicale non cardiaque et qui présentaient un risque de saignement et d'événements cardiovasculaires (par exemple, maladie athéroscléreuse connue, chirurgie majeure, âge ≥ 70 ans, taux de créatinine sérique > 175 μmol /litre [2,0 mg /dL]).
Les participants ont reçu, soit un bolus prophylactique de 1 g de TXA intraveineux, soit un placebo, au début et à la fin de l'intervention. Les participants ont été classés en neuf catégories chirurgicales (générale, orthopédique, vasculaire, urologique, rachidienne, gynécologique, thoracique, plastique et à faible risque). L’objectif était de déterminer la sécurité et l’efficacité du TXA prophylactique.
Dans cet essai, le TXA s'est avéré supérieur au placebo pour le principal critère d'efficacité, qui était un composite d'événements hémorragiques majeurs (rapport de risque HR, 0,76 [IC à 95 % 0,67 à 0,87] ; différence absolue, -2,6 % [-3,8 à -1,4]), sans toutefois atteindre la non-infériorité pour le critère composite de sécurité cardiovasculaire (événements thromboemboliques et cardiovasculaires) (HR, 1,02 [0,92 à 1,14] ; marge de non-infériorité 1,125 ; différence absolue, 0,3 % [-1,1 à 1,7]).
Une étude s’intéressant spécifiquement aux patients de chirurgie générale
Bien que les preuves à l'appui de l'utilisation du TXA en chirurgie non cardiaque soient solides, les données spécifiques à la chirurgie générale font défaut. Dans POISE-3, les 3542 participants qui ont bénéficié d’une intervention de chirurgie générale, constitue à ce jour la plus grande population de patients avec ce type d’intervention sur laquelle l'effet du TXA a été évalué.
Dans cette sous-étude POISE-3, l'objectif était de déterminer si le TXA péri-opératoire prophylactique affectait le risque d'hémorragie ou d'événement cardiovasculaire majeur à 30 jours chez les patients ayant spécifiquement bénéficié d’une chirurgie générale.
Des analyses de sous-groupes ont été réalisées pour comparer par TXA au placebo selon le sous-type de chirurgie générale (interventions hépato-pancréatico-biliaires, colorectales, digestives hautes, cervico-faciales, autres interventions générales majeures et autres interventions générales mineures), et selon que les patients ont subi une intervention chirurgicale générale ou non générale dans le cadre de l'essai POISE-3.
Le résultat principal d'efficacité était un composite de saignement menaçant le pronostic vital, de saignement majeur ou de saignement dans un organe critique. Le principal critère d'évaluation de la sécurité était l'ensemble des lésions myocardiques après une intervention chirurgicale non cardiaque, les accidents vasculaires cérébraux non hémorragiques, les thromboses artérielles périphériques ou les thromboembolies veineuses proximales symptomatiques à 30 jours.
Efficacité et innocuité du TXA
Au total 3260 ayant bénéficié d’une intervention de chirurgie générale dans POISE-3 ont été inclus, dont 1635 ont été affectés au groupe TXA et 1625 au groupe placebo. L'âge moyen était de 68,6 ans (écart-type, 9,6), 1 740 étaient des hommes (53,4 %).
Parmi eux, 8,0 % et 10,5 % dans les groupes TXA et placebo, respectivement, ont présenté le résultat composite de saignement (rapport de risque [RR], 0,74 [0,59 à 0,93] ; p = 0,01) et 11,9 % et 12,5 % dans les groupes TXA et placebo, respectivement, ont présenté le principal critère de sécurité (RR, 0,95 [0,78 à 1,16] ; p = 0,63).
Il n'y a pas eu d'interaction significative selon le type de chirurgie (chirurgie générale versus chirurgie non générale) sur les résultats primaires d'efficacité (p pour l'interaction = 0,81) et de sécurité (p pour l'interaction = 0,37).
Parmi les sous-types de chirurgie générale, TXA a été associé à une diminution des hémorragies en chirurgie hépato-pancréatico-biliaire (HR, 0,55 [0,34 à 0,91] ; n = 332) et en chirurgie colorectale (HR, 0,67 [0,45 à 0,98] ; n = 940). Il n'y a pas eu d'interaction significative entre les sous-types de chirurgie générale (p pour l'interaction = 0,68).
Un effet confirmé pour tous les types de chirurgie
La principale limite de cet essai est qu'il s'agit d'une analyse de sous-groupe de l'essai POISE-3 et que, par conséquent, l'étude n'était pas suffisamment puissante pour les sous-groupes et les sous-catégories étudiés.
Une autre limite est qu'il existe des variations dans le risque de saignement entre les sous-catégories de chirurgie générale. Enfin, la gestion hémostatique et les déclencheurs de la transfusion, peuvent avoir varié entre les chirurgiens et les institutions dans cet essai multicentrique pragmatique.
Néanmoins, POISE-3 fournit l'estimation optimale de l'effet de TXA en chirurgie non cardiaque, y compris en chirurgie générale. Le TXA a réduit le risque d'un résultat composite de saignement sans augmenter le risque d'un résultat composite cardiovasculaire.
Il n'y a pas eu d'interactions significatives entre les effets de TXA versus placebo et le type de chirurgie (chirurgie générale ou non, et dans les sous-catégories de la chirurgie générale) ou le statut du cancer.
L'absence d'effets de sous-groupe suggère que le TXA réduit les saignements sans augmenter le risque cardiovasculaire pour les patients de chirurgie générale et non générale.
References
Devereaux PJ, Marcucci M, Painter TW, et al ; POISE-3 Investigators. Tranexamic Acid in Patients Undergoing Noncardiac Surgery. N Engl J Med. 2022 May 26;386(21):1986-1997. doi: 10.1056/NEJMoa2201171.
Park LJ, Marcucci M, Ofori SN, et al. Safety and Efficacy of Tranexamic Acid in General Surgery. JAMA Surg. 2025 Mar 1;160(3):267-274. doi: 10.1001/jamasurg.2024.6048.
__________________________
Etat de mal épileptique résistant aux benzodiazépines : pensez à la kétamine
Dr Bernard-Alex Gauzere | 29 Avril 2025
L'état de mal épileptique (EME) correspond à la persistance de crises d’épilepsie. Il s’agit d’une urgence médicale qui peut être fatale définie comme une crise convulsive tonico-clonique qui dure plus de 5 minutes ou par la succession d’au moins deux crises avec une récupération incomplète de la conscience entre elles.
A 90 jours d’un EME, plus d'un tiers des patients conservent un déficit fonctionnel. Les benzodiazépines (BZD) sont généralement considérées comme les médicaments de première intention. Cependant, une précédente étude a montré que 27 % à 37 % des patients souffrant d'EME ayant reçu les posologies appropriées de BZD avant leur admission à l'hôpital, ont continué à présenter des convulsions.
Des données biochimiques et animales suggèrent que la persistance de l'EME est liée à une expression accrue des récepteurs N-méthyl-D-aspartate dans la synapse, de sorte que les antagonistes des récepteurs N-méthyl-D-aspartate (tels que la kétamine) pourraient l'interrompre. Par conséquent, la kétamine peut être envisagée dans le traitement de l'EME.
Les données en faveur de l'utilisation de la kétamine dans l'EME proviennent de rapports de cas, de séries de cas et d'une petite étude de cohorte rétrospective de patients pédiatriques souffrant d'EME réfractaire. Aucune étude prospective n’a évalué son efficacité dans cette indication.
Une étude du traitement extrahospitalier des crises
Une lacune désormais comblée par une étude de cohorte rétrospective de patients extrahospitaliers présentant une crise convulsive active et transportés vers un hôpital par un service médical d’urgences (SMU) en Floride, du 1er août 2015 au 5 août 2024. Selon le protocole, les patients recevaient d'abord du midazolam pour leur crise.
À compter de juin 2017, la kétamine a été officiellement ajoutée au protocole qui a été modifié comme suit : les adultes présentant des crises actives ont commencé à recevoir 5 mg de midazolam (par voie IV, intra-osseuse, IM, ou intranasale) ; après 5 minutes, cette dose de midazolam pouvait être répétée une seule fois si les crises persistaient ; si les crises persistaient malgré deux doses de midazolam, le protocole actualisé recommandait 100 mg de kétamine dans 50 ml de solution saline à 0,9 % administrée par voie IV ou intra-osseuse.
S'il n'était pas possible d'établir un accès vasculaire, la kétamine 100 mg pouvait être administrée par voie intranasale ou IM. Pour les enfants, la dose maximale de midazolam a été augmentée à 5 mg pour les voies IV ou intra-osseuse et est restée la même pour les voies intranasale et IM (1 mg/kg).
Les auteurs ont utilisé l'appariement par score de propension et la régression logistique multivariable pour évaluer si les patients ayant reçu de la kétamine étaient plus susceptibles d'arrêter de convulser avant leur arrivée à l'hôpital par rapport à ceux ayant uniquement reçu du midazolam.
Kétamine après échec des benzodiazépines : de bons résultats
Au total, 479 (80,1 %) des 598 patients - de tous âges - présentant de convulsions actives ayant reçu deux doses de midazolam (sans kétamine ultérieure) ont vu leurs convulsions disparaître avant leur arrivée à l'hôpital, versus 85 (94,4 %) des 90 patients ayant reçu de la kétamine après le midazolam, soit une différence absolue entre les groupes de 14,3 % (IC à 95 % : 8,6 % à 20,1 %). Après l'appariement par propension, 82,0 % des patients du groupe midazolam seul ont vu leurs convulsions disparaître, contre 94,4 % des patients du groupe kétamine, soit une différence de 12,4 % (IC 95 % : 3,1 % à 21,7 %).
Ces résultats suggèrent que la kétamine peut être utile à utiliser dans l'état épileptique précoce, mais des données provenant d'essais randomisés sont nécessaires pour confirmer ces résultats.
Des résultats intéressants, mais des limites à prendre en compte
Ces données proviennent d'un seul système de SMU et peuvent ne pas être généralisables à d'autres contextes. De plus, comme il s'agit d'une étude rétrospective sur dossiers, ces résultats ont probablement été influencés par des facteurs de confusion pris en compte de manière incomplète. En particulier, les auteurs n’ont pas eu accès aux antécédents médicaux des patients et aux traitements antiépileptiques en cours.
Enfin, les patients du groupe kétamine pourraient avoir été affectés par un biais de sélection, car ceux présentant un EME et inclus après juin 2017 auraient dû recevoir de la kétamine, mais ne l'ont peut-être pas reçue en raison de leur arrivée à l'hôpital avant l'administration.
References
Zitek T, Scheppke KA, Antevy P, et al. Midazolam and Ketamine for Convulsive Status Epilepticus in the Out-of-Hospital Setting. Ann Emerg Med. 2025 Apr;85(4):305-312. doi: 10.1016/j.annemergmed.2024.11.002.
Dr Bernard-Alex Gauzere | 02 Mai 2025
jim.fr
L'acide tranéxamique (TXA) est un médicament anti-fibrinolytique qui réduit risque de saignement chez les patients bénéficiant d’une intervention chirurgicale non cardiaque. Compte tenu de son mécanisme d'action qui consiste à favoriser l'hémostase physiologique, il comporte un risque théorique de complications thrombotiques.
L' essai POISE-3 (Perioperative Ischemic Evaluation-3) est un essai randomisé international qui a inclus 9535 patients, âgés de 45 ou plus, ayant bénéficié d’une intervention chirurgicale non cardiaque et qui présentaient un risque de saignement et d'événements cardiovasculaires (par exemple, maladie athéroscléreuse connue, chirurgie majeure, âge ≥ 70 ans, taux de créatinine sérique > 175 μmol /litre [2,0 mg /dL]).
Les participants ont reçu, soit un bolus prophylactique de 1 g de TXA intraveineux, soit un placebo, au début et à la fin de l'intervention. Les participants ont été classés en neuf catégories chirurgicales (générale, orthopédique, vasculaire, urologique, rachidienne, gynécologique, thoracique, plastique et à faible risque). L’objectif était de déterminer la sécurité et l’efficacité du TXA prophylactique.
Dans cet essai, le TXA s'est avéré supérieur au placebo pour le principal critère d'efficacité, qui était un composite d'événements hémorragiques majeurs (rapport de risque HR, 0,76 [IC à 95 % 0,67 à 0,87] ; différence absolue, -2,6 % [-3,8 à -1,4]), sans toutefois atteindre la non-infériorité pour le critère composite de sécurité cardiovasculaire (événements thromboemboliques et cardiovasculaires) (HR, 1,02 [0,92 à 1,14] ; marge de non-infériorité 1,125 ; différence absolue, 0,3 % [-1,1 à 1,7]).
Une étude s’intéressant spécifiquement aux patients de chirurgie générale
Bien que les preuves à l'appui de l'utilisation du TXA en chirurgie non cardiaque soient solides, les données spécifiques à la chirurgie générale font défaut. Dans POISE-3, les 3542 participants qui ont bénéficié d’une intervention de chirurgie générale, constitue à ce jour la plus grande population de patients avec ce type d’intervention sur laquelle l'effet du TXA a été évalué.
Dans cette sous-étude POISE-3, l'objectif était de déterminer si le TXA péri-opératoire prophylactique affectait le risque d'hémorragie ou d'événement cardiovasculaire majeur à 30 jours chez les patients ayant spécifiquement bénéficié d’une chirurgie générale.
Des analyses de sous-groupes ont été réalisées pour comparer par TXA au placebo selon le sous-type de chirurgie générale (interventions hépato-pancréatico-biliaires, colorectales, digestives hautes, cervico-faciales, autres interventions générales majeures et autres interventions générales mineures), et selon que les patients ont subi une intervention chirurgicale générale ou non générale dans le cadre de l'essai POISE-3.
Le résultat principal d'efficacité était un composite de saignement menaçant le pronostic vital, de saignement majeur ou de saignement dans un organe critique. Le principal critère d'évaluation de la sécurité était l'ensemble des lésions myocardiques après une intervention chirurgicale non cardiaque, les accidents vasculaires cérébraux non hémorragiques, les thromboses artérielles périphériques ou les thromboembolies veineuses proximales symptomatiques à 30 jours.
Efficacité et innocuité du TXA
Au total 3260 ayant bénéficié d’une intervention de chirurgie générale dans POISE-3 ont été inclus, dont 1635 ont été affectés au groupe TXA et 1625 au groupe placebo. L'âge moyen était de 68,6 ans (écart-type, 9,6), 1 740 étaient des hommes (53,4 %).
Parmi eux, 8,0 % et 10,5 % dans les groupes TXA et placebo, respectivement, ont présenté le résultat composite de saignement (rapport de risque [RR], 0,74 [0,59 à 0,93] ; p = 0,01) et 11,9 % et 12,5 % dans les groupes TXA et placebo, respectivement, ont présenté le principal critère de sécurité (RR, 0,95 [0,78 à 1,16] ; p = 0,63).
Il n'y a pas eu d'interaction significative selon le type de chirurgie (chirurgie générale versus chirurgie non générale) sur les résultats primaires d'efficacité (p pour l'interaction = 0,81) et de sécurité (p pour l'interaction = 0,37).
Parmi les sous-types de chirurgie générale, TXA a été associé à une diminution des hémorragies en chirurgie hépato-pancréatico-biliaire (HR, 0,55 [0,34 à 0,91] ; n = 332) et en chirurgie colorectale (HR, 0,67 [0,45 à 0,98] ; n = 940). Il n'y a pas eu d'interaction significative entre les sous-types de chirurgie générale (p pour l'interaction = 0,68).
Un effet confirmé pour tous les types de chirurgie
La principale limite de cet essai est qu'il s'agit d'une analyse de sous-groupe de l'essai POISE-3 et que, par conséquent, l'étude n'était pas suffisamment puissante pour les sous-groupes et les sous-catégories étudiés.
Une autre limite est qu'il existe des variations dans le risque de saignement entre les sous-catégories de chirurgie générale. Enfin, la gestion hémostatique et les déclencheurs de la transfusion, peuvent avoir varié entre les chirurgiens et les institutions dans cet essai multicentrique pragmatique.
Néanmoins, POISE-3 fournit l'estimation optimale de l'effet de TXA en chirurgie non cardiaque, y compris en chirurgie générale. Le TXA a réduit le risque d'un résultat composite de saignement sans augmenter le risque d'un résultat composite cardiovasculaire.
Il n'y a pas eu d'interactions significatives entre les effets de TXA versus placebo et le type de chirurgie (chirurgie générale ou non, et dans les sous-catégories de la chirurgie générale) ou le statut du cancer.
L'absence d'effets de sous-groupe suggère que le TXA réduit les saignements sans augmenter le risque cardiovasculaire pour les patients de chirurgie générale et non générale.
References
Devereaux PJ, Marcucci M, Painter TW, et al ; POISE-3 Investigators. Tranexamic Acid in Patients Undergoing Noncardiac Surgery. N Engl J Med. 2022 May 26;386(21):1986-1997. doi: 10.1056/NEJMoa2201171.
Park LJ, Marcucci M, Ofori SN, et al. Safety and Efficacy of Tranexamic Acid in General Surgery. JAMA Surg. 2025 Mar 1;160(3):267-274. doi: 10.1001/jamasurg.2024.6048.
__________________________
Etat de mal épileptique résistant aux benzodiazépines : pensez à la kétamine
Dr Bernard-Alex Gauzere | 29 Avril 2025
L'état de mal épileptique (EME) correspond à la persistance de crises d’épilepsie. Il s’agit d’une urgence médicale qui peut être fatale définie comme une crise convulsive tonico-clonique qui dure plus de 5 minutes ou par la succession d’au moins deux crises avec une récupération incomplète de la conscience entre elles.
A 90 jours d’un EME, plus d'un tiers des patients conservent un déficit fonctionnel. Les benzodiazépines (BZD) sont généralement considérées comme les médicaments de première intention. Cependant, une précédente étude a montré que 27 % à 37 % des patients souffrant d'EME ayant reçu les posologies appropriées de BZD avant leur admission à l'hôpital, ont continué à présenter des convulsions.
Des données biochimiques et animales suggèrent que la persistance de l'EME est liée à une expression accrue des récepteurs N-méthyl-D-aspartate dans la synapse, de sorte que les antagonistes des récepteurs N-méthyl-D-aspartate (tels que la kétamine) pourraient l'interrompre. Par conséquent, la kétamine peut être envisagée dans le traitement de l'EME.
Les données en faveur de l'utilisation de la kétamine dans l'EME proviennent de rapports de cas, de séries de cas et d'une petite étude de cohorte rétrospective de patients pédiatriques souffrant d'EME réfractaire. Aucune étude prospective n’a évalué son efficacité dans cette indication.
Une étude du traitement extrahospitalier des crises
Une lacune désormais comblée par une étude de cohorte rétrospective de patients extrahospitaliers présentant une crise convulsive active et transportés vers un hôpital par un service médical d’urgences (SMU) en Floride, du 1er août 2015 au 5 août 2024. Selon le protocole, les patients recevaient d'abord du midazolam pour leur crise.
À compter de juin 2017, la kétamine a été officiellement ajoutée au protocole qui a été modifié comme suit : les adultes présentant des crises actives ont commencé à recevoir 5 mg de midazolam (par voie IV, intra-osseuse, IM, ou intranasale) ; après 5 minutes, cette dose de midazolam pouvait être répétée une seule fois si les crises persistaient ; si les crises persistaient malgré deux doses de midazolam, le protocole actualisé recommandait 100 mg de kétamine dans 50 ml de solution saline à 0,9 % administrée par voie IV ou intra-osseuse.
S'il n'était pas possible d'établir un accès vasculaire, la kétamine 100 mg pouvait être administrée par voie intranasale ou IM. Pour les enfants, la dose maximale de midazolam a été augmentée à 5 mg pour les voies IV ou intra-osseuse et est restée la même pour les voies intranasale et IM (1 mg/kg).
Les auteurs ont utilisé l'appariement par score de propension et la régression logistique multivariable pour évaluer si les patients ayant reçu de la kétamine étaient plus susceptibles d'arrêter de convulser avant leur arrivée à l'hôpital par rapport à ceux ayant uniquement reçu du midazolam.
Kétamine après échec des benzodiazépines : de bons résultats
Au total, 479 (80,1 %) des 598 patients - de tous âges - présentant de convulsions actives ayant reçu deux doses de midazolam (sans kétamine ultérieure) ont vu leurs convulsions disparaître avant leur arrivée à l'hôpital, versus 85 (94,4 %) des 90 patients ayant reçu de la kétamine après le midazolam, soit une différence absolue entre les groupes de 14,3 % (IC à 95 % : 8,6 % à 20,1 %). Après l'appariement par propension, 82,0 % des patients du groupe midazolam seul ont vu leurs convulsions disparaître, contre 94,4 % des patients du groupe kétamine, soit une différence de 12,4 % (IC 95 % : 3,1 % à 21,7 %).
Ces résultats suggèrent que la kétamine peut être utile à utiliser dans l'état épileptique précoce, mais des données provenant d'essais randomisés sont nécessaires pour confirmer ces résultats.
Des résultats intéressants, mais des limites à prendre en compte
Ces données proviennent d'un seul système de SMU et peuvent ne pas être généralisables à d'autres contextes. De plus, comme il s'agit d'une étude rétrospective sur dossiers, ces résultats ont probablement été influencés par des facteurs de confusion pris en compte de manière incomplète. En particulier, les auteurs n’ont pas eu accès aux antécédents médicaux des patients et aux traitements antiépileptiques en cours.
Enfin, les patients du groupe kétamine pourraient avoir été affectés par un biais de sélection, car ceux présentant un EME et inclus après juin 2017 auraient dû recevoir de la kétamine, mais ne l'ont peut-être pas reçue en raison de leur arrivée à l'hôpital avant l'administration.
References
Zitek T, Scheppke KA, Antevy P, et al. Midazolam and Ketamine for Convulsive Status Epilepticus in the Out-of-Hospital Setting. Ann Emerg Med. 2025 Apr;85(4):305-312. doi: 10.1016/j.annemergmed.2024.11.002.
La santé est un état précaire qui ne laisse augurer rien de bon.
https://www.facebook.com/SOFIA-soci%C3% ... _todo_tour
https://mobile.twitter.com/SOFIA_iade
https://www.facebook.com/SOFIA-soci%C3% ... _todo_tour
https://mobile.twitter.com/SOFIA_iade
-
Arnaud BASSEZ
- Administrateur - Site Admin
- Messages : 2623
- Enregistré le : sam. nov. 04, 2006 4:43 pm
- Localisation : Paris
- Contact :
Re: Articles sur la santé
Le déficit des hôpitaux publics en forte hausse en 2023
Quentin Haroche | 23 Mai 2025
jim.fr
Selon les chiffres de la Drees, le déficit des hôpitaux publics a pratiquement doublé en 2023.
En février dernier, le projet de loi de financement de la Sécurité Sociale (PLFSS) a entériné une hausse d’un milliard d’euros du budget de l’hôpital public. Un coup de pouce financier nécessaire alors que la situation budgétaire des hôpitaux publics se dégrade fortement, si l’on en croit les données publiées par la Drees (le service de statistiques du ministère de la santé) ce jeudi.
Les chiffres de la Drees sont malheureusement tardifs, puisqu’ils datent de 2023, mais ils ont l’avantage de faire foi et nous permettent en tous les cas de mesurer la tendance générale, plutôt mauvaise. En 2023, le déficit des hôpitaux publics s’élève à 2,4 milliards d’euros, soit une hausse de 85 % par rapport à 2022.
« Cette très nette détérioration s’explique notamment par la sortie progressive des dispositifs exceptionnels de soutien pour faire face à la crise sanitaire, dans un contexte inflationniste » explique la Drees. Logiquement, la part des hôpitaux en déficit repart à la hausse (36 % en 2023 contre 34 % en 2022) mais reste plus faible qu’avant la crise sanitaire (41 % d’hôpitaux en déficit en 2019).
La dette recule malgré la hausse du déficit
Dans le détail, les dépenses des hôpitaux publics ont fortement augmenté en 2023 (+ 6,6 %, après +5,1 % en 2022), pour atteindre 105,9 milliards d’euros. Presque toutes les sources de dépenses sont en augmentation : les dépenses de personnel (+ 5 %, soit 60,8 milliards d’euros), celles à caractère médical (+ 5,3 %, 21 milliards d’euros) et surtout celles à caractère « hôtelier et général » (+ 34,5 %, 12 milliards d’euros).
Les recettes ont également augmenté (+ 5,6 %) mais moins fortement, d’où l’augmentation du déficit. Conséquence, le résultat net est de -2,3 %, au plus bas depuis le début des observations en 2005 (à noter que les hôpitaux publics sont en déficit presque chaque année depuis 20 ans).
Dans ce tableau noir, la Drees met en avant quelques données positives. L’effort d’investissement est en hausse pour atteindre 5,6 milliards d’euros, soit 5,4 % des recettes.
Le montant de la dette est également en baisse en 2023, puisqu’il représente 29 % des recettes et 45 % des capitaux permanents (contre 45,7 % en 2022). La baisse de la dette malgré la hausse du déficit s’explique par « les mesures de restauration des capacités financières prévues dans le cadre du Ségur de la santé » analyse la Drees et donc par les aides versées par l’Etat.
Ce recul de la dette est donc quelque peu artificiel : les capacités d’auto-financement des hôpitaux sont pour leur part en baisse (1,7 % des recettes en 2023 contre 2,9 % en 2022).
Les cliniques privées s’en sortent (un peu) mieux
La situation financière des cliniques privées, également analysée par la Drees, est sensiblement meilleure que celles des hôpitaux publics. Elles dégagent en effet un résultat net positif mais en diminution (1,8 % en 2023 contre 3,4 % en 2022). Ce sont par ailleurs un tiers des cliniques qui sont en déficit en 2023, contre un quart en 2022.
L’investissement (4,9 % des recettes en 2023, 5,6 % en 2022) ainsi que la capacité d’autofinancement (2,9 % en 2023, au plus bas depuis 2006) sont également en baisse. Mais comme les hôpitaux publics, les cliniques privées bénéficient des aides publiques accordées dans le cadre du Ségur et réduisent ainsi leur dette, qui est passée de 2,3 milliards d’euros en 2022 à 2,1 milliards en 2023.
Selon les Fédérations hospitalières de France (FHF) et de l’hospitalisation privée (FHP), la situation financière des hôpitaux publics et des cliniques privées ne s’est pas améliorée en 2024. La FHF estime ainsi que le déficit des hôpitaux publics était l’an dernier de 3,4 milliards d’euros soit une nouvelle hausse de 42 %.
Les deux lobbys hospitaliers avaient donc tous deux jugés largement insuffisante la hausse de seulement 0,5 % des tarifs hospitaliers décidée par le gouvernement en mars dernier.
Mais au vu de la situation financière très délicate de notre pays, les établissements de santé doivent s’attendre à devoir se serrer la ceinture.
______________________
YouTube, l’apprentissage médical à portée de clic ?
Dr Bernard-Alex Gauzere | 23 Mai 2025
jim.fr
Les médias sociaux sont devenus un élément central de la vie moderne et font l'objet d'une consultation croissante. Ils peuvent être classés en six catégories distinctes : les projets collaboratifs, tels que Wikipédia ; les blogs, microblogs et forums Internet (Wordpress.com) ; les communautés de contenu, telles que YouTube pour les vidéos ; les sites de réseaux sociaux tels que Facebook, LinkedIn et MySpace ; les mondes de jeux virtuels (World of Warcraft) ; et les mondes sociaux virtuels, tels que Second Life.
Parmi les plateformes de contenu, YouTube est la plus largement utilisée
Avec plus d'un milliard de vidéos regardées chaque jour, 30 millions d'utilisateurs actifs quotidiens et 500 heures de vidéo téléchargées chaque minute, YouTube est la communauté de contenu la plus utilisée au monde. Cependant, l'absence de filtres rigoureux ou de mécanismes fiables pour vérifier l'exactitude des informations diffusées expose les utilisateurs à un risque accru de désinformation.
Cette problématique est particulièrement préoccupante dans le domaine de la santé, YouTube hébergeant une quantité considérable de contenus médicaux destinés aussi bien aux patients qu'aux professionnels de santé.
Une revue systématique a souligné que les outils de médias sociaux peuvent compléter efficacement la formation médicale traditionnelle, en offrant des expériences éducatives interactives et accessibles, tout particulièrement, les vidéos en ligne concises.
En outre, les enquêtes menées auprès des professionnels de la chirurgie indiquent une dépendance croissante à l'égard des plateformes telles que YouTube pour l'apprentissage des procédures et la diffusion des recommandations, ce qui souligne son rôle dans l'enseignement médical moderne.
Les internes peuvent se tourner vers YouTube pour visionner des démonstrations pratiques et facilement accessibles qui sont souvent difficiles à transmettre à travers les manuels, notamment les procédures nécessitant une représentation visuelle.
Cependant, un niveau de connaissance médicale insuffisant peut limiter leur capacité à évaluer la qualité et la fiabilité des informations, en particulier sur des sujets hautement spécialisés.
Une étude observationnelle, 10 vidéos visionnées
L'objectif de cette étudeétait d'étudier le potentiel éducatif des vidéos YouTube sur l'intubation trachéale, notamment en évaluant la qualité des informations présentées et en leur efficacité à améliorer les connaissances des internes en anesthésie.
Les auteurs ont sélectionné les dix premières vidéos YouTube identifiées par le terme de recherche « intubation trachéale ».
Chaque vidéo a été évaluée pour la désinformation et l'exhaustivité de l'information sur une échelle de Likert à 5 éléments. Cinquante-sept internes de première année en anesthésie ont regardé ces vidéos et ont répondu à un questionnaire de 22 questions avant et après visionnage.
Chaque réponse correcte recevait un point, tandis que les réponses incorrectes recevaient 0 point, ce qui a permis de comparer l'acquisition des connaissances.
Les vidéos étaient de qualité moyenne (score médian 3 ; fourchette 1 - 5) et peu complètes (score médian 1,432 ; fourchette 1,000 - 2,046).
Les scores de connaissance des internes ont légèrement augmenté après le visionnage (passant de 13 à 14 ; p < 0,001). La désinformation contenue dans la vidéo était positivement corrélée au nombre d'abonnés (coefficient bêta : 0,00002 ; p < 0,001), la durée de la vidéo (coefficient bêta : 0,0042 ; p < 0,05) et au nombre de likes (coefficient bêta : 0,242 ; p < 0,05).
En revanche, l'exhaustivité de l'information était inversement corrélée à la durée de la vidéo (coefficient bêta : - 0,001121 ; p < 0,05) et au rapport nombre de likes/nombre de visionnages (coefficient bêta : - 67,4697 ; p < 0,05).
Les vidéos les plus populaires se caractérisent par un risque plus élevé de désinformation
Les auteurs suggèrent que les institutions, y compris les universités et les sociétés savantes internationales, devraient s'engager activement dans ce domaine éducatif émergent en produisant des vidéos qui fournissent des informations exactes concordantes avec les recommandations cliniques actuelles.
Certaines limites de ce travail sont à prendre en compte. Les auteurs ont utilisé un questionnaire non validé pour évaluer l'acquisition des connaissances par les résidents, ainsi que des échelles de désinformation et d'exhaustivité de l'information non validées.
De plus, la taille de l’échantillon était limitée aux internes de première année d'anesthésie, une cohorte plus importante pourrait donner des résultats plus solides. L'identité ou le cursus médical des utilisateurs de YouTube qui ont aimé ou n'ont pas aimé les vidéos n’a pas pu être vérifié, ce qui signifie que le taux de likes peut ne pas refléter les commentaires d'un public ayant une formation médicale.
References
Marra A, de Siena AU, Iacovazzo C, et al. Impact of YouTube® videos on knowledge on tracheal intubation for anesthesiologist trainees: a prospective observational study. J Anesth Analg Crit Care. 2025 Feb 25;5(1):12. doi: 10.1186/s44158-025-00232-3.
________________________
Violences contre les soignants : enfin un début de réponse législative
Quentin Haroche | 23 Mai 2025
jim.fr
Une proposition de loi visant à renforcer les sanctions contre les auteurs de violences contre les soignants est en passe d’être adoptée.
Mieux vaut tard que jamais. L’adoption de la proposition de loi « visant à renforcer la sécurité des professionnels de santé » est appelée de leurs vœux depuis des mois par les professionnels de santé, excédés par la hausse constante des violences contre les soignants. Il aura finalement dû attendre près d’un an et demi pour que le texte, soutenu par l’ensemble des syndicats de médecins, achève son voyage parlementaire.
Déposée le 23 janvier 2024, la proposition de loi a été adoptée le 14 mars 2024 à l’unanimité des députés. Mais, la faute à la dissolution et à un calendrier législatif chargé, ce n’est que le 13 mai de cette année, soit 14 mois après son adoption par l’Assemblée Nationale, que le texte a été examiné et adopté par les sénateurs.
Conscient que les soignants attendent l’adoption de ce texte avec impatience, le gouvernement a déclenché la procédure accélérée. Une commission mixte paritaire a été réunie, qui a approuvé un texte de compromis ce mardi. Il ne reste donc plus aux deux assemblées qu’à voter le texte dans les prochains jours.
La proposition de loi, telle qu’elle découle de ce parcours législatif, prévoit tout d’abord d’aggraver les peines encourues pour les faits de violences volontaires ou d’agressions sexuelles lorsqu’ils sont commis à l’encontre de soignants.
Si la loi prévoyait déjà une aggravation de peine lorsque le délit était commis à l’encontre d’un professionnel de santé, la circonstance aggravante s’appliquera désormais dès lors que la victime exercera au sein d’un établissement de santé, d’un cabinet libéral, d’une officine, d’un laboratoire de biologie ou d’une structure sanitaire en général.
Aggravation des peines…à condition que les magistrats le veuillent bien
Par exemple, des violences ayant entrainé une incapacité de travail de plus de huit jours, commises à l’encontre d’une personne travaillant dans un établissement de santé seront désormais punies de cinq ans de prison au lieu de trois. Les peines pour vol sont également alourdies lorsque le larcin est commis au sein d’un établissement de santé.
Evidemment, cette aggravation des peines restera lettre morte si les magistrats ne s’en emparent pas et n’alourdissent pas en conséquence les peines effectivement prononcées. On se souvient ainsi de la polémique provoquée par le verdict très clément dont avait bénéficié l’agresseur d’un médecin en février dernier (100 heures de travaux d’intérêt général pour une triple fracture du nez).
« Ces mesures ont avant tout une portée symbolique » reconnait la sénatrice Anne-Sophie Patru, rapporteuse du texte au Sénat. « Cependant, elles sont nécessaires, au vu de la détresse des professionnels de santé. Il faut aussi une mobilisation judiciaire à la hauteur du sentiment de vulnérabilité des soignants. Sur ce volet, ce texte participe de l’objectif d’une tolérance zéro ».
Présent au Sénat pour l’adoption du texte, le ministre de la Santé Yannick Neuder a tenu des propos similaires, appelant à la « fermeté » et à la « tolérance zéro ».
La proposition de loi prévoit également de créer un délit d’outrage à professionnel de santé. Alors que les soignants sont généralement très réticents à porter plainte lorsqu’ils sont victimes de violences, le texte autorise leur employeur à porter plainte à leur place, avec leur consentement.
Pour les professionnels de santé libéraux, il est prévu que les ordres professionnels et les unions régionales de professionnels de santé (UPRS) pourront également agir en lieu et place des victimes.
Les signalements de violence contre les soignants en hausse
L’adoption prochaine de cette proposition de loi intervient alors que l’Observatoire national des violences en santé (ONVS) a dévoilé, à l’occasion du salon SantExpo qui s’est tenu cette semaine, les nouveaux chiffres sur les violences faites aux soignants.
Un peu moins de 21 000 signalements de faits de violence ont été reçus par l’Observatoire en 2024, soit une hausse de 6,7 % sur un an et de 11,7 % sur deux ans. 70 % des auteurs d’agressions sont des patients, qui présentent des troubles psychiatriques dans 36 % des cas. L’ONVS note que 90 % des signalements de violence ne sont accompagnés d’aucune plainte.
En parallèle de la publication de ces chiffres, la direction générale de la Santé (DGOS), à laquelle est rattachée l’ONVS, a donc annoncé de nouvelles mesures pour lutter contre cette apparente hausse de la violence contre les soignants (mais qui peut également traduire une hausse des déclarations).
La DGOS a ainsi annoncé, pêle-mêle, la création d’une plateforme unique de signalement, l’organisation d’un groupe de travail sur les violences commises par les patients psychiatriques, le développement de protocoles « santé-sécurité-justice » entre les établissements de santé et les forces de police ou encore la mise en place d’un « réseau national de référents sécurité ».
Certaines de ces mesures figuraient déjà dans les différents plans de lutte contre les violences faites aux soignants que les précédents ministres de la Santé ont pu présenter ces dernières années. Signe que sur ce sujet qui empoisonne la vie des soignants, les autorités tournent quelque peu en rond sans trouver de solutions pérennes.
___________________________
Transports sanitaires : les taxis feront-ils plier le gouvernement ?
Quentin Haroche | 23 Mai 2025
jim.fr
Les chauffeurs de taxis se mobilisent depuis plusieurs jours pour protester contre une future réforme de la tarification du transport sanitaire. Pour le moment, le gouvernement garde le cap.
Il sera difficile ce vendredi pour les automobilistes parisiens de se rendre boulevard Raspail, de quitter la capitale par l’autoroute ou de se rendre à l’aéroport Roissy-Charles De Gaulle.
Cette fois, ce n’est pas la faute de la municipalité ou de la région, mais des centaines de taxis qui organisent chaque jour depuis ce lundi des blocages et des opérations escargots dans et autour de la capitale. Des manifestations qui devraient se poursuivre la semaine prochaine, la Fédération nationale du taxi (FDNT) ayant promis que la mobilisation se poursuivrait au moins jusqu’à mardi.
A l’origine de la colère des chauffeurs de taxi : un projet de nouvelle convention entre l’Assurance Maladie et les chauffeurs de taxi, dévoilé jeudi dernier, qui devrait chambouler les règles entourant le transport sanitaire.
L’objectif affiché de la CNAM est de réaliser des économies, alors que les dépenses liées aux transports sanitaires ont augmenté de 45 % entre 2019 et 2024, pour atteindre 6,7 milliards d’euros, dont 3,1 milliards pour les seuls taxis conventionnés.
La dernière loi de financement de la Sécurité Sociale (LFSS) a d’ailleurs fixé comme objectif de réaliser 300 millions d’euros d’économie dans le secteur d’ici 2027. « Il faut adapter le modèle pour le rendre soutenable dans la durée » résume Thomas Fatôme, directeur général de la CNAM.
La CNAM veut rationaliser la tarification du transport sanitaire
La nouvelle convention, qui doit être approuvée par le gouvernement dans les prochains jours, pour une entrée en vigueur le 1er octobre, se propose en premier lieu de simplifier les règles de tarification. Actuellement, elles varient fortement entre les régions, ce qui a favorisé une inflation des prix (un transport sanitaire est remboursé en moyenne 63 euros, contre 49 euros il y a dix ans).
La CNAM propose que les taxis soient payés 13 euros par transport, auxquels s’ajoutera une indemnité kilométrique. Ils pourront également bénéficier de divers suppléments en cas de départ ou de sortie d’une agglomération, s’ils transportent des patients handicapés etc.
La CNAM souhaite également rationaliser le transport sanitaire. Fini le conventionnement automatique : les taxis devront désormais obtenir un agrément d’une commission, afin d’éviter de trop fortes disparités dans le nombre de taxis conventionnés selon les régions.
La CNAM souhaite également éviter de devoir financer le « transport à vide » et favoriser le « transport partagé » de patients. Un décret publié le 1er mars est déjà venu favoriser le transport partagé, en prévoyant que les patients qui refuseront sans raison valable un transport collectif devront payer de leur poche.
Les taxis demandent un « gel immédiat » de la nouvelle convention
La directrice déléguée de la CNAM Marguerite Cazeneuve assure que le nouveau système de tarification sera favorable pour les taxis « dans deux tiers des départements, notamment ruraux » et que les autres pourront tout de même tirer leur épingle du jeu « s’ils font moins de transport à vide ».
Mais pour les taxis, les comptes ne sont pas bons. « Pour certaines entreprises de taxi, le kilomètre va passer en dessous de 1 euro, cela ne va pas être possible de tenir » assure Dominique Buisson, secrétaire de la FDNT. Pour de nombreux taxis, notamment à la campagne, le transport sanitaire constitue la principale source de revenus, d’où la forte inquiétude qui monte chez les professionnels.
« Plus de la moitié des entreprises vont subir les conséquences de ces nouveaux tarifs, et ce seront des licenciements économiques, il n’y aura pas le choix » poursuit le syndicaliste.
Le ministère des Transports a invité ce mardi les représentants de la profession à entamer des discussions, appel pour le moment rejeté par les meneurs de la fronde, qui demandent le « gel immédiat » de la réforme du transport sanitaire. Bien que la mobilisation commence quelque peu à s’effriter, les manifestants affichent leur détermination.
Avec un espoir, celui que naisse une « convergence des luttes » alors que plusieurs fédérations d’agriculteurs ont annoncé une mobilisation et des blocages routiers ce lundi. « Si on s’associe à nos amis agriculteurs, peut-être qu’on va enfin se faire entendre » espère-t-on du côté de la FDNT. Face à cette détermination, Matignon vient d’annoncer une rencontre avec les représentants des taxis ce samedi.
Quentin Haroche | 23 Mai 2025
jim.fr
Selon les chiffres de la Drees, le déficit des hôpitaux publics a pratiquement doublé en 2023.
En février dernier, le projet de loi de financement de la Sécurité Sociale (PLFSS) a entériné une hausse d’un milliard d’euros du budget de l’hôpital public. Un coup de pouce financier nécessaire alors que la situation budgétaire des hôpitaux publics se dégrade fortement, si l’on en croit les données publiées par la Drees (le service de statistiques du ministère de la santé) ce jeudi.
Les chiffres de la Drees sont malheureusement tardifs, puisqu’ils datent de 2023, mais ils ont l’avantage de faire foi et nous permettent en tous les cas de mesurer la tendance générale, plutôt mauvaise. En 2023, le déficit des hôpitaux publics s’élève à 2,4 milliards d’euros, soit une hausse de 85 % par rapport à 2022.
« Cette très nette détérioration s’explique notamment par la sortie progressive des dispositifs exceptionnels de soutien pour faire face à la crise sanitaire, dans un contexte inflationniste » explique la Drees. Logiquement, la part des hôpitaux en déficit repart à la hausse (36 % en 2023 contre 34 % en 2022) mais reste plus faible qu’avant la crise sanitaire (41 % d’hôpitaux en déficit en 2019).
La dette recule malgré la hausse du déficit
Dans le détail, les dépenses des hôpitaux publics ont fortement augmenté en 2023 (+ 6,6 %, après +5,1 % en 2022), pour atteindre 105,9 milliards d’euros. Presque toutes les sources de dépenses sont en augmentation : les dépenses de personnel (+ 5 %, soit 60,8 milliards d’euros), celles à caractère médical (+ 5,3 %, 21 milliards d’euros) et surtout celles à caractère « hôtelier et général » (+ 34,5 %, 12 milliards d’euros).
Les recettes ont également augmenté (+ 5,6 %) mais moins fortement, d’où l’augmentation du déficit. Conséquence, le résultat net est de -2,3 %, au plus bas depuis le début des observations en 2005 (à noter que les hôpitaux publics sont en déficit presque chaque année depuis 20 ans).
Dans ce tableau noir, la Drees met en avant quelques données positives. L’effort d’investissement est en hausse pour atteindre 5,6 milliards d’euros, soit 5,4 % des recettes.
Le montant de la dette est également en baisse en 2023, puisqu’il représente 29 % des recettes et 45 % des capitaux permanents (contre 45,7 % en 2022). La baisse de la dette malgré la hausse du déficit s’explique par « les mesures de restauration des capacités financières prévues dans le cadre du Ségur de la santé » analyse la Drees et donc par les aides versées par l’Etat.
Ce recul de la dette est donc quelque peu artificiel : les capacités d’auto-financement des hôpitaux sont pour leur part en baisse (1,7 % des recettes en 2023 contre 2,9 % en 2022).
Les cliniques privées s’en sortent (un peu) mieux
La situation financière des cliniques privées, également analysée par la Drees, est sensiblement meilleure que celles des hôpitaux publics. Elles dégagent en effet un résultat net positif mais en diminution (1,8 % en 2023 contre 3,4 % en 2022). Ce sont par ailleurs un tiers des cliniques qui sont en déficit en 2023, contre un quart en 2022.
L’investissement (4,9 % des recettes en 2023, 5,6 % en 2022) ainsi que la capacité d’autofinancement (2,9 % en 2023, au plus bas depuis 2006) sont également en baisse. Mais comme les hôpitaux publics, les cliniques privées bénéficient des aides publiques accordées dans le cadre du Ségur et réduisent ainsi leur dette, qui est passée de 2,3 milliards d’euros en 2022 à 2,1 milliards en 2023.
Selon les Fédérations hospitalières de France (FHF) et de l’hospitalisation privée (FHP), la situation financière des hôpitaux publics et des cliniques privées ne s’est pas améliorée en 2024. La FHF estime ainsi que le déficit des hôpitaux publics était l’an dernier de 3,4 milliards d’euros soit une nouvelle hausse de 42 %.
Les deux lobbys hospitaliers avaient donc tous deux jugés largement insuffisante la hausse de seulement 0,5 % des tarifs hospitaliers décidée par le gouvernement en mars dernier.
Mais au vu de la situation financière très délicate de notre pays, les établissements de santé doivent s’attendre à devoir se serrer la ceinture.
______________________
YouTube, l’apprentissage médical à portée de clic ?
Dr Bernard-Alex Gauzere | 23 Mai 2025
jim.fr
Les médias sociaux sont devenus un élément central de la vie moderne et font l'objet d'une consultation croissante. Ils peuvent être classés en six catégories distinctes : les projets collaboratifs, tels que Wikipédia ; les blogs, microblogs et forums Internet (Wordpress.com) ; les communautés de contenu, telles que YouTube pour les vidéos ; les sites de réseaux sociaux tels que Facebook, LinkedIn et MySpace ; les mondes de jeux virtuels (World of Warcraft) ; et les mondes sociaux virtuels, tels que Second Life.
Parmi les plateformes de contenu, YouTube est la plus largement utilisée
Avec plus d'un milliard de vidéos regardées chaque jour, 30 millions d'utilisateurs actifs quotidiens et 500 heures de vidéo téléchargées chaque minute, YouTube est la communauté de contenu la plus utilisée au monde. Cependant, l'absence de filtres rigoureux ou de mécanismes fiables pour vérifier l'exactitude des informations diffusées expose les utilisateurs à un risque accru de désinformation.
Cette problématique est particulièrement préoccupante dans le domaine de la santé, YouTube hébergeant une quantité considérable de contenus médicaux destinés aussi bien aux patients qu'aux professionnels de santé.
Une revue systématique a souligné que les outils de médias sociaux peuvent compléter efficacement la formation médicale traditionnelle, en offrant des expériences éducatives interactives et accessibles, tout particulièrement, les vidéos en ligne concises.
En outre, les enquêtes menées auprès des professionnels de la chirurgie indiquent une dépendance croissante à l'égard des plateformes telles que YouTube pour l'apprentissage des procédures et la diffusion des recommandations, ce qui souligne son rôle dans l'enseignement médical moderne.
Les internes peuvent se tourner vers YouTube pour visionner des démonstrations pratiques et facilement accessibles qui sont souvent difficiles à transmettre à travers les manuels, notamment les procédures nécessitant une représentation visuelle.
Cependant, un niveau de connaissance médicale insuffisant peut limiter leur capacité à évaluer la qualité et la fiabilité des informations, en particulier sur des sujets hautement spécialisés.
Une étude observationnelle, 10 vidéos visionnées
L'objectif de cette étudeétait d'étudier le potentiel éducatif des vidéos YouTube sur l'intubation trachéale, notamment en évaluant la qualité des informations présentées et en leur efficacité à améliorer les connaissances des internes en anesthésie.
Les auteurs ont sélectionné les dix premières vidéos YouTube identifiées par le terme de recherche « intubation trachéale ».
Chaque vidéo a été évaluée pour la désinformation et l'exhaustivité de l'information sur une échelle de Likert à 5 éléments. Cinquante-sept internes de première année en anesthésie ont regardé ces vidéos et ont répondu à un questionnaire de 22 questions avant et après visionnage.
Chaque réponse correcte recevait un point, tandis que les réponses incorrectes recevaient 0 point, ce qui a permis de comparer l'acquisition des connaissances.
Les vidéos étaient de qualité moyenne (score médian 3 ; fourchette 1 - 5) et peu complètes (score médian 1,432 ; fourchette 1,000 - 2,046).
Les scores de connaissance des internes ont légèrement augmenté après le visionnage (passant de 13 à 14 ; p < 0,001). La désinformation contenue dans la vidéo était positivement corrélée au nombre d'abonnés (coefficient bêta : 0,00002 ; p < 0,001), la durée de la vidéo (coefficient bêta : 0,0042 ; p < 0,05) et au nombre de likes (coefficient bêta : 0,242 ; p < 0,05).
En revanche, l'exhaustivité de l'information était inversement corrélée à la durée de la vidéo (coefficient bêta : - 0,001121 ; p < 0,05) et au rapport nombre de likes/nombre de visionnages (coefficient bêta : - 67,4697 ; p < 0,05).
Les vidéos les plus populaires se caractérisent par un risque plus élevé de désinformation
Les auteurs suggèrent que les institutions, y compris les universités et les sociétés savantes internationales, devraient s'engager activement dans ce domaine éducatif émergent en produisant des vidéos qui fournissent des informations exactes concordantes avec les recommandations cliniques actuelles.
Certaines limites de ce travail sont à prendre en compte. Les auteurs ont utilisé un questionnaire non validé pour évaluer l'acquisition des connaissances par les résidents, ainsi que des échelles de désinformation et d'exhaustivité de l'information non validées.
De plus, la taille de l’échantillon était limitée aux internes de première année d'anesthésie, une cohorte plus importante pourrait donner des résultats plus solides. L'identité ou le cursus médical des utilisateurs de YouTube qui ont aimé ou n'ont pas aimé les vidéos n’a pas pu être vérifié, ce qui signifie que le taux de likes peut ne pas refléter les commentaires d'un public ayant une formation médicale.
References
Marra A, de Siena AU, Iacovazzo C, et al. Impact of YouTube® videos on knowledge on tracheal intubation for anesthesiologist trainees: a prospective observational study. J Anesth Analg Crit Care. 2025 Feb 25;5(1):12. doi: 10.1186/s44158-025-00232-3.
________________________
Violences contre les soignants : enfin un début de réponse législative
Quentin Haroche | 23 Mai 2025
jim.fr
Une proposition de loi visant à renforcer les sanctions contre les auteurs de violences contre les soignants est en passe d’être adoptée.
Mieux vaut tard que jamais. L’adoption de la proposition de loi « visant à renforcer la sécurité des professionnels de santé » est appelée de leurs vœux depuis des mois par les professionnels de santé, excédés par la hausse constante des violences contre les soignants. Il aura finalement dû attendre près d’un an et demi pour que le texte, soutenu par l’ensemble des syndicats de médecins, achève son voyage parlementaire.
Déposée le 23 janvier 2024, la proposition de loi a été adoptée le 14 mars 2024 à l’unanimité des députés. Mais, la faute à la dissolution et à un calendrier législatif chargé, ce n’est que le 13 mai de cette année, soit 14 mois après son adoption par l’Assemblée Nationale, que le texte a été examiné et adopté par les sénateurs.
Conscient que les soignants attendent l’adoption de ce texte avec impatience, le gouvernement a déclenché la procédure accélérée. Une commission mixte paritaire a été réunie, qui a approuvé un texte de compromis ce mardi. Il ne reste donc plus aux deux assemblées qu’à voter le texte dans les prochains jours.
La proposition de loi, telle qu’elle découle de ce parcours législatif, prévoit tout d’abord d’aggraver les peines encourues pour les faits de violences volontaires ou d’agressions sexuelles lorsqu’ils sont commis à l’encontre de soignants.
Si la loi prévoyait déjà une aggravation de peine lorsque le délit était commis à l’encontre d’un professionnel de santé, la circonstance aggravante s’appliquera désormais dès lors que la victime exercera au sein d’un établissement de santé, d’un cabinet libéral, d’une officine, d’un laboratoire de biologie ou d’une structure sanitaire en général.
Aggravation des peines…à condition que les magistrats le veuillent bien
Par exemple, des violences ayant entrainé une incapacité de travail de plus de huit jours, commises à l’encontre d’une personne travaillant dans un établissement de santé seront désormais punies de cinq ans de prison au lieu de trois. Les peines pour vol sont également alourdies lorsque le larcin est commis au sein d’un établissement de santé.
Evidemment, cette aggravation des peines restera lettre morte si les magistrats ne s’en emparent pas et n’alourdissent pas en conséquence les peines effectivement prononcées. On se souvient ainsi de la polémique provoquée par le verdict très clément dont avait bénéficié l’agresseur d’un médecin en février dernier (100 heures de travaux d’intérêt général pour une triple fracture du nez).
« Ces mesures ont avant tout une portée symbolique » reconnait la sénatrice Anne-Sophie Patru, rapporteuse du texte au Sénat. « Cependant, elles sont nécessaires, au vu de la détresse des professionnels de santé. Il faut aussi une mobilisation judiciaire à la hauteur du sentiment de vulnérabilité des soignants. Sur ce volet, ce texte participe de l’objectif d’une tolérance zéro ».
Présent au Sénat pour l’adoption du texte, le ministre de la Santé Yannick Neuder a tenu des propos similaires, appelant à la « fermeté » et à la « tolérance zéro ».
La proposition de loi prévoit également de créer un délit d’outrage à professionnel de santé. Alors que les soignants sont généralement très réticents à porter plainte lorsqu’ils sont victimes de violences, le texte autorise leur employeur à porter plainte à leur place, avec leur consentement.
Pour les professionnels de santé libéraux, il est prévu que les ordres professionnels et les unions régionales de professionnels de santé (UPRS) pourront également agir en lieu et place des victimes.
Les signalements de violence contre les soignants en hausse
L’adoption prochaine de cette proposition de loi intervient alors que l’Observatoire national des violences en santé (ONVS) a dévoilé, à l’occasion du salon SantExpo qui s’est tenu cette semaine, les nouveaux chiffres sur les violences faites aux soignants.
Un peu moins de 21 000 signalements de faits de violence ont été reçus par l’Observatoire en 2024, soit une hausse de 6,7 % sur un an et de 11,7 % sur deux ans. 70 % des auteurs d’agressions sont des patients, qui présentent des troubles psychiatriques dans 36 % des cas. L’ONVS note que 90 % des signalements de violence ne sont accompagnés d’aucune plainte.
En parallèle de la publication de ces chiffres, la direction générale de la Santé (DGOS), à laquelle est rattachée l’ONVS, a donc annoncé de nouvelles mesures pour lutter contre cette apparente hausse de la violence contre les soignants (mais qui peut également traduire une hausse des déclarations).
La DGOS a ainsi annoncé, pêle-mêle, la création d’une plateforme unique de signalement, l’organisation d’un groupe de travail sur les violences commises par les patients psychiatriques, le développement de protocoles « santé-sécurité-justice » entre les établissements de santé et les forces de police ou encore la mise en place d’un « réseau national de référents sécurité ».
Certaines de ces mesures figuraient déjà dans les différents plans de lutte contre les violences faites aux soignants que les précédents ministres de la Santé ont pu présenter ces dernières années. Signe que sur ce sujet qui empoisonne la vie des soignants, les autorités tournent quelque peu en rond sans trouver de solutions pérennes.
___________________________
Transports sanitaires : les taxis feront-ils plier le gouvernement ?
Quentin Haroche | 23 Mai 2025
jim.fr
Les chauffeurs de taxis se mobilisent depuis plusieurs jours pour protester contre une future réforme de la tarification du transport sanitaire. Pour le moment, le gouvernement garde le cap.
Il sera difficile ce vendredi pour les automobilistes parisiens de se rendre boulevard Raspail, de quitter la capitale par l’autoroute ou de se rendre à l’aéroport Roissy-Charles De Gaulle.
Cette fois, ce n’est pas la faute de la municipalité ou de la région, mais des centaines de taxis qui organisent chaque jour depuis ce lundi des blocages et des opérations escargots dans et autour de la capitale. Des manifestations qui devraient se poursuivre la semaine prochaine, la Fédération nationale du taxi (FDNT) ayant promis que la mobilisation se poursuivrait au moins jusqu’à mardi.
A l’origine de la colère des chauffeurs de taxi : un projet de nouvelle convention entre l’Assurance Maladie et les chauffeurs de taxi, dévoilé jeudi dernier, qui devrait chambouler les règles entourant le transport sanitaire.
L’objectif affiché de la CNAM est de réaliser des économies, alors que les dépenses liées aux transports sanitaires ont augmenté de 45 % entre 2019 et 2024, pour atteindre 6,7 milliards d’euros, dont 3,1 milliards pour les seuls taxis conventionnés.
La dernière loi de financement de la Sécurité Sociale (LFSS) a d’ailleurs fixé comme objectif de réaliser 300 millions d’euros d’économie dans le secteur d’ici 2027. « Il faut adapter le modèle pour le rendre soutenable dans la durée » résume Thomas Fatôme, directeur général de la CNAM.
La CNAM veut rationaliser la tarification du transport sanitaire
La nouvelle convention, qui doit être approuvée par le gouvernement dans les prochains jours, pour une entrée en vigueur le 1er octobre, se propose en premier lieu de simplifier les règles de tarification. Actuellement, elles varient fortement entre les régions, ce qui a favorisé une inflation des prix (un transport sanitaire est remboursé en moyenne 63 euros, contre 49 euros il y a dix ans).
La CNAM propose que les taxis soient payés 13 euros par transport, auxquels s’ajoutera une indemnité kilométrique. Ils pourront également bénéficier de divers suppléments en cas de départ ou de sortie d’une agglomération, s’ils transportent des patients handicapés etc.
La CNAM souhaite également rationaliser le transport sanitaire. Fini le conventionnement automatique : les taxis devront désormais obtenir un agrément d’une commission, afin d’éviter de trop fortes disparités dans le nombre de taxis conventionnés selon les régions.
La CNAM souhaite également éviter de devoir financer le « transport à vide » et favoriser le « transport partagé » de patients. Un décret publié le 1er mars est déjà venu favoriser le transport partagé, en prévoyant que les patients qui refuseront sans raison valable un transport collectif devront payer de leur poche.
Les taxis demandent un « gel immédiat » de la nouvelle convention
La directrice déléguée de la CNAM Marguerite Cazeneuve assure que le nouveau système de tarification sera favorable pour les taxis « dans deux tiers des départements, notamment ruraux » et que les autres pourront tout de même tirer leur épingle du jeu « s’ils font moins de transport à vide ».
Mais pour les taxis, les comptes ne sont pas bons. « Pour certaines entreprises de taxi, le kilomètre va passer en dessous de 1 euro, cela ne va pas être possible de tenir » assure Dominique Buisson, secrétaire de la FDNT. Pour de nombreux taxis, notamment à la campagne, le transport sanitaire constitue la principale source de revenus, d’où la forte inquiétude qui monte chez les professionnels.
« Plus de la moitié des entreprises vont subir les conséquences de ces nouveaux tarifs, et ce seront des licenciements économiques, il n’y aura pas le choix » poursuit le syndicaliste.
Le ministère des Transports a invité ce mardi les représentants de la profession à entamer des discussions, appel pour le moment rejeté par les meneurs de la fronde, qui demandent le « gel immédiat » de la réforme du transport sanitaire. Bien que la mobilisation commence quelque peu à s’effriter, les manifestants affichent leur détermination.
Avec un espoir, celui que naisse une « convergence des luttes » alors que plusieurs fédérations d’agriculteurs ont annoncé une mobilisation et des blocages routiers ce lundi. « Si on s’associe à nos amis agriculteurs, peut-être qu’on va enfin se faire entendre » espère-t-on du côté de la FDNT. Face à cette détermination, Matignon vient d’annoncer une rencontre avec les représentants des taxis ce samedi.
La santé est un état précaire qui ne laisse augurer rien de bon.
https://www.facebook.com/SOFIA-soci%C3% ... _todo_tour
https://mobile.twitter.com/SOFIA_iade
https://www.facebook.com/SOFIA-soci%C3% ... _todo_tour
https://mobile.twitter.com/SOFIA_iade
-
Arnaud BASSEZ
- Administrateur - Site Admin
- Messages : 2623
- Enregistré le : sam. nov. 04, 2006 4:43 pm
- Localisation : Paris
- Contact :
Re: Articles sur la santé
YouTube, l’apprentissage médical à portée de clic ?
Dr Bernard-Alex Gauzere | 23 Mai 2025
jim.fr
Les médias sociaux sont devenus un élément central de la vie moderne et font l'objet d'une consultation croissante. Ils peuvent être classés en six catégories distinctes : les projets collaboratifs, tels que Wikipédia ; les blogs, microblogs et forums Internet (Wordpress.com) ; les communautés de contenu, telles que YouTube pour les vidéos ; les sites de réseaux sociaux tels que Facebook, LinkedIn et MySpace ; les mondes de jeux virtuels (World of Warcraft) ; et les mondes sociaux virtuels, tels que Second Life.
Parmi les plateformes de contenu, YouTube est la plus largement utilisée
Avec plus d'un milliard de vidéos regardées chaque jour, 30 millions d'utilisateurs actifs quotidiens et 500 heures de vidéo téléchargées chaque minute, YouTube est la communauté de contenu la plus utilisée au monde. Cependant, l'absence de filtres rigoureux ou de mécanismes fiables pour vérifier l'exactitude des informations diffusées expose les utilisateurs à un risque accru de désinformation.
Cette problématique est particulièrement préoccupante dans le domaine de la santé, YouTube hébergeant une quantité considérable de contenus médicaux destinés aussi bien aux patients qu'aux professionnels de santé.
Une revue systématique a souligné que les outils de médias sociaux peuvent compléter efficacement la formation médicale traditionnelle, en offrant des expériences éducatives interactives et accessibles, tout particulièrement, les vidéos en ligne concises.
En outre, les enquêtes menées auprès des professionnels de la chirurgie indiquent une dépendance croissante à l'égard des plateformes telles que YouTube pour l'apprentissage des procédures et la diffusion des recommandations, ce qui souligne son rôle dans l'enseignement médical moderne.
Les internes peuvent se tourner vers YouTube pour visionner des démonstrations pratiques et facilement accessibles qui sont souvent difficiles à transmettre à travers les manuels, notamment les procédures nécessitant une représentation visuelle.
Cependant, un niveau de connaissance médicale insuffisant peut limiter leur capacité à évaluer la qualité et la fiabilité des informations, en particulier sur des sujets hautement spécialisés.
Une étude observationnelle, 10 vidéos visionnées
L'objectif de cette étude était d'étudier le potentiel éducatif des vidéos YouTube sur l'intubation trachéale, notamment en évaluant la qualité des informations présentées et en leur efficacité à améliorer les connaissances des internes en anesthésie.
Les auteurs ont sélectionné les dix premières vidéos YouTube identifiées par le terme de recherche « intubation trachéale ».
Chaque vidéo a été évaluée pour la désinformation et l'exhaustivité de l'information sur une échelle de Likert à 5 éléments. Cinquante-sept internes de première année en anesthésie ont regardé ces vidéos et ont répondu à un questionnaire de 22 questions avant et après visionnage.
Chaque réponse correcte recevait un point, tandis que les réponses incorrectes recevaient 0 point, ce qui a permis de comparer l'acquisition des connaissances.
Les vidéos étaient de qualité moyenne (score médian 3 ; fourchette 1 - 5) et peu complètes (score médian 1,432 ; fourchette 1,000 - 2,046).
Les scores de connaissance des internes ont légèrement augmenté après le visionnage (passant de 13 à 14 ; p < 0,001). La désinformation contenue dans la vidéo était positivement corrélée au nombre d'abonnés (coefficient bêta : 0,00002 ; p < 0,001), la durée de la vidéo (coefficient bêta : 0,0042 ; p < 0,05) et au nombre de likes (coefficient bêta : 0,242 ; p < 0,05).
En revanche, l'exhaustivité de l'information était inversement corrélée à la durée de la vidéo (coefficient bêta : - 0,001121 ; p < 0,05) et au rapport nombre de likes/nombre de visionnages (coefficient bêta : - 67,4697 ; p < 0,05).
Les vidéos les plus populaires se caractérisent par un risque plus élevé de désinformation
Les auteurs suggèrent que les institutions, y compris les universités et les sociétés savantes internationales, devraient s'engager activement dans ce domaine éducatif émergent en produisant des vidéos qui fournissent des informations exactes concordantes avec les recommandations cliniques actuelles.
Certaines limites de ce travail sont à prendre en compte. Les auteurs ont utilisé un questionnaire non validé pour évaluer l'acquisition des connaissances par les résidents, ainsi que des échelles de désinformation et d'exhaustivité de l'information non validées.
De plus, la taille de l’échantillon était limitée aux internes de première année d'anesthésie, une cohorte plus importante pourrait donner des résultats plus solides. L'identité ou le cursus médical des utilisateurs de YouTube qui ont aimé ou n'ont pas aimé les vidéos n’a pas pu être vérifié, ce qui signifie que le taux de likes peut ne pas refléter les commentaires d'un public ayant une formation médicale.
References
Marra A, de Siena AU, Iacovazzo C, et al. Impact of YouTube® videos on knowledge on tracheal intubation for anesthesiologist trainees: a prospective observational study. J Anesth Analg Crit Care. 2025 Feb 25;5(1):12. doi: 10.1186/s44158-025-00232-3.
______________________
Intubation nasotrachéale : la cocaïne peut-elle prévenir les saignements ?
Dr Bernard-Alex Gauzere | 20 Mai 2025
L'intubation nasotrachéale qui n’est indiquée que lorsque l'intubation orale n'est pas une option viable, se complique d’une épistaxis dans 24 % à 93 % en fonction des définitions, des techniques et des dispositifs utilisés. La décongestion de la muqueuse nasale tente de réduire le risque d'épistaxis pendant la procédure.
La cocaïne peut être utilisée pour la préparation nasale avant l'intubation nasotrachéale en raison de sa combinaison unique de propriétés décongestionnantes et analgésiques. La vasoconstriction résulte de l'inhibition par la cocaïne de la recapture et du métabolisme des catécholamines et l'analgésie se produit par le blocage des canaux sodiques neuronaux, inhibant ainsi la propagation des potentiels d'action.
Bien que cette double action présente des avantages, les inquiétudes croissantes liées aux effets secondaires, notamment cardiaques, et à la toxicité pour le patient ont conduit à explorer des alternatives, qui n’ont pas encore fait leurs preuves.
Cette revue systématique avec méta-analyse visait à évaluer l'efficacité de la cocaïne, administrée localement sur la muqueuse nasale avant intubation nasotrachéale, dans la réduction de la survenue et de la sévérité de l'épistaxis, en comparaison avec d'autres interventions médicales ou un placebo.
Une revue de la littérature, peu d’essais retenus
Les essais cliniques randomisés comparant la cocaïne nasale à des comparateurs actifs ou à un placebo pour l'intubation nasotrachéale, ont été retenus. Les résultats primaires prédéfinis étaient la survenue et la gravité de l'épistaxis.
Les résultats secondaires étaient la douleur, les complications mécaniques et les effets secondaires centrés sur le patient. Le risque de biais a été évalué à l'aide de l'outil révisé Cochrane Risk of Bias 2 pour les essais randomisés, et la certitude des preuves au niveau des résultats a été évaluée selon GRADE.
Au total, six essais (n = 457 participants) ont été inclus dont un a été jugé comme présentant un faible risque de biais. Les six essais ont fourni des informations sur la survenue de l'épistaxis.
La méta-analyse n'a pas montré de différence dans la survenue de l'épistaxis entre l’utilisation de la cocaïne et celle de ses comparateurs (effet fixe : risque relatif 0,90 [IC à 95 % 0,75 à 1,09], I2 de 0 %, degré de certitude des preuves : faible).
La gravité de l'épistaxis a été évaluée à l'aide d'échelles incompatibles entre elles et n'a donc pas pu faire l'objet d'une méta-analyse. Aucune étude n'a fait état de la douleur ou des complications mécaniques associées à l'intubation nasotrachéale, et les données sur les effets secondaires centrés sur le patient étaient rares.
Des limites à ce travail
Tout d'abord, un seul essai présentait un faible risque de biais, ce qui augmente le risque que les résultats globaux soient influencés par des biais. De plus, les auteurs n’avaient pas prévu que les études utiliseraient différentes échelles évaluant le saignement et n’avaient donc pas défini de moyen de comparer la gravité du saignement entre les études.
Les données sur les résultats secondaires étaient rares, ce qui rend difficile l'interprétation et la capacité à mesurer les avantages et les inconvénients des différents agents utilisés. Il faut également noter que deux études définissant les adultes comme étant âgés de de 16 ans ou plus ont été incluses, alors que le protocole prévoyait d'inclure des participants âgés d’au moins 18 ans.
Enfin, les auteurs ont inclus à la fois des études comparant la cocaïne à un placebo et à des agents actifs. Certains pourraient faire valoir que le fait de regrouper les agents actifs et le placebo dans le même groupe et de les comparer à la cocaïne peut diluer l'effet dans le groupe de comparaison.
Cette revue systématique avec méta-analyse montre que les données concernant l’utilisation de la cocaïne pour l’intubation nasotrachéale sont limitées et de faible certitude. Aucune donnée solide ne permet de conclure sur ses avantages ou inconvénients par rapport à d’autres vasoconstricteurs, analgésiques topiques ou au placebo.
Par conséquent, des essais randomisés suffisamment puissants évaluant les résultats centrés sur le patient, y compris les effets secondaires, devraient être menés avant de pouvoir tirer des conclusions définitives sur la cocaïne utilisée dans cette indication.
References
Larsen MH, Rosenkrantz O, Krag M, et al. Cocaine to prevent bleeding during nasotracheal intubation: A systematic review. Acta Anaesthesiol Scand. 2025 Mar;69(3):e70002. doi: 10.1111/aas.70002.
Dr Bernard-Alex Gauzere | 23 Mai 2025
jim.fr
Les médias sociaux sont devenus un élément central de la vie moderne et font l'objet d'une consultation croissante. Ils peuvent être classés en six catégories distinctes : les projets collaboratifs, tels que Wikipédia ; les blogs, microblogs et forums Internet (Wordpress.com) ; les communautés de contenu, telles que YouTube pour les vidéos ; les sites de réseaux sociaux tels que Facebook, LinkedIn et MySpace ; les mondes de jeux virtuels (World of Warcraft) ; et les mondes sociaux virtuels, tels que Second Life.
Parmi les plateformes de contenu, YouTube est la plus largement utilisée
Avec plus d'un milliard de vidéos regardées chaque jour, 30 millions d'utilisateurs actifs quotidiens et 500 heures de vidéo téléchargées chaque minute, YouTube est la communauté de contenu la plus utilisée au monde. Cependant, l'absence de filtres rigoureux ou de mécanismes fiables pour vérifier l'exactitude des informations diffusées expose les utilisateurs à un risque accru de désinformation.
Cette problématique est particulièrement préoccupante dans le domaine de la santé, YouTube hébergeant une quantité considérable de contenus médicaux destinés aussi bien aux patients qu'aux professionnels de santé.
Une revue systématique a souligné que les outils de médias sociaux peuvent compléter efficacement la formation médicale traditionnelle, en offrant des expériences éducatives interactives et accessibles, tout particulièrement, les vidéos en ligne concises.
En outre, les enquêtes menées auprès des professionnels de la chirurgie indiquent une dépendance croissante à l'égard des plateformes telles que YouTube pour l'apprentissage des procédures et la diffusion des recommandations, ce qui souligne son rôle dans l'enseignement médical moderne.
Les internes peuvent se tourner vers YouTube pour visionner des démonstrations pratiques et facilement accessibles qui sont souvent difficiles à transmettre à travers les manuels, notamment les procédures nécessitant une représentation visuelle.
Cependant, un niveau de connaissance médicale insuffisant peut limiter leur capacité à évaluer la qualité et la fiabilité des informations, en particulier sur des sujets hautement spécialisés.
Une étude observationnelle, 10 vidéos visionnées
L'objectif de cette étude était d'étudier le potentiel éducatif des vidéos YouTube sur l'intubation trachéale, notamment en évaluant la qualité des informations présentées et en leur efficacité à améliorer les connaissances des internes en anesthésie.
Les auteurs ont sélectionné les dix premières vidéos YouTube identifiées par le terme de recherche « intubation trachéale ».
Chaque vidéo a été évaluée pour la désinformation et l'exhaustivité de l'information sur une échelle de Likert à 5 éléments. Cinquante-sept internes de première année en anesthésie ont regardé ces vidéos et ont répondu à un questionnaire de 22 questions avant et après visionnage.
Chaque réponse correcte recevait un point, tandis que les réponses incorrectes recevaient 0 point, ce qui a permis de comparer l'acquisition des connaissances.
Les vidéos étaient de qualité moyenne (score médian 3 ; fourchette 1 - 5) et peu complètes (score médian 1,432 ; fourchette 1,000 - 2,046).
Les scores de connaissance des internes ont légèrement augmenté après le visionnage (passant de 13 à 14 ; p < 0,001). La désinformation contenue dans la vidéo était positivement corrélée au nombre d'abonnés (coefficient bêta : 0,00002 ; p < 0,001), la durée de la vidéo (coefficient bêta : 0,0042 ; p < 0,05) et au nombre de likes (coefficient bêta : 0,242 ; p < 0,05).
En revanche, l'exhaustivité de l'information était inversement corrélée à la durée de la vidéo (coefficient bêta : - 0,001121 ; p < 0,05) et au rapport nombre de likes/nombre de visionnages (coefficient bêta : - 67,4697 ; p < 0,05).
Les vidéos les plus populaires se caractérisent par un risque plus élevé de désinformation
Les auteurs suggèrent que les institutions, y compris les universités et les sociétés savantes internationales, devraient s'engager activement dans ce domaine éducatif émergent en produisant des vidéos qui fournissent des informations exactes concordantes avec les recommandations cliniques actuelles.
Certaines limites de ce travail sont à prendre en compte. Les auteurs ont utilisé un questionnaire non validé pour évaluer l'acquisition des connaissances par les résidents, ainsi que des échelles de désinformation et d'exhaustivité de l'information non validées.
De plus, la taille de l’échantillon était limitée aux internes de première année d'anesthésie, une cohorte plus importante pourrait donner des résultats plus solides. L'identité ou le cursus médical des utilisateurs de YouTube qui ont aimé ou n'ont pas aimé les vidéos n’a pas pu être vérifié, ce qui signifie que le taux de likes peut ne pas refléter les commentaires d'un public ayant une formation médicale.
References
Marra A, de Siena AU, Iacovazzo C, et al. Impact of YouTube® videos on knowledge on tracheal intubation for anesthesiologist trainees: a prospective observational study. J Anesth Analg Crit Care. 2025 Feb 25;5(1):12. doi: 10.1186/s44158-025-00232-3.
______________________
Intubation nasotrachéale : la cocaïne peut-elle prévenir les saignements ?
Dr Bernard-Alex Gauzere | 20 Mai 2025
L'intubation nasotrachéale qui n’est indiquée que lorsque l'intubation orale n'est pas une option viable, se complique d’une épistaxis dans 24 % à 93 % en fonction des définitions, des techniques et des dispositifs utilisés. La décongestion de la muqueuse nasale tente de réduire le risque d'épistaxis pendant la procédure.
La cocaïne peut être utilisée pour la préparation nasale avant l'intubation nasotrachéale en raison de sa combinaison unique de propriétés décongestionnantes et analgésiques. La vasoconstriction résulte de l'inhibition par la cocaïne de la recapture et du métabolisme des catécholamines et l'analgésie se produit par le blocage des canaux sodiques neuronaux, inhibant ainsi la propagation des potentiels d'action.
Bien que cette double action présente des avantages, les inquiétudes croissantes liées aux effets secondaires, notamment cardiaques, et à la toxicité pour le patient ont conduit à explorer des alternatives, qui n’ont pas encore fait leurs preuves.
Cette revue systématique avec méta-analyse visait à évaluer l'efficacité de la cocaïne, administrée localement sur la muqueuse nasale avant intubation nasotrachéale, dans la réduction de la survenue et de la sévérité de l'épistaxis, en comparaison avec d'autres interventions médicales ou un placebo.
Une revue de la littérature, peu d’essais retenus
Les essais cliniques randomisés comparant la cocaïne nasale à des comparateurs actifs ou à un placebo pour l'intubation nasotrachéale, ont été retenus. Les résultats primaires prédéfinis étaient la survenue et la gravité de l'épistaxis.
Les résultats secondaires étaient la douleur, les complications mécaniques et les effets secondaires centrés sur le patient. Le risque de biais a été évalué à l'aide de l'outil révisé Cochrane Risk of Bias 2 pour les essais randomisés, et la certitude des preuves au niveau des résultats a été évaluée selon GRADE.
Au total, six essais (n = 457 participants) ont été inclus dont un a été jugé comme présentant un faible risque de biais. Les six essais ont fourni des informations sur la survenue de l'épistaxis.
La méta-analyse n'a pas montré de différence dans la survenue de l'épistaxis entre l’utilisation de la cocaïne et celle de ses comparateurs (effet fixe : risque relatif 0,90 [IC à 95 % 0,75 à 1,09], I2 de 0 %, degré de certitude des preuves : faible).
La gravité de l'épistaxis a été évaluée à l'aide d'échelles incompatibles entre elles et n'a donc pas pu faire l'objet d'une méta-analyse. Aucune étude n'a fait état de la douleur ou des complications mécaniques associées à l'intubation nasotrachéale, et les données sur les effets secondaires centrés sur le patient étaient rares.
Des limites à ce travail
Tout d'abord, un seul essai présentait un faible risque de biais, ce qui augmente le risque que les résultats globaux soient influencés par des biais. De plus, les auteurs n’avaient pas prévu que les études utiliseraient différentes échelles évaluant le saignement et n’avaient donc pas défini de moyen de comparer la gravité du saignement entre les études.
Les données sur les résultats secondaires étaient rares, ce qui rend difficile l'interprétation et la capacité à mesurer les avantages et les inconvénients des différents agents utilisés. Il faut également noter que deux études définissant les adultes comme étant âgés de de 16 ans ou plus ont été incluses, alors que le protocole prévoyait d'inclure des participants âgés d’au moins 18 ans.
Enfin, les auteurs ont inclus à la fois des études comparant la cocaïne à un placebo et à des agents actifs. Certains pourraient faire valoir que le fait de regrouper les agents actifs et le placebo dans le même groupe et de les comparer à la cocaïne peut diluer l'effet dans le groupe de comparaison.
Cette revue systématique avec méta-analyse montre que les données concernant l’utilisation de la cocaïne pour l’intubation nasotrachéale sont limitées et de faible certitude. Aucune donnée solide ne permet de conclure sur ses avantages ou inconvénients par rapport à d’autres vasoconstricteurs, analgésiques topiques ou au placebo.
Par conséquent, des essais randomisés suffisamment puissants évaluant les résultats centrés sur le patient, y compris les effets secondaires, devraient être menés avant de pouvoir tirer des conclusions définitives sur la cocaïne utilisée dans cette indication.
References
Larsen MH, Rosenkrantz O, Krag M, et al. Cocaine to prevent bleeding during nasotracheal intubation: A systematic review. Acta Anaesthesiol Scand. 2025 Mar;69(3):e70002. doi: 10.1111/aas.70002.
La santé est un état précaire qui ne laisse augurer rien de bon.
https://www.facebook.com/SOFIA-soci%C3% ... _todo_tour
https://mobile.twitter.com/SOFIA_iade
https://www.facebook.com/SOFIA-soci%C3% ... _todo_tour
https://mobile.twitter.com/SOFIA_iade
-
Arnaud BASSEZ
- Administrateur - Site Admin
- Messages : 2623
- Enregistré le : sam. nov. 04, 2006 4:43 pm
- Localisation : Paris
- Contact :
Re: Articles sur la santé
Drogues : des consommateurs plus à risque d’arythmies ventriculaires
Dr Yohann Bohbot | 30 Mai 2025
jim.fr
Alors que la consommation de drogues illicites continue d’augmenter, leurs effets cardiovasculaires, notamment en matière de troubles du rythme cardiaque, restent encore mal connus.
Dans ce contexte, une étude récemment publiée dans l’European Heart Journal par une équipe de chercheurs de l’Université de San Francisco a évalué l’impact de la méthamphétamine et de la cocaïne sur le risque d’arythmies ventriculaires (tachycardie ou fibrillation ventriculaire) ainsi que sur la mortalité globale.
Une étude de cohorte longitudinale, plus de 29 millions d’adultes en Californie
Cette étude a analysé les données de plus de 29 millions d’adultes ayant eu recours aux Urgences, à la chirurgie ambulatoire ou à une hospitalisation en Californie entre 2005 et 2019.
Grâce au du département de la santé de Californie et à d’autres bases de données individuelles spécifiques aux établissements de santé, les chercheurs ont pu suivre les patients au fil du temps afin d’évaluer l’impact de la consommation de drogues sur le risque d’arythmies ventriculaires et de mortalité.
L’exposition aux substances (méthamphétamine, cocaïne, cannabis et opioïdes) a été identifiée via des codes diagnostiques. De multiples facteurs de confusion ont été pris en compte, dont les comorbidités, le statut socio-économique et les autres consommations comme l’alcool et le tabac.
La consommation de méthamphétamine et de cocaïne expose à un surrisque
Parmi 29 593 819 personnes (53,8 % de femmes, âge moyen 44,9 ans), 690 737 (2,3 %) ont consommé de la méthamphétamine et 290 652 (1,0 %) de la cocaïne à un moment donné.
Les résultats confirment que la consommation de méthamphétamine est associée à un risque quasiment doublé d’arythmies ventriculaires (HR : 1,90) et à une augmentation de la mortalité de plus de 50 %. La cocaïne est également associée à une hausse significative du risque de décès (HR : 1,68) et d’arythmies (HR : 1,15).
Ces associations demeurent robustes après ajustement pour les facteurs de confusion et exclusion de patients à risques particuliers (VIH, troubles métaboliques ou neuropsychiatriques).
L’étude met également en évidence des disparités : les femmes et les patients de moins de 65 ans exposés aux substances illicites présentent un risque accru d’arythmies, les asiatiques exposés à la méthamphétamine et les personnes afro-américains utilisant de la cocaïne présentent également un surrisque d’arythmies.
Un risque majoré de mort subite, en particulier chez les plus jeunes
Les auteurs expliquent ces associations par des altérations des canaux ioniques cardiaques, responsables de troubles de la conduction électrique. S’ajoutent à cela un stress oxydatif accru, une inflammation chronique, ainsi qu’une fibrose myocardique progressive, qui fragilisent la structure et la fonction du muscle cardiaque.
Les drogues stimulantes comme la cocaïne et la méthamphétamine peuvent également avoir un effet aigu en provoquant une hyperactivation du système nerveux autonome, à l’origine de spasmes coronariens, de troubles du rythme sévères ou de surdose.
Ces effets, qui peuvent survenir brutalement, exposent à un risque de mort subite, y compris chez des personnes jeunes, sans antécédents particuliers.
Les limites de l’étude reposent sur son caractère observationnel, qui empêche d’établir un lien de causalité formel. De plus, l’analyse s’appuie sur des données administratives pour lesquelles la fiabilité dépend du codage médical, exposant à des erreurs de classification.
Enfin, l’identification des usagers de drogues se limite aux contacts médicaux, excluant potentiellement les consommateurs non repérés par le système de santé, ce qui peut sous-estimer l’ampleur réelle du phénomène.
En conclusion, La consommation de méthamphétamine et de cocaïne est associée à une augmentation significative du risque d’arythmies ventriculaires et de mortalité, à un niveau comparable aux facteurs de risques classiques.
________________________
YouTube, l’apprentissage médical à portée de clic ?
Dr Bernard-Alex Gauzere | 23 Mai 2025
jim.fr
Les médias sociaux sont devenus un élément central de la vie moderne et font l'objet d'une consultation croissante. Ils peuvent être classés en six catégories distinctes : les projets collaboratifs, tels que Wikipédia ; les blogs, microblogs et forums Internet (Wordpress.com) ; les communautés de contenu, telles que YouTube pour les vidéos ; les sites de réseaux sociaux tels que Facebook, LinkedIn et MySpace ; les mondes de jeux virtuels (World of Warcraft) ; et les mondes sociaux virtuels, tels que Second Life.
Parmi les plateformes de contenu, YouTube est la plus largement utilisée
Avec plus d'un milliard de vidéos regardées chaque jour, 30 millions d'utilisateurs actifs quotidiens et 500 heures de vidéo téléchargées chaque minute, YouTube est la communauté de contenu la plus utilisée au monde. Cependant, l'absence de filtres rigoureux ou de mécanismes fiables pour vérifier l'exactitude des informations diffusées expose les utilisateurs à un risque accru de désinformation.
Cette problématique est particulièrement préoccupante dans le domaine de la santé, YouTube hébergeant une quantité considérable de contenus médicaux destinés aussi bien aux patients qu'aux professionnels de santé.
Une revue systématique a souligné que les outils de médias sociaux peuvent compléter efficacement la formation médicale traditionnelle, en offrant des expériences éducatives interactives et accessibles, tout particulièrement, les vidéos en ligne concises.
En outre, les enquêtes menées auprès des professionnels de la chirurgie indiquent une dépendance croissante à l'égard des plateformes telles que YouTube pour l'apprentissage des procédures et la diffusion des recommandations, ce qui souligne son rôle dans l'enseignement médical moderne.
Les internes peuvent se tourner vers YouTube pour visionner des démonstrations pratiques et facilement accessibles qui sont souvent difficiles à transmettre à travers les manuels, notamment les procédures nécessitant une représentation visuelle.
Cependant, un niveau de connaissance médicale insuffisant peut limiter leur capacité à évaluer la qualité et la fiabilité des informations, en particulier sur des sujets hautement spécialisés.
Une étude observationnelle, 10 vidéos visionnées
L'objectif de cette étudeétait d'étudier le potentiel éducatif des vidéos YouTube sur l'intubation trachéale, notamment en évaluant la qualité des informations présentées et en leur efficacité à améliorer les connaissances des internes en anesthésie.
Les auteurs ont sélectionné les dix premières vidéos YouTube identifiées par le terme de recherche « intubation trachéale ».
Chaque vidéo a été évaluée pour la désinformation et l'exhaustivité de l'information sur une échelle de Likert à 5 éléments. Cinquante-sept internes de première année en anesthésie ont regardé ces vidéos et ont répondu à un questionnaire de 22 questions avant et après visionnage.
Chaque réponse correcte recevait un point, tandis que les réponses incorrectes recevaient 0 point, ce qui a permis de comparer l'acquisition des connaissances.
Les vidéos étaient de qualité moyenne (score médian 3 ; fourchette 1 - 5) et peu complètes (score médian 1,432 ; fourchette 1,000 - 2,046).
Les scores de connaissance des internes ont légèrement augmenté après le visionnage (passant de 13 à 14 ; p < 0,001). La désinformation contenue dans la vidéo était positivement corrélée au nombre d'abonnés (coefficient bêta : 0,00002 ; p < 0,001), la durée de la vidéo (coefficient bêta : 0,0042 ; p < 0,05) et au nombre de likes (coefficient bêta : 0,242 ; p < 0,05).
En revanche, l'exhaustivité de l'information était inversement corrélée à la durée de la vidéo (coefficient bêta : - 0,001121 ; p < 0,05) et au rapport nombre de likes/nombre de visionnages (coefficient bêta : - 67,4697 ; p < 0,05).
Les vidéos les plus populaires se caractérisent par un risque plus élevé de désinformation
Les auteurs suggèrent que les institutions, y compris les universités et les sociétés savantes internationales, devraient s'engager activement dans ce domaine éducatif émergent en produisant des vidéos qui fournissent des informations exactes concordantes avec les recommandations cliniques actuelles.
Certaines limites de ce travail sont à prendre en compte. Les auteurs ont utilisé un questionnaire non validé pour évaluer l'acquisition des connaissances par les résidents, ainsi que des échelles de désinformation et d'exhaustivité de l'information non validées.
De plus, la taille de l’échantillon était limitée aux internes de première année d'anesthésie, une cohorte plus importante pourrait donner des résultats plus solides. L'identité ou le cursus médical des utilisateurs de YouTube qui ont aimé ou n'ont pas aimé les vidéos n’a pas pu être vérifié, ce qui signifie que le taux de likes peut ne pas refléter les commentaires d'un public ayant une formation médicale.
References
Marra A, de Siena AU, Iacovazzo C, et al. Impact of YouTube® videos on knowledge on tracheal intubation for anesthesiologist trainees: a prospective observational study. J Anesth Analg Crit Care. 2025 Feb 25;5(1):12. doi: 10.1186/s44158-025-00232-3.
Leurs effets semblent modulés par des facteurs biologiques et sociaux encore mal compris. Malgré la difficulté liée à l’addiction, ces substances restent des facteurs de risque modifiables, et leur évitement permettrait de prévenir un certain nombre de décès prématurés.
References
Noubiap JJ, Dewland TA, Montenegro GC, et al. Illicit stimulants and ventricular arrhythmias: a longitudinal cohort study. Eur Heart J. 2025 May 7:ehaf282. doi: 10.1093/eurheartj/ehaf282.
Les vidéos sur l'utilisation du GUIDE IADE sont disponibles ici. Vous pouvez avoir confiance, elles sont faites par des professionnels de l'anesthésie.
Dr Yohann Bohbot | 30 Mai 2025
jim.fr
Alors que la consommation de drogues illicites continue d’augmenter, leurs effets cardiovasculaires, notamment en matière de troubles du rythme cardiaque, restent encore mal connus.
Dans ce contexte, une étude récemment publiée dans l’European Heart Journal par une équipe de chercheurs de l’Université de San Francisco a évalué l’impact de la méthamphétamine et de la cocaïne sur le risque d’arythmies ventriculaires (tachycardie ou fibrillation ventriculaire) ainsi que sur la mortalité globale.
Une étude de cohorte longitudinale, plus de 29 millions d’adultes en Californie
Cette étude a analysé les données de plus de 29 millions d’adultes ayant eu recours aux Urgences, à la chirurgie ambulatoire ou à une hospitalisation en Californie entre 2005 et 2019.
Grâce au du département de la santé de Californie et à d’autres bases de données individuelles spécifiques aux établissements de santé, les chercheurs ont pu suivre les patients au fil du temps afin d’évaluer l’impact de la consommation de drogues sur le risque d’arythmies ventriculaires et de mortalité.
L’exposition aux substances (méthamphétamine, cocaïne, cannabis et opioïdes) a été identifiée via des codes diagnostiques. De multiples facteurs de confusion ont été pris en compte, dont les comorbidités, le statut socio-économique et les autres consommations comme l’alcool et le tabac.
La consommation de méthamphétamine et de cocaïne expose à un surrisque
Parmi 29 593 819 personnes (53,8 % de femmes, âge moyen 44,9 ans), 690 737 (2,3 %) ont consommé de la méthamphétamine et 290 652 (1,0 %) de la cocaïne à un moment donné.
Les résultats confirment que la consommation de méthamphétamine est associée à un risque quasiment doublé d’arythmies ventriculaires (HR : 1,90) et à une augmentation de la mortalité de plus de 50 %. La cocaïne est également associée à une hausse significative du risque de décès (HR : 1,68) et d’arythmies (HR : 1,15).
Ces associations demeurent robustes après ajustement pour les facteurs de confusion et exclusion de patients à risques particuliers (VIH, troubles métaboliques ou neuropsychiatriques).
L’étude met également en évidence des disparités : les femmes et les patients de moins de 65 ans exposés aux substances illicites présentent un risque accru d’arythmies, les asiatiques exposés à la méthamphétamine et les personnes afro-américains utilisant de la cocaïne présentent également un surrisque d’arythmies.
Un risque majoré de mort subite, en particulier chez les plus jeunes
Les auteurs expliquent ces associations par des altérations des canaux ioniques cardiaques, responsables de troubles de la conduction électrique. S’ajoutent à cela un stress oxydatif accru, une inflammation chronique, ainsi qu’une fibrose myocardique progressive, qui fragilisent la structure et la fonction du muscle cardiaque.
Les drogues stimulantes comme la cocaïne et la méthamphétamine peuvent également avoir un effet aigu en provoquant une hyperactivation du système nerveux autonome, à l’origine de spasmes coronariens, de troubles du rythme sévères ou de surdose.
Ces effets, qui peuvent survenir brutalement, exposent à un risque de mort subite, y compris chez des personnes jeunes, sans antécédents particuliers.
Les limites de l’étude reposent sur son caractère observationnel, qui empêche d’établir un lien de causalité formel. De plus, l’analyse s’appuie sur des données administratives pour lesquelles la fiabilité dépend du codage médical, exposant à des erreurs de classification.
Enfin, l’identification des usagers de drogues se limite aux contacts médicaux, excluant potentiellement les consommateurs non repérés par le système de santé, ce qui peut sous-estimer l’ampleur réelle du phénomène.
En conclusion, La consommation de méthamphétamine et de cocaïne est associée à une augmentation significative du risque d’arythmies ventriculaires et de mortalité, à un niveau comparable aux facteurs de risques classiques.
________________________
YouTube, l’apprentissage médical à portée de clic ?
Dr Bernard-Alex Gauzere | 23 Mai 2025
jim.fr
Les médias sociaux sont devenus un élément central de la vie moderne et font l'objet d'une consultation croissante. Ils peuvent être classés en six catégories distinctes : les projets collaboratifs, tels que Wikipédia ; les blogs, microblogs et forums Internet (Wordpress.com) ; les communautés de contenu, telles que YouTube pour les vidéos ; les sites de réseaux sociaux tels que Facebook, LinkedIn et MySpace ; les mondes de jeux virtuels (World of Warcraft) ; et les mondes sociaux virtuels, tels que Second Life.
Parmi les plateformes de contenu, YouTube est la plus largement utilisée
Avec plus d'un milliard de vidéos regardées chaque jour, 30 millions d'utilisateurs actifs quotidiens et 500 heures de vidéo téléchargées chaque minute, YouTube est la communauté de contenu la plus utilisée au monde. Cependant, l'absence de filtres rigoureux ou de mécanismes fiables pour vérifier l'exactitude des informations diffusées expose les utilisateurs à un risque accru de désinformation.
Cette problématique est particulièrement préoccupante dans le domaine de la santé, YouTube hébergeant une quantité considérable de contenus médicaux destinés aussi bien aux patients qu'aux professionnels de santé.
Une revue systématique a souligné que les outils de médias sociaux peuvent compléter efficacement la formation médicale traditionnelle, en offrant des expériences éducatives interactives et accessibles, tout particulièrement, les vidéos en ligne concises.
En outre, les enquêtes menées auprès des professionnels de la chirurgie indiquent une dépendance croissante à l'égard des plateformes telles que YouTube pour l'apprentissage des procédures et la diffusion des recommandations, ce qui souligne son rôle dans l'enseignement médical moderne.
Les internes peuvent se tourner vers YouTube pour visionner des démonstrations pratiques et facilement accessibles qui sont souvent difficiles à transmettre à travers les manuels, notamment les procédures nécessitant une représentation visuelle.
Cependant, un niveau de connaissance médicale insuffisant peut limiter leur capacité à évaluer la qualité et la fiabilité des informations, en particulier sur des sujets hautement spécialisés.
Une étude observationnelle, 10 vidéos visionnées
L'objectif de cette étudeétait d'étudier le potentiel éducatif des vidéos YouTube sur l'intubation trachéale, notamment en évaluant la qualité des informations présentées et en leur efficacité à améliorer les connaissances des internes en anesthésie.
Les auteurs ont sélectionné les dix premières vidéos YouTube identifiées par le terme de recherche « intubation trachéale ».
Chaque vidéo a été évaluée pour la désinformation et l'exhaustivité de l'information sur une échelle de Likert à 5 éléments. Cinquante-sept internes de première année en anesthésie ont regardé ces vidéos et ont répondu à un questionnaire de 22 questions avant et après visionnage.
Chaque réponse correcte recevait un point, tandis que les réponses incorrectes recevaient 0 point, ce qui a permis de comparer l'acquisition des connaissances.
Les vidéos étaient de qualité moyenne (score médian 3 ; fourchette 1 - 5) et peu complètes (score médian 1,432 ; fourchette 1,000 - 2,046).
Les scores de connaissance des internes ont légèrement augmenté après le visionnage (passant de 13 à 14 ; p < 0,001). La désinformation contenue dans la vidéo était positivement corrélée au nombre d'abonnés (coefficient bêta : 0,00002 ; p < 0,001), la durée de la vidéo (coefficient bêta : 0,0042 ; p < 0,05) et au nombre de likes (coefficient bêta : 0,242 ; p < 0,05).
En revanche, l'exhaustivité de l'information était inversement corrélée à la durée de la vidéo (coefficient bêta : - 0,001121 ; p < 0,05) et au rapport nombre de likes/nombre de visionnages (coefficient bêta : - 67,4697 ; p < 0,05).
Les vidéos les plus populaires se caractérisent par un risque plus élevé de désinformation
Les auteurs suggèrent que les institutions, y compris les universités et les sociétés savantes internationales, devraient s'engager activement dans ce domaine éducatif émergent en produisant des vidéos qui fournissent des informations exactes concordantes avec les recommandations cliniques actuelles.
Certaines limites de ce travail sont à prendre en compte. Les auteurs ont utilisé un questionnaire non validé pour évaluer l'acquisition des connaissances par les résidents, ainsi que des échelles de désinformation et d'exhaustivité de l'information non validées.
De plus, la taille de l’échantillon était limitée aux internes de première année d'anesthésie, une cohorte plus importante pourrait donner des résultats plus solides. L'identité ou le cursus médical des utilisateurs de YouTube qui ont aimé ou n'ont pas aimé les vidéos n’a pas pu être vérifié, ce qui signifie que le taux de likes peut ne pas refléter les commentaires d'un public ayant une formation médicale.
References
Marra A, de Siena AU, Iacovazzo C, et al. Impact of YouTube® videos on knowledge on tracheal intubation for anesthesiologist trainees: a prospective observational study. J Anesth Analg Crit Care. 2025 Feb 25;5(1):12. doi: 10.1186/s44158-025-00232-3.
Leurs effets semblent modulés par des facteurs biologiques et sociaux encore mal compris. Malgré la difficulté liée à l’addiction, ces substances restent des facteurs de risque modifiables, et leur évitement permettrait de prévenir un certain nombre de décès prématurés.
References
Noubiap JJ, Dewland TA, Montenegro GC, et al. Illicit stimulants and ventricular arrhythmias: a longitudinal cohort study. Eur Heart J. 2025 May 7:ehaf282. doi: 10.1093/eurheartj/ehaf282.
Les vidéos sur l'utilisation du GUIDE IADE sont disponibles ici. Vous pouvez avoir confiance, elles sont faites par des professionnels de l'anesthésie.
La santé est un état précaire qui ne laisse augurer rien de bon.
https://www.facebook.com/SOFIA-soci%C3% ... _todo_tour
https://mobile.twitter.com/SOFIA_iade
https://www.facebook.com/SOFIA-soci%C3% ... _todo_tour
https://mobile.twitter.com/SOFIA_iade
-
Arnaud BASSEZ
- Administrateur - Site Admin
- Messages : 2623
- Enregistré le : sam. nov. 04, 2006 4:43 pm
- Localisation : Paris
- Contact :
Re: Articles sur la santé
Bloc opératoire : le duo qui fait la différence
Dr Joël Pitre | 12 Juin 2025
jim.fr
Le bloc opératoire est un environnement complexe dont le fonctionnement est susceptible d’influencer les suites post-opératoires. Parmi toutes les interactions, celle entre le chirurgien et l’anesthésiste est centrale.
Le travail en équipe est déterminant dans les environnements à forte charge mentale qu’il s’agisse de l’aviation, du sport mais aussi de la médecine d’urgence pré-hospitalière. On le sait, la performance de l’équipe est améliorée quand les personnes travaillent souvent ensemble.
C’est le principe du team-building (1). Ces meilleurs résultats seraient dus à une meilleure coordination, au partage de processus mentaux et à une meilleure compréhension de la façon d’affronter les problèmes en travaillant ensemble.
Bien que ces mécanismes puissent s’étendre au contexte d’un bloc opératoire, les données publiées jusqu’à présent ne concernent pas les suites opératoires.
Une étude de cohorte rétrospective a été conduite par des chercheurs de la province de l’Ontario (Canada) afin de déterminer si la connivence du duo chirurgien-anesthésiste influençait la morbidité majeure à 90 jours après une chirurgie élective à haut risque (2).
700 000 procédures chirurgicales en Ontario
Au total 711 006 procédures chirurgicales électives à haut risque effectuées entre 2009 et 2019 ont été analysées. Il s’agissait d’interventions jugées à haut risque dans divers domaines, tels que la chirurgie cardiaque, digestive, génito-urinaire, gynécologique oncologique, neurochirurgie, orthopédie, chirurgie rachidienne, vasculaire, thoracique et ORL.
Pour mesurer le degré de connivence (dans l’étude le terme « familiarité » est utilisé) du duo, les auteurs de l’étude se sont basés sur le nombre annuel de procédures effectuées ensemble par le duo chirurgien et anesthésiste au cours des quatre années précédant la chirurgie étudiée.
Le critère principal d’évaluation était la morbidité majeure à 90 jours, définie comme toute complication post-opératoire de grade 3 à 5 selon la classification de Clavien-Dindo (3) incluant la mortalité (complication de grade 5).
De façon à prendre en compte le caractère multifactoriel de l'association entre la connivence du duo et la morbidité, celle-ci a été analysée à l'aide de modèles de régression logistique multivariée et stratifiée selon le type de procédure.
Diminution de la morbidité après certaines interventions
Les résultats montrent une association indépendante entre le volume d’activité du duo et la morbidité majeure à 90 jours pour la chirurgie digestive à haut risque (œsophagienne, hépatobiliaire et pancréatique), le risque relatif ajusté (RRa) étant en effet estimé à 0,92 (IC à 95 %, 0,88-0,96), la chirurgie digestive à faible risque (gastrique, grêlique et colo-rectale) avec un RRa à 0,96 (IC à 95 %, 0,95-0,98), la chirurgie oncologique gynécologique (RRa 0,97 ; IC à 95 %, 0,94-0,99) et la chirurgie rachidienne (RRa 0,97 ; IC à 95 %, 0,96-0,99), après ajustement pour divers facteurs de confusion.
Les associations ajustées n'étaient pas statistiquement significatives pour les autres types de procédures. Les duos à fort volume d’activité étaient plus fréquents en chirurgie cardiaque, orthopédique et thoracique.
Les auteurs concluent que le degré de connivence du duo chirurgien-anesthésiste est associé à une amélioration des résultats post-opératoires pour les patients bénéficiant d’une chirurgie digestive à faible et à haut risque, une chirurgie oncologique gynécologique et une chirurgie rachidienne.
Ils calculent ainsi que pour chaque intervention supplémentaire réalisé par un même duo, les risques de morbidité majeure à 90 jours diminuent de 4 % pour la chirurgie digestive à faible risque, de 8 % pour la chirurgie digestive à haut risque, de 3 % pour la chirurgie oncologique gynécologique et de 3 % pour la chirurgie rachidienne.
Les associations entre le volume de la dyade chirurgien-anesthésiste et la morbidité majeure à 90 jours diffèrent selon les procédures. Aucune association significative n'a été observée pour les procédures où le volume médian de la dyade était élevé (chirurgie cardiaque, pulmonaire et orthopédique).
En Ontario dans ces domaines chirurgicaux, les duos sont déjà constitués dans des centres spécifiques à haut volume d’activité, avec une plus grande familiarité. Si le degré de connivence avait été déjà étudié antérieurement pour le duo chirurgien et assistant en chirurgie vasculaire et orthopédique et pour le duo chirurgien et IBODE en neurochirurgie, il s’agit de la première étude qui rapporte son influence sur la morbidité.
Il serait intéressant d’étudier ce paramètre pour la chirurgie d’urgence où, là aussi, la familiarité parait d’importance.
Dans de nombreuses structures qui recourent à l’intérim, ces résultats vont certainement résonner aux oreilles de nombreux praticiens qui alertent leur direction depuis longtemps sur la dégradation du fonctionnement de leur bloc opératoire.
On pourra remarquer que l’on peut travailler ensemble régulièrement et ne pas pouvoir se voir en peinture. Dans cette étude, les auteurs n’abordent pas cette question !
References
Sexton JB, Makary MA, Tersigni AR, et al. Teamwork in the operating room: frontline perspectives among hospitals and operating room personnel. Anesthesiology. 2006 Nov;105(5):877-84. doi: 10.1097/00000542-200611000-00006.
Hallet J, Jerath A, d'Empaire PP, et al. Familiarity of the Surgeon-Anesthesiologist Dyad and Major Morbidity After High-Risk Elective Surgery. JAMA Surg. 2025 May 28:e251386. doi: 10.1001/jamasurg.2025.1386.
Dindo D, Demartines N, Clavien PA. Classification of surgical complications: a new proposal with evaluation in a cohort of 6336 patients and results of a survey. Ann Surg. 2004 Aug;240(2):205-13. doi: 10.1097/01.sla.0000133083.54934.ae.
L'article n'aborde pas la triade IADE chirurgien MAR. C'est dommage car en France, ce sont les IADE qui tiennent les salles et RESTENT AUPRÈS DES PATIENTS DE A à Z. Toutefois, combien d'IADE sont notés sur le compte-rendu chirurgical ? Quand le MAR pousse trois seringues et sort immédiatement de salle, pour aller faire ce qu'il sait le mieux, c'est-à-dire de l'anesthésie de couloir (et que l'on ne vienne pas me dire qu’il a 2 salles à gérer. C'est au mieux faux, au pire il délègue largement avec les IADE qui eux sèchent littéralement dans les salles et sont réellement présents. Où est la présence sécuritaire du MAR, quand il est 2 étages plus haut que le bloc, voire qu'il est même en dehors dé l'établissement pour être carrément chez lui ou à faire ses courses ou être au restaurant. (vécu par votre serviteur). Que les instances syndicales médicales (vous savez notamment celle qui avait sorti une vidéo avec des extraits de jugements mettant en cause des IADE, avant de se rétracter vivement consciente (pour une fois ?) de son erreur de... jugement. Mais si vous savez bien, celle qui avait appelé à faire grève CONTRE les IADE, oui oui, contre les professionnels de santé qui sont à leur côté au quotidien. Mais si enfin, l'ancienne présidente qui à la 4e réunion à l'IGAS avait dit (j'étais juste à côté d'elle) que la définition de la pratique avancée par le CII ou ICN (conseil international infirmier) était une "auto définition" sous-entendant que les infirmiers n'avaient pas obtenu l'onction de la part des médecins anesthésistes, pour définir une pratique par eux-mêmes, qu'ils n'étaient pas capables sans doute de réfléchir par leur propre moyen. Alors que l'ICN c'était 133 associations nationales, contre 135 (à l'époque) concernant la WFSA. (fédération internationale des sociétés d'anesthésie) qui à ce our en compte 145. On reste malgré tout sur le même échantillon. Au reste, la définition de l'anesthésie donnée par la WFSA, n'a pas demandé son avis aux IADE et équivalent en Europe ainsi qu'aux CRNA américains et autres dans le monde. Est-ce que l'on parle "d'auto définition" ? Donc il faut rétablir une certaine vérité. C'est un travail auquel la SOFIA va s'atteler. Bientôt sur vos réseaux et les nôtres bien entendu.
Dr Joël Pitre | 12 Juin 2025
jim.fr
Le bloc opératoire est un environnement complexe dont le fonctionnement est susceptible d’influencer les suites post-opératoires. Parmi toutes les interactions, celle entre le chirurgien et l’anesthésiste est centrale.
Le travail en équipe est déterminant dans les environnements à forte charge mentale qu’il s’agisse de l’aviation, du sport mais aussi de la médecine d’urgence pré-hospitalière. On le sait, la performance de l’équipe est améliorée quand les personnes travaillent souvent ensemble.
C’est le principe du team-building (1). Ces meilleurs résultats seraient dus à une meilleure coordination, au partage de processus mentaux et à une meilleure compréhension de la façon d’affronter les problèmes en travaillant ensemble.
Bien que ces mécanismes puissent s’étendre au contexte d’un bloc opératoire, les données publiées jusqu’à présent ne concernent pas les suites opératoires.
Une étude de cohorte rétrospective a été conduite par des chercheurs de la province de l’Ontario (Canada) afin de déterminer si la connivence du duo chirurgien-anesthésiste influençait la morbidité majeure à 90 jours après une chirurgie élective à haut risque (2).
700 000 procédures chirurgicales en Ontario
Au total 711 006 procédures chirurgicales électives à haut risque effectuées entre 2009 et 2019 ont été analysées. Il s’agissait d’interventions jugées à haut risque dans divers domaines, tels que la chirurgie cardiaque, digestive, génito-urinaire, gynécologique oncologique, neurochirurgie, orthopédie, chirurgie rachidienne, vasculaire, thoracique et ORL.
Pour mesurer le degré de connivence (dans l’étude le terme « familiarité » est utilisé) du duo, les auteurs de l’étude se sont basés sur le nombre annuel de procédures effectuées ensemble par le duo chirurgien et anesthésiste au cours des quatre années précédant la chirurgie étudiée.
Le critère principal d’évaluation était la morbidité majeure à 90 jours, définie comme toute complication post-opératoire de grade 3 à 5 selon la classification de Clavien-Dindo (3) incluant la mortalité (complication de grade 5).
De façon à prendre en compte le caractère multifactoriel de l'association entre la connivence du duo et la morbidité, celle-ci a été analysée à l'aide de modèles de régression logistique multivariée et stratifiée selon le type de procédure.
Diminution de la morbidité après certaines interventions
Les résultats montrent une association indépendante entre le volume d’activité du duo et la morbidité majeure à 90 jours pour la chirurgie digestive à haut risque (œsophagienne, hépatobiliaire et pancréatique), le risque relatif ajusté (RRa) étant en effet estimé à 0,92 (IC à 95 %, 0,88-0,96), la chirurgie digestive à faible risque (gastrique, grêlique et colo-rectale) avec un RRa à 0,96 (IC à 95 %, 0,95-0,98), la chirurgie oncologique gynécologique (RRa 0,97 ; IC à 95 %, 0,94-0,99) et la chirurgie rachidienne (RRa 0,97 ; IC à 95 %, 0,96-0,99), après ajustement pour divers facteurs de confusion.
Les associations ajustées n'étaient pas statistiquement significatives pour les autres types de procédures. Les duos à fort volume d’activité étaient plus fréquents en chirurgie cardiaque, orthopédique et thoracique.
Les auteurs concluent que le degré de connivence du duo chirurgien-anesthésiste est associé à une amélioration des résultats post-opératoires pour les patients bénéficiant d’une chirurgie digestive à faible et à haut risque, une chirurgie oncologique gynécologique et une chirurgie rachidienne.
Ils calculent ainsi que pour chaque intervention supplémentaire réalisé par un même duo, les risques de morbidité majeure à 90 jours diminuent de 4 % pour la chirurgie digestive à faible risque, de 8 % pour la chirurgie digestive à haut risque, de 3 % pour la chirurgie oncologique gynécologique et de 3 % pour la chirurgie rachidienne.
Les associations entre le volume de la dyade chirurgien-anesthésiste et la morbidité majeure à 90 jours diffèrent selon les procédures. Aucune association significative n'a été observée pour les procédures où le volume médian de la dyade était élevé (chirurgie cardiaque, pulmonaire et orthopédique).
En Ontario dans ces domaines chirurgicaux, les duos sont déjà constitués dans des centres spécifiques à haut volume d’activité, avec une plus grande familiarité. Si le degré de connivence avait été déjà étudié antérieurement pour le duo chirurgien et assistant en chirurgie vasculaire et orthopédique et pour le duo chirurgien et IBODE en neurochirurgie, il s’agit de la première étude qui rapporte son influence sur la morbidité.
Il serait intéressant d’étudier ce paramètre pour la chirurgie d’urgence où, là aussi, la familiarité parait d’importance.
Dans de nombreuses structures qui recourent à l’intérim, ces résultats vont certainement résonner aux oreilles de nombreux praticiens qui alertent leur direction depuis longtemps sur la dégradation du fonctionnement de leur bloc opératoire.
On pourra remarquer que l’on peut travailler ensemble régulièrement et ne pas pouvoir se voir en peinture. Dans cette étude, les auteurs n’abordent pas cette question !
References
Sexton JB, Makary MA, Tersigni AR, et al. Teamwork in the operating room: frontline perspectives among hospitals and operating room personnel. Anesthesiology. 2006 Nov;105(5):877-84. doi: 10.1097/00000542-200611000-00006.
Hallet J, Jerath A, d'Empaire PP, et al. Familiarity of the Surgeon-Anesthesiologist Dyad and Major Morbidity After High-Risk Elective Surgery. JAMA Surg. 2025 May 28:e251386. doi: 10.1001/jamasurg.2025.1386.
Dindo D, Demartines N, Clavien PA. Classification of surgical complications: a new proposal with evaluation in a cohort of 6336 patients and results of a survey. Ann Surg. 2004 Aug;240(2):205-13. doi: 10.1097/01.sla.0000133083.54934.ae.
L'article n'aborde pas la triade IADE chirurgien MAR. C'est dommage car en France, ce sont les IADE qui tiennent les salles et RESTENT AUPRÈS DES PATIENTS DE A à Z. Toutefois, combien d'IADE sont notés sur le compte-rendu chirurgical ? Quand le MAR pousse trois seringues et sort immédiatement de salle, pour aller faire ce qu'il sait le mieux, c'est-à-dire de l'anesthésie de couloir (et que l'on ne vienne pas me dire qu’il a 2 salles à gérer. C'est au mieux faux, au pire il délègue largement avec les IADE qui eux sèchent littéralement dans les salles et sont réellement présents. Où est la présence sécuritaire du MAR, quand il est 2 étages plus haut que le bloc, voire qu'il est même en dehors dé l'établissement pour être carrément chez lui ou à faire ses courses ou être au restaurant. (vécu par votre serviteur). Que les instances syndicales médicales (vous savez notamment celle qui avait sorti une vidéo avec des extraits de jugements mettant en cause des IADE, avant de se rétracter vivement consciente (pour une fois ?) de son erreur de... jugement. Mais si vous savez bien, celle qui avait appelé à faire grève CONTRE les IADE, oui oui, contre les professionnels de santé qui sont à leur côté au quotidien. Mais si enfin, l'ancienne présidente qui à la 4e réunion à l'IGAS avait dit (j'étais juste à côté d'elle) que la définition de la pratique avancée par le CII ou ICN (conseil international infirmier) était une "auto définition" sous-entendant que les infirmiers n'avaient pas obtenu l'onction de la part des médecins anesthésistes, pour définir une pratique par eux-mêmes, qu'ils n'étaient pas capables sans doute de réfléchir par leur propre moyen. Alors que l'ICN c'était 133 associations nationales, contre 135 (à l'époque) concernant la WFSA. (fédération internationale des sociétés d'anesthésie) qui à ce our en compte 145. On reste malgré tout sur le même échantillon. Au reste, la définition de l'anesthésie donnée par la WFSA, n'a pas demandé son avis aux IADE et équivalent en Europe ainsi qu'aux CRNA américains et autres dans le monde. Est-ce que l'on parle "d'auto définition" ? Donc il faut rétablir une certaine vérité. C'est un travail auquel la SOFIA va s'atteler. Bientôt sur vos réseaux et les nôtres bien entendu.
La santé est un état précaire qui ne laisse augurer rien de bon.
https://www.facebook.com/SOFIA-soci%C3% ... _todo_tour
https://mobile.twitter.com/SOFIA_iade
https://www.facebook.com/SOFIA-soci%C3% ... _todo_tour
https://mobile.twitter.com/SOFIA_iade
-
Arnaud BASSEZ
- Administrateur - Site Admin
- Messages : 2623
- Enregistré le : sam. nov. 04, 2006 4:43 pm
- Localisation : Paris
- Contact :
Re: Articles sur la santé
Les effectifs salariés du secteur hospitalier de 2003 à 2023 : nouvelles données disponibles
Rédigé par Rédaction le Mercredi 18 Juin 2025 à 09:58
https://www.hospitalia.fr/Les-effectifs ... a4587.html
La Direction de la recherche, des études, de l’évaluation et des statistiques (DREES) publie des données sur les effectifs salariés hospitaliers de décembre 2003 jusqu’à décembre 2023 par groupe de professions et en distinguant les établissements publics et privés. Cette série chronologique, entièrement révisée pour l’occasion, est constituée en mobilisant plusieurs sources de données, dont le système d’information sur les agents du services publics (SIASP) et la base tous salariés (BTS), produites par l’INSEE à partir des déclarations sociales des employeurs.
Les effectifs salariés à l’hôpital augmentent de 17 % entre 2003 et 2023
Fin 2023, en France, les établissements de santé emploient 1,39 million de personnes, dont 77 % dans le secteur public. L’effectif a progressé de 17,3 % depuis fin 2003 (soit +0,8 % par an en moyenne). C’est entre 2003 et 2014 que la croissance est la plus forte, en particulier dans le secteur privé (+17,9 % contre +12,3 % dans le public) [graphique 1]. Entre 2014 et 2019, les effectifs sont relativement stables. Dans le contexte de la crise sanitaire, ils augmentent à nouveau en 2020 et 2021 (+1,0 % en moyenne par an), surtout dans le secteur public. Après un léger recul en 2022, les effectifs repartent à la hausse en 2023, ce qui se traduit par une évolution annuelle moyenne de +0,7 % entre 2021 et 2023. Cette dernière hausse est, à nouveau, un peu plus soutenue dans le secteur privé (+1,1 % en moyenne au cours de ces deux années) que dans le public (+0,5 %).
Graphique 1 - Évolution des effectifs hospitaliers totaux, de 2003 à 2023
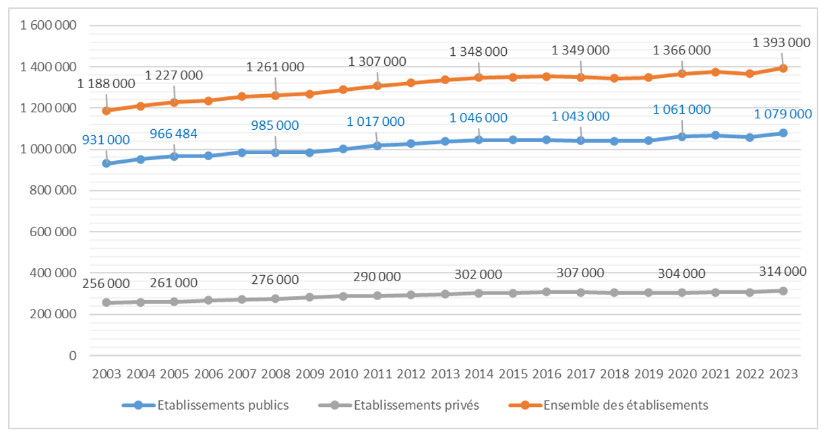
Le personnel paramédical constitue 61% des effectifs
En 2023, près de la moitié des effectifs hospitaliers sont des infirmiers ou aides-soignants : 46 % dans le public et 47 % dans le privé. Dans le public, malgré une hausse en 2020 et 2021 liée à la crise sanitaire, ces effectifs augmentent moins depuis 2014 (+0,1 % par an, en moyenne, chacun) qu’au cours de la décennie précédente (respectivement, +1,5% et +1,2 %, entre 2003 et 2014) [graphique 2].
Graphique 2 - Évolution des effectifs hospitaliers publics par groupe de professions, de 2003 à 2023
Dans le privé, ils progressent en 2023 (de +1,8 % pour les infirmiers et 2,1 % pour les aides-soignants), après avoir diminué entre 2016 et 2022 (de -0,4 % et -1 % par an en moyenne) [graphique 3].
Graphique 3 - Évolution des effectifs hospitaliers privés par groupe de professions, de 2003 à 2023
Les autres personnels soignants non médicaux, tels que les professionnels de la rééducation, les psychologues, ou d’autres agents des services hospitaliers, représentent 15 % des effectifs. Leur nombre est globalement décroissant, hors crise sanitaire, surtout dans le secteur public. Dans le secteur privé, leur nombre a tendance à augmenter depuis quelques années.
Le personnel médical représente 12 % des effectifs hospitaliers en 2023
Les effectifs de médecins et assimilés (pharmaciens et chirurgiens-dentistes) ainsi que ceux des internes poursuivent leur augmentation quasi-continue depuis 2003, dans le public comme dans privé. Les premiers croissent ainsi de 1,3 % par an en moyenne entre 2003 et 2023 et les seconds de 4,1 %. Le nombre de sages-femmes du secteur public continue également de progresser (+0,4 % par an en moyenne entre 2021 et 2023), tandis que le nombre de leurs homologues dans le secteur privé baisse depuis 2012 (-1,5 % par an en moyenne entre 2012 et 2023). Au total, la part des personnels médicaux dans les effectifs salariés hospitaliers est de 12 % en 2023 (14% dans le public, 9% dans le privé), contre 10% au début des années 2000.
Un quart des effectifs hospitaliers sont des personnels non soignants, administratifs ou techniques, une part stable dans le temps
Les effectifs de personnels administratifs et des autres personnels non soignants (personnels médico-techniques, éducatifs et sociaux ou encore techniques et ouvriers) ont tendance, dans le public, à augmenter à nouveau depuis 2019 (+1,3 % par an en moyenne) et, dans le privé, à croître davantage que les années précédentes (+2, 1 % par an moyenne entre 2019 et 2023). Au total, ces professionnels constituent 26 % des effectifs en 2023, une proportion stable depuis au moins 2010. Parmi eux, les personnels administratifs représentent 11% des effectifs salariés totaux.
> CONSULTER LES DONNÉES
Sources et méthodologie
Le système d'information sur les agents des services publics (SIASP), produit par l’INSEE, rassemble chaque année des données individuelles sur l’emploi et les rémunérations des agents appartenant aux trois versants de la fonction publique. La Base Tous Salariés (BTS) est un fichier statistique annuel qui contient des informations individuelles sur l’emploi et les rémunérations des salariés du secteur privé, de la fonction publique, des entreprises publiques et des particuliers employeurs en France.
Pour produire des séries statistiques chronologiques sur les effectifs hospitaliers, la DREES utilise le SIASP pour les établissements publics et la BTS pour les établissements privés. De plus, la statistique annuelle des établissements de santé (SAE), enquête menée par la DREES auprès des établissements de santé, permet de compléter les données sur les internes, le service de santé des armées et les établissements Mahorais.
En 2025, la méthode de production des séries longues hospitalières a été révisée La nouvelle méthode consiste à rétropoler les séries en partant des dernières données disponibles (2023 ici). Les séries s’obtiennent en chaînant les taux d’évolution des effectifs salariés hospitaliers observés dans SIASP (pour le secteur public) et dans la BTS (pour le secteur privé) jusqu’en 2003. Pour calculer les effectifs par groupe de professions, on applique la structure observée chaque année dans SIASP et dans la BTS sur les séries rétropolées.
Rédigé par Rédaction le Mercredi 18 Juin 2025 à 09:58
https://www.hospitalia.fr/Les-effectifs ... a4587.html
La Direction de la recherche, des études, de l’évaluation et des statistiques (DREES) publie des données sur les effectifs salariés hospitaliers de décembre 2003 jusqu’à décembre 2023 par groupe de professions et en distinguant les établissements publics et privés. Cette série chronologique, entièrement révisée pour l’occasion, est constituée en mobilisant plusieurs sources de données, dont le système d’information sur les agents du services publics (SIASP) et la base tous salariés (BTS), produites par l’INSEE à partir des déclarations sociales des employeurs.
Les effectifs salariés à l’hôpital augmentent de 17 % entre 2003 et 2023
Fin 2023, en France, les établissements de santé emploient 1,39 million de personnes, dont 77 % dans le secteur public. L’effectif a progressé de 17,3 % depuis fin 2003 (soit +0,8 % par an en moyenne). C’est entre 2003 et 2014 que la croissance est la plus forte, en particulier dans le secteur privé (+17,9 % contre +12,3 % dans le public) [graphique 1]. Entre 2014 et 2019, les effectifs sont relativement stables. Dans le contexte de la crise sanitaire, ils augmentent à nouveau en 2020 et 2021 (+1,0 % en moyenne par an), surtout dans le secteur public. Après un léger recul en 2022, les effectifs repartent à la hausse en 2023, ce qui se traduit par une évolution annuelle moyenne de +0,7 % entre 2021 et 2023. Cette dernière hausse est, à nouveau, un peu plus soutenue dans le secteur privé (+1,1 % en moyenne au cours de ces deux années) que dans le public (+0,5 %).
Graphique 1 - Évolution des effectifs hospitaliers totaux, de 2003 à 2023

Le personnel paramédical constitue 61% des effectifs
En 2023, près de la moitié des effectifs hospitaliers sont des infirmiers ou aides-soignants : 46 % dans le public et 47 % dans le privé. Dans le public, malgré une hausse en 2020 et 2021 liée à la crise sanitaire, ces effectifs augmentent moins depuis 2014 (+0,1 % par an, en moyenne, chacun) qu’au cours de la décennie précédente (respectivement, +1,5% et +1,2 %, entre 2003 et 2014) [graphique 2].
Graphique 2 - Évolution des effectifs hospitaliers publics par groupe de professions, de 2003 à 2023

Dans le privé, ils progressent en 2023 (de +1,8 % pour les infirmiers et 2,1 % pour les aides-soignants), après avoir diminué entre 2016 et 2022 (de -0,4 % et -1 % par an en moyenne) [graphique 3].
Graphique 3 - Évolution des effectifs hospitaliers privés par groupe de professions, de 2003 à 2023

Les autres personnels soignants non médicaux, tels que les professionnels de la rééducation, les psychologues, ou d’autres agents des services hospitaliers, représentent 15 % des effectifs. Leur nombre est globalement décroissant, hors crise sanitaire, surtout dans le secteur public. Dans le secteur privé, leur nombre a tendance à augmenter depuis quelques années.
Le personnel médical représente 12 % des effectifs hospitaliers en 2023
Les effectifs de médecins et assimilés (pharmaciens et chirurgiens-dentistes) ainsi que ceux des internes poursuivent leur augmentation quasi-continue depuis 2003, dans le public comme dans privé. Les premiers croissent ainsi de 1,3 % par an en moyenne entre 2003 et 2023 et les seconds de 4,1 %. Le nombre de sages-femmes du secteur public continue également de progresser (+0,4 % par an en moyenne entre 2021 et 2023), tandis que le nombre de leurs homologues dans le secteur privé baisse depuis 2012 (-1,5 % par an en moyenne entre 2012 et 2023). Au total, la part des personnels médicaux dans les effectifs salariés hospitaliers est de 12 % en 2023 (14% dans le public, 9% dans le privé), contre 10% au début des années 2000.
Un quart des effectifs hospitaliers sont des personnels non soignants, administratifs ou techniques, une part stable dans le temps
Les effectifs de personnels administratifs et des autres personnels non soignants (personnels médico-techniques, éducatifs et sociaux ou encore techniques et ouvriers) ont tendance, dans le public, à augmenter à nouveau depuis 2019 (+1,3 % par an en moyenne) et, dans le privé, à croître davantage que les années précédentes (+2, 1 % par an moyenne entre 2019 et 2023). Au total, ces professionnels constituent 26 % des effectifs en 2023, une proportion stable depuis au moins 2010. Parmi eux, les personnels administratifs représentent 11% des effectifs salariés totaux.
> CONSULTER LES DONNÉES
Sources et méthodologie
Le système d'information sur les agents des services publics (SIASP), produit par l’INSEE, rassemble chaque année des données individuelles sur l’emploi et les rémunérations des agents appartenant aux trois versants de la fonction publique. La Base Tous Salariés (BTS) est un fichier statistique annuel qui contient des informations individuelles sur l’emploi et les rémunérations des salariés du secteur privé, de la fonction publique, des entreprises publiques et des particuliers employeurs en France.
Pour produire des séries statistiques chronologiques sur les effectifs hospitaliers, la DREES utilise le SIASP pour les établissements publics et la BTS pour les établissements privés. De plus, la statistique annuelle des établissements de santé (SAE), enquête menée par la DREES auprès des établissements de santé, permet de compléter les données sur les internes, le service de santé des armées et les établissements Mahorais.
En 2025, la méthode de production des séries longues hospitalières a été révisée La nouvelle méthode consiste à rétropoler les séries en partant des dernières données disponibles (2023 ici). Les séries s’obtiennent en chaînant les taux d’évolution des effectifs salariés hospitaliers observés dans SIASP (pour le secteur public) et dans la BTS (pour le secteur privé) jusqu’en 2003. Pour calculer les effectifs par groupe de professions, on applique la structure observée chaque année dans SIASP et dans la BTS sur les séries rétropolées.
La santé est un état précaire qui ne laisse augurer rien de bon.
https://www.facebook.com/SOFIA-soci%C3% ... _todo_tour
https://mobile.twitter.com/SOFIA_iade
https://www.facebook.com/SOFIA-soci%C3% ... _todo_tour
https://mobile.twitter.com/SOFIA_iade
-
Arnaud BASSEZ
- Administrateur - Site Admin
- Messages : 2623
- Enregistré le : sam. nov. 04, 2006 4:43 pm
- Localisation : Paris
- Contact :
Re: Articles sur la santé
L’activité privée à l’AP-HP se porte bien
Quentin Haroche | 10 Juillet 2025
jim.fr
Selon un récent rapport, l’activité libérale des praticiens de l’AP-HP a augmenté de 19 %, pour des honoraires d’un montant total de plus de 57 millions d’euros.
Ces derniers jours, plusieurs syndicats de médecins hospitaliers se sont inquiétés du devenir des revalorisations des astreintes qui leur était promise s. Un arrêté qui devait entrer en vigueur le 1er juillet pour augmenter de 30 à 50 % l’indemnité forfaitaire pour les astreintes n’a en effet toujours pas été pris. Et les syndicats de se plaindre que les praticiens hospitaliers (PH) soient moins bien traités que les salariés du privé, qui sont payés pour leurs heures supplémentaires.
Sans remettre en cause ce combat des PH, rappelons qu’ils disposent d’un moyen efficace pour arrondir leur fin de mois : les consultations privées à l’hôpital. Une activité annexe qui peut être très lucrative, comme le rappelle le dernier rapport de la commission médicale d’établissement (CME) de l’AP-HP publié le 10 juin dernier sur l’activité libérale au sein du groupe francilien en 2023.
Les PH, MCU-PH et PU-PH peuvent en effet exercer une activité libérale au sein de leur établissement sous trois conditions : ils doivent exercer une quotité de travail d’au moins 80 % d’un temps plein, leur activité libérale doit être limitée à 20 % de leur temps de travail (soit deux demi-journées par semaine pour un temps plein et une demi-journée pour un temps partiel) et la quantité d’actes effectuées en libéral doit être inférieure à celle effectuées dans le public.
La radiothérapie, une activité très lucrative
Selon les chiffres du CME, environ la moitié des 12 000 médecins exerçant à l’AP-HP sont éligibles à ce dispositif. Parmi eux, seulement 366 praticiens ont signé un contrat avec l’AP-HP et 323 ont effectivement déclaré une activité privée en 2023 (un chiffre stable par rapport à 2022), soit seulement 6 % des médecins éligibles. « La proportion de praticiens titulaires autorisés à une activité libérale est très limitée au regard du vivier des titulaires potentiels et plutôt atypique comparativement aux autres CHU » note le rapport.
L’activité libérale est plus ou moins populaire selon les hôpitaux : dans les groupements Henri-Mondor et Paris-Seine-Saint-Denis ce sont 40 % des médecins éligibles qui déclarent une activité privée. Parmi les médecins ayant signé un contrat avec l’AP-HP pour exercer une activité libérale, 62 % sont des PU-PH et 34 % des PH. Les chirurgiens sont majoritaires, constituant 55 % des praticiens exerçant à titre libéral, contre 45 % de spécialistes médicaux. La cardiologie (44 médecins) et la gynécologie-obstétrique (30 médecins) sont les spécialités les plus représentés.
S’agissant du nerf de la guerre, les 323 médecins exerçant effectivement une activité libérale à l’AP-HP ont touché, en 2023, 57,4 millions d’euros d’honoraires au total, en hausse de 5,1 % par rapport à 2022. En moyenne, chaque médecin exerçant en libéral a touché 177 657 euros et le revenu médian par médecin s’établit à 133 760 euros. Il existe cependant de fortes disparités de revenus entre ces médecins ayant une activité privée à l’hôpital : 10,8 % de ces praticiens ont touché plus de 350 000 euros quand 19,2 % ont gagné moins de 50 000 euros.
Des polémiques récurrentes sur l’équilibre entre activité libérale et publique
Sans surprise, la spécialité la plus lucrative est de loin la radiothérapie : les radiothérapeutes ayant une activité libérale à l’hôpital ont touché en moyenne 721 000 euros (dont un praticien qui a gagné plus d’1,5 million d’euros) loin devant les gynécologues (324 000 euros en moyenne) et les chirurgiens plastique (243 000 euros). Rappelons cependant qu’il s’agit des honoraires bruts perçus avant versement de la redevance. Les médecins exerçant en libéral doivent en effet céder une partie de leurs honoraires à l’AP-HP (entre 16 et 60 % selon le type d’acte). L’AP-HP a ainsi touché 16,6 millions d’euros de redevance en 2023, en hausse de 11,4 % sur un an (soit une augmentation deux fois plus importante que celle des honoraires).
En moyenne, l’activité libérale représente 27 % des actes des PH qui usent de cette prérogative. Le CME note que 29 médecins ont dû être rappelés à l’ordre pour avoir dépassé le ratio réglementaire de 50 %. 81 praticiens ont également été épinglés pour avoir sous-déclaré leurs honoraires. On dénombre également 14 médecins qui n’ont pas payé leur redevance à temps.
Le rapport du CME note enfin que l’activité libérale a augmenté de 19 % en 2023. La radiothérapie (activité très lucrative on l’a compris) représente 40 % des actes effectués en libéral, mais c’est l’anesthésie qui progresse le plus vite, avec une hausse des actes de 234 %. Alors que l’activité publique stagne ou augmente légèrement, cette forte augmentation des actes libéraux ne manquera pas de relancer les polémiques récurrentes sur l’opportunité de maintenir cette possibilité offerte aux médecins hospitaliers. En 2023, la Cour des Comptes avait proposé (sans succès) de plafonner la rémunération qu’un PH pouvait tirer de son activité libérale et de réformer la tarification. Tandis que les partisans du privé à l’hôpital public soulignent régulièrement que sans cette possibilité d’exercice privé un grand nombre de praticiens de qualité quitteraient l’hôpital public.
Il serait extrêmement intéressant de voir si les IADE sont présents avec ces patients du privé dans le public et si oui, ont-ils une rétrocession d'honoraires ? Si tel serait le cas, la présence de l'IADE est légitime. Si tel ne serait pas le cas, on peut se poser la question de la présence unique et permanente du MAR pour assurer somme toute, la gestion intégrale selon le contrat de confiance passé avec son patient en consultation. Ceci libérerait du temps IADE pour d'autres activités connexes.
____________________
Au tour des médecins hospitaliers de s’inquiéter pour leur revalorisation
Quentin Haroche | 09 Juillet 2025
jim.fr
Promis pour le 1er juillet dernier, l’arrêté réévaluant le montant des indemnités pour astreintes hospitalières n’a toujours pas été publié. Les syndicats s’impatientent et menacent de lancer une grève.
Ces dernières semaines, le gouvernement semble s’être lancé un défi : se mettre à dos le plus de professionnels de santé possible. Il a déjà suscité la colère des médecins spécialistes libéraux de secteur 1 en reportant de six mois l’entrée en vigueur des revalorisations tarifaires promises l’an dernier. Il a également irrité les pharmaciens en prévoyant de baisser les remises sur les médicaments génériques, ce qui pourrait avoir de lourdes conséquences sur l’économie des officines. Et voilà maintenant qu’il perturbe les médecins hospitaliers, mais cette fois de manière insidieuse : le gouvernement n’a en effet toujours pas publié l’arrêté instaurant une revalorisation du paiement des astreintes, qui était promis pour le 1er juillet dernier.
Cette revalorisation des astreintes hospitalières, qui fait suite à la celle des gardes entrée en vigueur fin 2022, est pourtant promise par le gouvernement depuis l’été 2024. Elle a d’abord été repoussée par la dissolution et les divers remaniements ministériels, avant qu’un protocole d’accord soit finalement signé entre le ministère de la Santé et les syndicats de médecins hospitaliers le 28 avril dernier.
Les hospitaliers se méfient
Selon ce protocole, la revalorisation devait se faire en deux temps. Un premier arrêté devait être publié le 1er juillet, mettant en place une augmentation temporaire de l’indemnité forfaitaire, comprise entre 30 et 50 % selon le type d’astreintes, et ce jusqu’au 31 octobre. Un second arrêté devrait ensuite prendre la relève le 1er novembre en réformant complètement le système d’indemnisation des astreintes, pour le rendre à la fois plus lisible et plus avantageux pour les médecins hospitaliers.
Or, nous sommes le 9 juillet et aucun arrêté n’a encore été publié. Les syndicats commencent à s’impatienter : Action Praticiens Hôpital (APH), qui regroupe Avenir hospitalier (AH)et la Confédération des Praticiens des Hôpitaux (CPH) ainsi que le Syndicat National des Praticiens Hospitaliers Anesthésistes-Réanimateurs Elargi aux autres spécialités (SNPHARE) ont tous deux publiés des communiqués, respectivement ce lundi et ce mardi, dans lesquels ils demandent au gouvernement de publier immédiatement l’arrêté de revalorisation temporaire et de s’engager à publier le 1er novembre celui sur la réforme de la tarification.
Le ministère de la Santé assure qu’il n’y a aucun problème de fond et qu’un arrêté sera bien pris prochainement, avec application rétroactive au 1er juillet. Mais le précédent subi par leurs confrères libéraux, qui ont donc été privés de revalorisations au 1er juillet alors que ces dernières avaient été obtenues dans le cadre de négociations conventionnelles, pousse les syndicats de médecins hospitaliers à la méfiance. Et ce d’autant plus que l’heure est aux économies : le gouvernement a récemment annoncé 1,7 milliards d’euros d’économie sur les dépenses de santé dès cette année. « Le piétinement d’un protocole d’accord et le non-respect d’un engagement de revalorisation en deux temps des astreintes enverraient un très mauvais signal aux professionnels qui s’engagent pour l’hôpital public » commente ainsi le SNPHARE.
Bientôt en grève
Les syndicats tiennent d’ailleurs à rappeler au gouvernement l’importance des astreintes pour l’offre de soins : « 70 % de la permanence des soins est assurée sous formes d’astreintes » indique ainsi le SNPHARE. Les médecins hospitaliers estiment demander simplement d’être traités comme les autres salariés, qui sont rémunérés pour leurs heures supplémentaires. « Connaissez-vous beaucoup de salariés qui en travaillant au-delà de 48 heures par semaine, seuil maximal réglementaire, sont moins bien payés que sur leur temps de travail nominal ? » s’indigne ainsi APH.
Le collectif hospitalier en profite d’ailleurs pour avancer d’autres revendications sur le temps de travail : « le doublement des indemnités pour le temps de travail additionnel jusqu’au 30 septembre 2025 » ainsi que « l’ouverture immédiate d’un groupe de travail sur les modalités de gestion et de valorisation du temps de travail additionnel ». Et le syndicat de prévenir que si aucun texte n’est publié au sujet des astreintes, un préavis de grève concernant les astreintes et possiblement la permanence des soins sera déposé.
On se demandera bientôt quels professionnels de santé ne sont pas en grève et remontés contre le gouvernement.
_____________________
Un rapport du Sénat recommande la suppression des ARS
Quentin Haroche | 08 Juillet 2025
jim.fr
Dans un long rapport sur le rôle des agences dans l’administration, le Sénat recommande de confier les prérogatives des ARS aux préfets.
ARS : trois lettres que les professionnels de santé et les administrateurs de la santé ont appris à connaitre…et pour beaucoup à détester. Créées en 2010 dans le sillage de la loi « Hôpital, patients, santé et territoire », les agences régionales de Santé (ARS) avaient pour but de faire gagner en efficacité et en fluidité la gestion administrative de la santé, en appliquant la politique sanitaire du gouvernement dans chaque région et en faisant le lien entre l’Etat et les établissements de santé. Ils étaient l’expression, dans le monde de la santé, de la politique de « new public management » (« nouvelle gestion publique » dans la langue de Molière), stratégie consistant à calquer les pratiques de l’administration sur celle du secteur privé.
Quinze ans après leur création, ces ARS sont semblent-ils loin d’avoir rempli leur promesse. C’est en tout cas la conclusion à laquelle arrivent les sénateurs dans un long rapport publié jeudi dernier. Elaboré après plusieurs mois d’enquête et d’auditions, ce rapport, qui s’intéresse à l’inflation des agences administratives et des organismes au sein de l’Etat (on en compterait plus de 1 100 selon le Sénat), consacre une partie de ses développements aux ARS.
Supprimer les ARS pour rendre l’action administrative plus lisible
A en croire les sénateurs, les ARS n’auraient que des défauts. Ils pointent ainsi du doigt « la lenteur bureaucratique et l’inefficacité des procédures », « l’éloignement des réalités locales et le déficit de concertation » et « le poids financier ». Surtout, les ARS participent à une certaine cacophonie et à un manque de lisibilité dans la décision publique, puisque le partage de compétence avec les préfets de région et de départements, également responsables de la politique sanitaire au niveau territorial, est parfois confusant. Le Sénat se fait ainsi l’écho des doléances des élus locaux, qui regrettent leur relation souvent difficile avec les ARS.
« La formule de l’agence a pu être nécessaire au moment de leur création en 2010, pour permettre la mise en commun de personnels et de ressources d’origines diverses (…) mais cette réforme, a présenté l’inconvénient de constituer des acteurs perçus comme manquant de légitimité, car trop éloignés du niveau départemental indispensable pour la proximité opérationnelle » résume le rapport. Le Sénat préconise donc une solution radicale : supprimer les ARS et transférer leurs missions aux préfets de région et de département.
Confier les missions des ARS aux services déconcentrés de l’Etat aurait plusieurs avantages selon les signataires du rapport. En premier lieu et ce n’est pas négligeable en ces temps de déficit public record, diverses économies seraient attendues de la suppression des ARS. Qui dit suppression d’un échelon dit en effet réduction des postes et meilleure allocation des ressources vers les soins. Le Sénat estime que le financement actuel des ARS, partagé entre l’Etat et l’Assurance Maladie, pourrait très bien être transféré dans un fonds dans lequel les préfets pourraient piocher pour financer leur politique sanitaire.
Quand le Sénat s’inspire du programme du RN
Supprimer les ARS aurait surtout l’avantage de rendre plus lisible la politique sanitaire dans les territoires. Les élus locaux n’auraient désormais plus qu’un seul interlocuteur, le préfet, pour gérer les questions bureaucratiques. « On créé un guichet unique de l’Etat pour les élus : par exemple, un maire confronté à la fermeture d’un service d’urgence ou à la désertification médicale n’aurait plus à interpeller une agence régionale relativement autonome, mais pourrait saisir directement le préfet de département, ce qui faciliterait la remontée des problèmes et la co-construction de solutions » illustre le rapport. Une telle réforme serait également bénéfique pour les professionnels de santé « qui reprochent souvent aux ARS leur trop grande centralisation et un manque de connaissance fine du terrain » rapportent les sénateurs.
Il n’est évidemment pas certain que cette recommandation du Sénat soit in fine appliquée. Mais si elle entrait en vigueur, cela constituerait assurément un changement important dans la gouvernance de la santé en France.
Ce n’est évidemment pas la première fois que les ARS font l’objet de vives critiques. Après avoir soutenu leur création en 2009, la Fédération hospitalière de France (FHF) a régulièrement pointé du doigt la rigidité des agences, qui privilégierait toujours les questions de rentabilité sur les impératifs de santé. A noter que la suppression des ARS figurait dans le programme présidentiel de Marine Le Pen en 2022 et que ce rapport du Sénat constitue ainsi une petite victoire idéologique pour le Rassemblement National (RN).
Quentin Haroche | 10 Juillet 2025
jim.fr
Selon un récent rapport, l’activité libérale des praticiens de l’AP-HP a augmenté de 19 %, pour des honoraires d’un montant total de plus de 57 millions d’euros.
Ces derniers jours, plusieurs syndicats de médecins hospitaliers se sont inquiétés du devenir des revalorisations des astreintes qui leur était promise s. Un arrêté qui devait entrer en vigueur le 1er juillet pour augmenter de 30 à 50 % l’indemnité forfaitaire pour les astreintes n’a en effet toujours pas été pris. Et les syndicats de se plaindre que les praticiens hospitaliers (PH) soient moins bien traités que les salariés du privé, qui sont payés pour leurs heures supplémentaires.
Sans remettre en cause ce combat des PH, rappelons qu’ils disposent d’un moyen efficace pour arrondir leur fin de mois : les consultations privées à l’hôpital. Une activité annexe qui peut être très lucrative, comme le rappelle le dernier rapport de la commission médicale d’établissement (CME) de l’AP-HP publié le 10 juin dernier sur l’activité libérale au sein du groupe francilien en 2023.
Les PH, MCU-PH et PU-PH peuvent en effet exercer une activité libérale au sein de leur établissement sous trois conditions : ils doivent exercer une quotité de travail d’au moins 80 % d’un temps plein, leur activité libérale doit être limitée à 20 % de leur temps de travail (soit deux demi-journées par semaine pour un temps plein et une demi-journée pour un temps partiel) et la quantité d’actes effectuées en libéral doit être inférieure à celle effectuées dans le public.
La radiothérapie, une activité très lucrative
Selon les chiffres du CME, environ la moitié des 12 000 médecins exerçant à l’AP-HP sont éligibles à ce dispositif. Parmi eux, seulement 366 praticiens ont signé un contrat avec l’AP-HP et 323 ont effectivement déclaré une activité privée en 2023 (un chiffre stable par rapport à 2022), soit seulement 6 % des médecins éligibles. « La proportion de praticiens titulaires autorisés à une activité libérale est très limitée au regard du vivier des titulaires potentiels et plutôt atypique comparativement aux autres CHU » note le rapport.
L’activité libérale est plus ou moins populaire selon les hôpitaux : dans les groupements Henri-Mondor et Paris-Seine-Saint-Denis ce sont 40 % des médecins éligibles qui déclarent une activité privée. Parmi les médecins ayant signé un contrat avec l’AP-HP pour exercer une activité libérale, 62 % sont des PU-PH et 34 % des PH. Les chirurgiens sont majoritaires, constituant 55 % des praticiens exerçant à titre libéral, contre 45 % de spécialistes médicaux. La cardiologie (44 médecins) et la gynécologie-obstétrique (30 médecins) sont les spécialités les plus représentés.
S’agissant du nerf de la guerre, les 323 médecins exerçant effectivement une activité libérale à l’AP-HP ont touché, en 2023, 57,4 millions d’euros d’honoraires au total, en hausse de 5,1 % par rapport à 2022. En moyenne, chaque médecin exerçant en libéral a touché 177 657 euros et le revenu médian par médecin s’établit à 133 760 euros. Il existe cependant de fortes disparités de revenus entre ces médecins ayant une activité privée à l’hôpital : 10,8 % de ces praticiens ont touché plus de 350 000 euros quand 19,2 % ont gagné moins de 50 000 euros.
Des polémiques récurrentes sur l’équilibre entre activité libérale et publique
Sans surprise, la spécialité la plus lucrative est de loin la radiothérapie : les radiothérapeutes ayant une activité libérale à l’hôpital ont touché en moyenne 721 000 euros (dont un praticien qui a gagné plus d’1,5 million d’euros) loin devant les gynécologues (324 000 euros en moyenne) et les chirurgiens plastique (243 000 euros). Rappelons cependant qu’il s’agit des honoraires bruts perçus avant versement de la redevance. Les médecins exerçant en libéral doivent en effet céder une partie de leurs honoraires à l’AP-HP (entre 16 et 60 % selon le type d’acte). L’AP-HP a ainsi touché 16,6 millions d’euros de redevance en 2023, en hausse de 11,4 % sur un an (soit une augmentation deux fois plus importante que celle des honoraires).
En moyenne, l’activité libérale représente 27 % des actes des PH qui usent de cette prérogative. Le CME note que 29 médecins ont dû être rappelés à l’ordre pour avoir dépassé le ratio réglementaire de 50 %. 81 praticiens ont également été épinglés pour avoir sous-déclaré leurs honoraires. On dénombre également 14 médecins qui n’ont pas payé leur redevance à temps.
Le rapport du CME note enfin que l’activité libérale a augmenté de 19 % en 2023. La radiothérapie (activité très lucrative on l’a compris) représente 40 % des actes effectués en libéral, mais c’est l’anesthésie qui progresse le plus vite, avec une hausse des actes de 234 %. Alors que l’activité publique stagne ou augmente légèrement, cette forte augmentation des actes libéraux ne manquera pas de relancer les polémiques récurrentes sur l’opportunité de maintenir cette possibilité offerte aux médecins hospitaliers. En 2023, la Cour des Comptes avait proposé (sans succès) de plafonner la rémunération qu’un PH pouvait tirer de son activité libérale et de réformer la tarification. Tandis que les partisans du privé à l’hôpital public soulignent régulièrement que sans cette possibilité d’exercice privé un grand nombre de praticiens de qualité quitteraient l’hôpital public.
234 % !! Sacrée augmentation. Il y en a qui ne se mouchent pas du coude !mais c’est l’anesthésie qui progresse le plus vite, avec une hausse des actes de 234 %.
Il serait extrêmement intéressant de voir si les IADE sont présents avec ces patients du privé dans le public et si oui, ont-ils une rétrocession d'honoraires ? Si tel serait le cas, la présence de l'IADE est légitime. Si tel ne serait pas le cas, on peut se poser la question de la présence unique et permanente du MAR pour assurer somme toute, la gestion intégrale selon le contrat de confiance passé avec son patient en consultation. Ceci libérerait du temps IADE pour d'autres activités connexes.
____________________
Au tour des médecins hospitaliers de s’inquiéter pour leur revalorisation
Quentin Haroche | 09 Juillet 2025
jim.fr
Promis pour le 1er juillet dernier, l’arrêté réévaluant le montant des indemnités pour astreintes hospitalières n’a toujours pas été publié. Les syndicats s’impatientent et menacent de lancer une grève.
Ces dernières semaines, le gouvernement semble s’être lancé un défi : se mettre à dos le plus de professionnels de santé possible. Il a déjà suscité la colère des médecins spécialistes libéraux de secteur 1 en reportant de six mois l’entrée en vigueur des revalorisations tarifaires promises l’an dernier. Il a également irrité les pharmaciens en prévoyant de baisser les remises sur les médicaments génériques, ce qui pourrait avoir de lourdes conséquences sur l’économie des officines. Et voilà maintenant qu’il perturbe les médecins hospitaliers, mais cette fois de manière insidieuse : le gouvernement n’a en effet toujours pas publié l’arrêté instaurant une revalorisation du paiement des astreintes, qui était promis pour le 1er juillet dernier.
Cette revalorisation des astreintes hospitalières, qui fait suite à la celle des gardes entrée en vigueur fin 2022, est pourtant promise par le gouvernement depuis l’été 2024. Elle a d’abord été repoussée par la dissolution et les divers remaniements ministériels, avant qu’un protocole d’accord soit finalement signé entre le ministère de la Santé et les syndicats de médecins hospitaliers le 28 avril dernier.
Les hospitaliers se méfient
Selon ce protocole, la revalorisation devait se faire en deux temps. Un premier arrêté devait être publié le 1er juillet, mettant en place une augmentation temporaire de l’indemnité forfaitaire, comprise entre 30 et 50 % selon le type d’astreintes, et ce jusqu’au 31 octobre. Un second arrêté devrait ensuite prendre la relève le 1er novembre en réformant complètement le système d’indemnisation des astreintes, pour le rendre à la fois plus lisible et plus avantageux pour les médecins hospitaliers.
Or, nous sommes le 9 juillet et aucun arrêté n’a encore été publié. Les syndicats commencent à s’impatienter : Action Praticiens Hôpital (APH), qui regroupe Avenir hospitalier (AH)et la Confédération des Praticiens des Hôpitaux (CPH) ainsi que le Syndicat National des Praticiens Hospitaliers Anesthésistes-Réanimateurs Elargi aux autres spécialités (SNPHARE) ont tous deux publiés des communiqués, respectivement ce lundi et ce mardi, dans lesquels ils demandent au gouvernement de publier immédiatement l’arrêté de revalorisation temporaire et de s’engager à publier le 1er novembre celui sur la réforme de la tarification.
Le ministère de la Santé assure qu’il n’y a aucun problème de fond et qu’un arrêté sera bien pris prochainement, avec application rétroactive au 1er juillet. Mais le précédent subi par leurs confrères libéraux, qui ont donc été privés de revalorisations au 1er juillet alors que ces dernières avaient été obtenues dans le cadre de négociations conventionnelles, pousse les syndicats de médecins hospitaliers à la méfiance. Et ce d’autant plus que l’heure est aux économies : le gouvernement a récemment annoncé 1,7 milliards d’euros d’économie sur les dépenses de santé dès cette année. « Le piétinement d’un protocole d’accord et le non-respect d’un engagement de revalorisation en deux temps des astreintes enverraient un très mauvais signal aux professionnels qui s’engagent pour l’hôpital public » commente ainsi le SNPHARE.
Bientôt en grève
Les syndicats tiennent d’ailleurs à rappeler au gouvernement l’importance des astreintes pour l’offre de soins : « 70 % de la permanence des soins est assurée sous formes d’astreintes » indique ainsi le SNPHARE. Les médecins hospitaliers estiment demander simplement d’être traités comme les autres salariés, qui sont rémunérés pour leurs heures supplémentaires. « Connaissez-vous beaucoup de salariés qui en travaillant au-delà de 48 heures par semaine, seuil maximal réglementaire, sont moins bien payés que sur leur temps de travail nominal ? » s’indigne ainsi APH.
Le collectif hospitalier en profite d’ailleurs pour avancer d’autres revendications sur le temps de travail : « le doublement des indemnités pour le temps de travail additionnel jusqu’au 30 septembre 2025 » ainsi que « l’ouverture immédiate d’un groupe de travail sur les modalités de gestion et de valorisation du temps de travail additionnel ». Et le syndicat de prévenir que si aucun texte n’est publié au sujet des astreintes, un préavis de grève concernant les astreintes et possiblement la permanence des soins sera déposé.
On se demandera bientôt quels professionnels de santé ne sont pas en grève et remontés contre le gouvernement.
_____________________
Un rapport du Sénat recommande la suppression des ARS
Quentin Haroche | 08 Juillet 2025
jim.fr
Dans un long rapport sur le rôle des agences dans l’administration, le Sénat recommande de confier les prérogatives des ARS aux préfets.
ARS : trois lettres que les professionnels de santé et les administrateurs de la santé ont appris à connaitre…et pour beaucoup à détester. Créées en 2010 dans le sillage de la loi « Hôpital, patients, santé et territoire », les agences régionales de Santé (ARS) avaient pour but de faire gagner en efficacité et en fluidité la gestion administrative de la santé, en appliquant la politique sanitaire du gouvernement dans chaque région et en faisant le lien entre l’Etat et les établissements de santé. Ils étaient l’expression, dans le monde de la santé, de la politique de « new public management » (« nouvelle gestion publique » dans la langue de Molière), stratégie consistant à calquer les pratiques de l’administration sur celle du secteur privé.
Quinze ans après leur création, ces ARS sont semblent-ils loin d’avoir rempli leur promesse. C’est en tout cas la conclusion à laquelle arrivent les sénateurs dans un long rapport publié jeudi dernier. Elaboré après plusieurs mois d’enquête et d’auditions, ce rapport, qui s’intéresse à l’inflation des agences administratives et des organismes au sein de l’Etat (on en compterait plus de 1 100 selon le Sénat), consacre une partie de ses développements aux ARS.
Supprimer les ARS pour rendre l’action administrative plus lisible
A en croire les sénateurs, les ARS n’auraient que des défauts. Ils pointent ainsi du doigt « la lenteur bureaucratique et l’inefficacité des procédures », « l’éloignement des réalités locales et le déficit de concertation » et « le poids financier ». Surtout, les ARS participent à une certaine cacophonie et à un manque de lisibilité dans la décision publique, puisque le partage de compétence avec les préfets de région et de départements, également responsables de la politique sanitaire au niveau territorial, est parfois confusant. Le Sénat se fait ainsi l’écho des doléances des élus locaux, qui regrettent leur relation souvent difficile avec les ARS.
« La formule de l’agence a pu être nécessaire au moment de leur création en 2010, pour permettre la mise en commun de personnels et de ressources d’origines diverses (…) mais cette réforme, a présenté l’inconvénient de constituer des acteurs perçus comme manquant de légitimité, car trop éloignés du niveau départemental indispensable pour la proximité opérationnelle » résume le rapport. Le Sénat préconise donc une solution radicale : supprimer les ARS et transférer leurs missions aux préfets de région et de département.
Confier les missions des ARS aux services déconcentrés de l’Etat aurait plusieurs avantages selon les signataires du rapport. En premier lieu et ce n’est pas négligeable en ces temps de déficit public record, diverses économies seraient attendues de la suppression des ARS. Qui dit suppression d’un échelon dit en effet réduction des postes et meilleure allocation des ressources vers les soins. Le Sénat estime que le financement actuel des ARS, partagé entre l’Etat et l’Assurance Maladie, pourrait très bien être transféré dans un fonds dans lequel les préfets pourraient piocher pour financer leur politique sanitaire.
Quand le Sénat s’inspire du programme du RN
Supprimer les ARS aurait surtout l’avantage de rendre plus lisible la politique sanitaire dans les territoires. Les élus locaux n’auraient désormais plus qu’un seul interlocuteur, le préfet, pour gérer les questions bureaucratiques. « On créé un guichet unique de l’Etat pour les élus : par exemple, un maire confronté à la fermeture d’un service d’urgence ou à la désertification médicale n’aurait plus à interpeller une agence régionale relativement autonome, mais pourrait saisir directement le préfet de département, ce qui faciliterait la remontée des problèmes et la co-construction de solutions » illustre le rapport. Une telle réforme serait également bénéfique pour les professionnels de santé « qui reprochent souvent aux ARS leur trop grande centralisation et un manque de connaissance fine du terrain » rapportent les sénateurs.
Il n’est évidemment pas certain que cette recommandation du Sénat soit in fine appliquée. Mais si elle entrait en vigueur, cela constituerait assurément un changement important dans la gouvernance de la santé en France.
Ce n’est évidemment pas la première fois que les ARS font l’objet de vives critiques. Après avoir soutenu leur création en 2009, la Fédération hospitalière de France (FHF) a régulièrement pointé du doigt la rigidité des agences, qui privilégierait toujours les questions de rentabilité sur les impératifs de santé. A noter que la suppression des ARS figurait dans le programme présidentiel de Marine Le Pen en 2022 et que ce rapport du Sénat constitue ainsi une petite victoire idéologique pour le Rassemblement National (RN).
La santé est un état précaire qui ne laisse augurer rien de bon.
https://www.facebook.com/SOFIA-soci%C3% ... _todo_tour
https://mobile.twitter.com/SOFIA_iade
https://www.facebook.com/SOFIA-soci%C3% ... _todo_tour
https://mobile.twitter.com/SOFIA_iade
-
Arnaud BASSEZ
- Administrateur - Site Admin
- Messages : 2623
- Enregistré le : sam. nov. 04, 2006 4:43 pm
- Localisation : Paris
- Contact :
Re: Articles sur la santé
Dépistage des apnées du sommeil : simple comme un coup de fil
Frédéric Haroche | 18 Juillet 2025
jim.fr
Diagnostiquer l’apnée du sommeil à l’aide d’un simple smartphone posé sur le thorax : ce qui aurait relevé hier de la science-fiction devient aujourd’hui une réalité avec une étude réalisée au CHU de Caen. Conduite en partenariat avec la start-up française APNEAL, elle vise en premier lieu à mieux dépister ce trouble respiratoire chez les patients atteints de cancers des voies aérodigestives supérieures (VADS). L’application fonctionne sur n’importe quel smartphone en mode avion et analyse les sons, mouvements et battements cardiaques nocturnes. L’algorithme revendique une corrélation de 90 % avec les examens de référence, comme la polysomnographie.
L’apnée du sommeil, on le sait peut avoir des conséquences importantes : somnolence, troubles cognitifs, maladies cardiovasculaires en particulier chez les patients atteints de cancers VADS : « la maladie et ses traitements modifient les voies respiratoires et peuvent favoriser l’apnée sans que celle-ci ne soit détectée. L’approche d’APNEAL, non invasive, va nous permettre de mieux repérer ces troubles, plus tôt, et d’ajuster nos prises en charge », explique le Dr Emmanuel Micault, ORL au CHU de Caen. Le protocole est conçu pour s’intégrer naturellement au suivi clinique des patients : deux nuits d’enregistrement avec l’application APNEAL, une avant et une six mois après le traitement du cancer, accompagnées d’une consultation spécialisée. En cas de résultats douteux, une polygraphie respiratoire est prévue.
Cette innovation s’inscrit dans un programme de validation ambitieux. Une étude incluant 1000 patients, menée dans 20 centres en Europe, doit permettre à APNEAL d’obtenir le marquage CE IIa d’ici fin 2025. « Notre objectif est que l’examen du sommeil devienne aussi simple qu’une mesure de la tension artérielle », affirme Séverin Benizri, patron d’APNEAL. En effet si cet outil fait ses preuves, ce dispositif pourrait transformer la détection de l’apnée du sommeil, bien au-delà du champ de l’oncologie ORL.
______________
Quels humoristes pourraient vous aider à perdre du poids ?
Quentin Haroche | 18 Juillet 2025
jim.fr
Dans une très sérieuse étude, des chercheurs américains estiment que c’est dans un sketch des Monty Pythons que réside la clé pour lutter contre l’obésité et être en meilleure santé.
Les bienfaits du sport pour la santé ne sont plus à démontrer. Toutes les études confirment qu’une activité physique régulière permet non seulement d’éviter le surpoids ou l’obésité, mais améliore également la santé cardiovasculaire, la santé mentale et réduit le risque de nombreux cancers. Mais bien que cette donnée soit connue de tous, un grand nombre de personnes n’ont pas le temps ou l’envie d’exercer une activité physique intense et la marche reste la seule activité physique de nombreuses personnes.
Dans une étude publiée le 22 mai dernier dans le Journal of Applied Physiology, des chercheurs américains de l’université d’Arizona se sont donc intéressés aux moyens d’améliorer l’efficacité de la marche, c’est-à-dire de faire en sorte que la marche puisse bruler le maximum de calories en un maximum de temps et augmenter la VO2 max, soit la consommation maximale d’oxygène (qui est considérée comme un bon indicateur d’une bonne santé cardio-vasculaire).
Un sketch absurde qui obsède les scientifiques
Pour les chercheurs, le problème tire son origine dans l’évolution : les humains ont adopté une façon de marcher qui minimise l’effort, ce que les chercheurs appellent le TEMPA (Theory of Effort Minimization in Physical Activity, « théorie de la minimisation de l’effort dans l’activité physique »), contrairement aux autres grands singes (ce qui expliquerait que l’obésité soit quasiment inexistante chez les chimpanzés). L’objectif est donc de trouver une façon de marcher qui à l’inverse maximise l’effort, soit passer du TEMPA ou PEMPA (Practice of Effort Maximization in Physical Activity, « pratique de la maximisation de l’effort dans l’activité physique »).
Les chercheurs excluent immédiatement la possibilité de marcher à quatre pattes comme nos cousins chimpanzés, en raison de « l’indignité sociale » que cela génèrerait, tout comme la possibilité de marcher à l’envers, technique jugée trop dangereuse. Non, pour les chercheurs, la solution réside dans un sketch des Monty Pythons, les célèbres humoristes anglais, datant de 1970, intitulé le « Ministère des marches stupides ». Dans ce sketch satire de la bureaucratie, les comédiens, connus pour leur humour absurde, imaginaient un monde où le gouvernement ferait la promotion de démarches ridicules. L’acteur John Cleese y incarne un bureaucrate qui, le plus sérieusement du monde, se déplace de manière particulièrement grotesque.
En s’appuyant sur une étude publiée dans le British Medical Journal (BMJ) en 2022 (car oui, ce n’est pas la première fois que des scientifiques s’intéressent à ce sketch des Monty Pythons), les chercheurs affirment que cette manière de se déplacer est particulièrement énergivore et donc bénéfique pour la santé.
John Cleese bienfaiteur de l’humanité ?
Selon l’étude de 2022, qui avait été réalisée chez 13 adultes, se déplacer en imitant la démarche de John Cleese permet de multiplier par 2,5 la VO2 max. La quantité d’énergie dépensée est augmentée de 8 kcal par minute par rapport à une marche normale. Pour une personne effectuant environ 5 000 pas par jour, il suffirait donc de marcher environ 25-30 % du temps de manière ridicule pour dépenser 100 kcal de plus par jour, une quantité considérée comme suffisante chez la plupart des individus pour prévenir le surpoids. Les chercheurs vont même plus loin : si la démarche stupide avait été adoptée dès la diffusion du sketch en 1970, le monde ne serait sans doute pas confronté à l’épidémie d’obésité à laquelle il fait face.
Selon les chercheurs américains, l’adoption par une partie de la population de la marche stupide comme moyen de se maintenir en bonne santé cardiovasculaire aurait des conséquences bénéfiques pour les marcheurs mais aussi pour les non-marcheurs. En effet, comme ils le soulignent, « la marche stupide va probablement susciter le rire chez les observateurs, ce qui leur apportera des bénéfices pour la santé, puisqu’il est établi que le rire a des effets bénéfiques sur la pression artérielle, les fonctions vasculaires et la prévention du diabète ». « Mis à part l’arrêt du tabac, quelle autre mesure a des effets bénéfiques pour les usagers et les non-usagers ? » interrogent le plus sérieusement du monde les scientifiques.
« En 1970, John Cleese et le ministère des marches stupides ont sans le vouloir découvert un moyen efficace d’améliorer la santé cardiorespiratoire et donc l’espérance de vie » concluent les auteurs de l’étude. Ils mettent en revanche en garde contre l’adoption de la marche stupide par les personnes âgées, en raison de risque de chute et recommandent pour eux une marche stupide allégée. Enfin, les auteurs ne recommandent pas la mise en place de la nage stupide ou du cyclisme stupide « qui pourraient représenter un danger mortel pour le pratiquant ».
________________
Plus fort que les devoirs de vacances pour stimuler vos enfants nuls en maths !
Frédéric Haroche | 18 Juillet 2025
jim.fr
Vous en avez assez que Gabriel, Capucine ou Abel vous ramènent des 5 en math ? Vous souhaiteriez que votre progéniture connaisse la félicité scolaire et soit considérée par leur prof de mathématiques au bord du burn-out comme une future médaille Fields ? Chez JIM, nous avons la solution !
Des petits génies de la médecine (des mathématiques aussi probablement) ont testé la stimulation cérébrale pour augmenter les capacités mathématiques. Leurs résultats ont été publiés dans PLOS Biology (un autre rêve que vous formulez en secret pour vos têtes brunes, blondes ou rousses).
La machine qui n’aidait que les cancres
Pendant cinq jours, 72 étudiants d’une vingtaine d’années ont bénéficié de séances de 30 minutes par jour de stimulation transcrânienne par bruit aléatoire (tRNS), une forme de neurostimulation non invasive et indolore, appliquée soit sur le cortex préfrontal dorsolatéral (dlPFC), soit sur le cortex pariétal postérieur (PPC), deux zones impliquées dans les fonctions exécutives et la mémoire de travail.
Résultat : les étudiants les moins doués au départ ont vu leurs performances en calcul s’améliorer de 25 à 29 %. En revanche, les meilleurs d’entre eux n’ont pas bénéficié d’un effet similaire. Ce constat souligne une efficacité ciblée du tRNS, avec un bénéfice incontestable pour les collectionneurs de bonnets d’ânes.
L’étude ne s’est pas limitée aux performances scolaires. Grâce à des techniques de neuroimagerie fonctionnelle, les chercheurs ont identifié un mécanisme spécifique : les participants présentant une connectivité de base faible entre les régions frontales et pariétales, souvent associée à un apprentissage plus difficile, sont ceux qui ont le plus progressé grâce à la stimulation du dlPFC. À l’inverse, lorsque cette connectivité était déjà élevée, les effets étaient moindres, voire inverses.
« Les gens ont des cerveaux différents, et leurs cerveaux contrôlent une grande partie de leur vie » professe, dans un éclair de génie, Roi Cohen Kadosh, un des auteurs, auprès de l’AFP. « Nous pensons tout le temps à l’environnement. Nous nous demandons souvent si nous allons à la bonne école, si nous avons le bon professeur. Mais c’est aussi notre biologie. Certaines personnes ont des difficultés et si nous pouvons aider leur cerveau à atteindre son plein potentiel, alors nous leur ouvrirons de nombreuses portes qui leur seraient autrement fermées. »
Réduire les inégalités… ou pas
Au-delà de l’impact scientifique, cette étude porte un message sociétal fort. La neurostimulation pourrait devenir un levier pour réduire les inégalités éducatives et favoriser un accès plus équitable aux études supérieures.
Les chercheurs envisagent déjà des essais étendus à d’autres domaines, comme l’apprentissage des langues, et à des populations plus larges. Mais le Dr Cohen Kadosh prévient : « Il faudra pour ce faire que ces dispositifs soient accessibles à tous, sous peine de ne faire que renforcer les inégalités socio-économiques. »
Une mise en garde d’autant plus importante que, selon l’OCDE, environ un quart des adultes dans les pays développés (dont la France) ont un niveau de mathématiques équivalent à celui attendu d’un enfant de 6 ou 7 ans. Et dans ce classement, la France affiche même les plus faibles résultats en Europe ! Cocorico !
Frédéric Haroche | 18 Juillet 2025
jim.fr
Diagnostiquer l’apnée du sommeil à l’aide d’un simple smartphone posé sur le thorax : ce qui aurait relevé hier de la science-fiction devient aujourd’hui une réalité avec une étude réalisée au CHU de Caen. Conduite en partenariat avec la start-up française APNEAL, elle vise en premier lieu à mieux dépister ce trouble respiratoire chez les patients atteints de cancers des voies aérodigestives supérieures (VADS). L’application fonctionne sur n’importe quel smartphone en mode avion et analyse les sons, mouvements et battements cardiaques nocturnes. L’algorithme revendique une corrélation de 90 % avec les examens de référence, comme la polysomnographie.
L’apnée du sommeil, on le sait peut avoir des conséquences importantes : somnolence, troubles cognitifs, maladies cardiovasculaires en particulier chez les patients atteints de cancers VADS : « la maladie et ses traitements modifient les voies respiratoires et peuvent favoriser l’apnée sans que celle-ci ne soit détectée. L’approche d’APNEAL, non invasive, va nous permettre de mieux repérer ces troubles, plus tôt, et d’ajuster nos prises en charge », explique le Dr Emmanuel Micault, ORL au CHU de Caen. Le protocole est conçu pour s’intégrer naturellement au suivi clinique des patients : deux nuits d’enregistrement avec l’application APNEAL, une avant et une six mois après le traitement du cancer, accompagnées d’une consultation spécialisée. En cas de résultats douteux, une polygraphie respiratoire est prévue.
Cette innovation s’inscrit dans un programme de validation ambitieux. Une étude incluant 1000 patients, menée dans 20 centres en Europe, doit permettre à APNEAL d’obtenir le marquage CE IIa d’ici fin 2025. « Notre objectif est que l’examen du sommeil devienne aussi simple qu’une mesure de la tension artérielle », affirme Séverin Benizri, patron d’APNEAL. En effet si cet outil fait ses preuves, ce dispositif pourrait transformer la détection de l’apnée du sommeil, bien au-delà du champ de l’oncologie ORL.
______________
Quels humoristes pourraient vous aider à perdre du poids ?
Quentin Haroche | 18 Juillet 2025
jim.fr
Dans une très sérieuse étude, des chercheurs américains estiment que c’est dans un sketch des Monty Pythons que réside la clé pour lutter contre l’obésité et être en meilleure santé.
Les bienfaits du sport pour la santé ne sont plus à démontrer. Toutes les études confirment qu’une activité physique régulière permet non seulement d’éviter le surpoids ou l’obésité, mais améliore également la santé cardiovasculaire, la santé mentale et réduit le risque de nombreux cancers. Mais bien que cette donnée soit connue de tous, un grand nombre de personnes n’ont pas le temps ou l’envie d’exercer une activité physique intense et la marche reste la seule activité physique de nombreuses personnes.
Dans une étude publiée le 22 mai dernier dans le Journal of Applied Physiology, des chercheurs américains de l’université d’Arizona se sont donc intéressés aux moyens d’améliorer l’efficacité de la marche, c’est-à-dire de faire en sorte que la marche puisse bruler le maximum de calories en un maximum de temps et augmenter la VO2 max, soit la consommation maximale d’oxygène (qui est considérée comme un bon indicateur d’une bonne santé cardio-vasculaire).
Un sketch absurde qui obsède les scientifiques
Pour les chercheurs, le problème tire son origine dans l’évolution : les humains ont adopté une façon de marcher qui minimise l’effort, ce que les chercheurs appellent le TEMPA (Theory of Effort Minimization in Physical Activity, « théorie de la minimisation de l’effort dans l’activité physique »), contrairement aux autres grands singes (ce qui expliquerait que l’obésité soit quasiment inexistante chez les chimpanzés). L’objectif est donc de trouver une façon de marcher qui à l’inverse maximise l’effort, soit passer du TEMPA ou PEMPA (Practice of Effort Maximization in Physical Activity, « pratique de la maximisation de l’effort dans l’activité physique »).
Les chercheurs excluent immédiatement la possibilité de marcher à quatre pattes comme nos cousins chimpanzés, en raison de « l’indignité sociale » que cela génèrerait, tout comme la possibilité de marcher à l’envers, technique jugée trop dangereuse. Non, pour les chercheurs, la solution réside dans un sketch des Monty Pythons, les célèbres humoristes anglais, datant de 1970, intitulé le « Ministère des marches stupides ». Dans ce sketch satire de la bureaucratie, les comédiens, connus pour leur humour absurde, imaginaient un monde où le gouvernement ferait la promotion de démarches ridicules. L’acteur John Cleese y incarne un bureaucrate qui, le plus sérieusement du monde, se déplace de manière particulièrement grotesque.
En s’appuyant sur une étude publiée dans le British Medical Journal (BMJ) en 2022 (car oui, ce n’est pas la première fois que des scientifiques s’intéressent à ce sketch des Monty Pythons), les chercheurs affirment que cette manière de se déplacer est particulièrement énergivore et donc bénéfique pour la santé.
John Cleese bienfaiteur de l’humanité ?
Selon l’étude de 2022, qui avait été réalisée chez 13 adultes, se déplacer en imitant la démarche de John Cleese permet de multiplier par 2,5 la VO2 max. La quantité d’énergie dépensée est augmentée de 8 kcal par minute par rapport à une marche normale. Pour une personne effectuant environ 5 000 pas par jour, il suffirait donc de marcher environ 25-30 % du temps de manière ridicule pour dépenser 100 kcal de plus par jour, une quantité considérée comme suffisante chez la plupart des individus pour prévenir le surpoids. Les chercheurs vont même plus loin : si la démarche stupide avait été adoptée dès la diffusion du sketch en 1970, le monde ne serait sans doute pas confronté à l’épidémie d’obésité à laquelle il fait face.
Selon les chercheurs américains, l’adoption par une partie de la population de la marche stupide comme moyen de se maintenir en bonne santé cardiovasculaire aurait des conséquences bénéfiques pour les marcheurs mais aussi pour les non-marcheurs. En effet, comme ils le soulignent, « la marche stupide va probablement susciter le rire chez les observateurs, ce qui leur apportera des bénéfices pour la santé, puisqu’il est établi que le rire a des effets bénéfiques sur la pression artérielle, les fonctions vasculaires et la prévention du diabète ». « Mis à part l’arrêt du tabac, quelle autre mesure a des effets bénéfiques pour les usagers et les non-usagers ? » interrogent le plus sérieusement du monde les scientifiques.
« En 1970, John Cleese et le ministère des marches stupides ont sans le vouloir découvert un moyen efficace d’améliorer la santé cardiorespiratoire et donc l’espérance de vie » concluent les auteurs de l’étude. Ils mettent en revanche en garde contre l’adoption de la marche stupide par les personnes âgées, en raison de risque de chute et recommandent pour eux une marche stupide allégée. Enfin, les auteurs ne recommandent pas la mise en place de la nage stupide ou du cyclisme stupide « qui pourraient représenter un danger mortel pour le pratiquant ».
________________
Plus fort que les devoirs de vacances pour stimuler vos enfants nuls en maths !
Frédéric Haroche | 18 Juillet 2025
jim.fr
Vous en avez assez que Gabriel, Capucine ou Abel vous ramènent des 5 en math ? Vous souhaiteriez que votre progéniture connaisse la félicité scolaire et soit considérée par leur prof de mathématiques au bord du burn-out comme une future médaille Fields ? Chez JIM, nous avons la solution !
Des petits génies de la médecine (des mathématiques aussi probablement) ont testé la stimulation cérébrale pour augmenter les capacités mathématiques. Leurs résultats ont été publiés dans PLOS Biology (un autre rêve que vous formulez en secret pour vos têtes brunes, blondes ou rousses).
La machine qui n’aidait que les cancres
Pendant cinq jours, 72 étudiants d’une vingtaine d’années ont bénéficié de séances de 30 minutes par jour de stimulation transcrânienne par bruit aléatoire (tRNS), une forme de neurostimulation non invasive et indolore, appliquée soit sur le cortex préfrontal dorsolatéral (dlPFC), soit sur le cortex pariétal postérieur (PPC), deux zones impliquées dans les fonctions exécutives et la mémoire de travail.
Résultat : les étudiants les moins doués au départ ont vu leurs performances en calcul s’améliorer de 25 à 29 %. En revanche, les meilleurs d’entre eux n’ont pas bénéficié d’un effet similaire. Ce constat souligne une efficacité ciblée du tRNS, avec un bénéfice incontestable pour les collectionneurs de bonnets d’ânes.
L’étude ne s’est pas limitée aux performances scolaires. Grâce à des techniques de neuroimagerie fonctionnelle, les chercheurs ont identifié un mécanisme spécifique : les participants présentant une connectivité de base faible entre les régions frontales et pariétales, souvent associée à un apprentissage plus difficile, sont ceux qui ont le plus progressé grâce à la stimulation du dlPFC. À l’inverse, lorsque cette connectivité était déjà élevée, les effets étaient moindres, voire inverses.
« Les gens ont des cerveaux différents, et leurs cerveaux contrôlent une grande partie de leur vie » professe, dans un éclair de génie, Roi Cohen Kadosh, un des auteurs, auprès de l’AFP. « Nous pensons tout le temps à l’environnement. Nous nous demandons souvent si nous allons à la bonne école, si nous avons le bon professeur. Mais c’est aussi notre biologie. Certaines personnes ont des difficultés et si nous pouvons aider leur cerveau à atteindre son plein potentiel, alors nous leur ouvrirons de nombreuses portes qui leur seraient autrement fermées. »
Réduire les inégalités… ou pas
Au-delà de l’impact scientifique, cette étude porte un message sociétal fort. La neurostimulation pourrait devenir un levier pour réduire les inégalités éducatives et favoriser un accès plus équitable aux études supérieures.
Les chercheurs envisagent déjà des essais étendus à d’autres domaines, comme l’apprentissage des langues, et à des populations plus larges. Mais le Dr Cohen Kadosh prévient : « Il faudra pour ce faire que ces dispositifs soient accessibles à tous, sous peine de ne faire que renforcer les inégalités socio-économiques. »
Une mise en garde d’autant plus importante que, selon l’OCDE, environ un quart des adultes dans les pays développés (dont la France) ont un niveau de mathématiques équivalent à celui attendu d’un enfant de 6 ou 7 ans. Et dans ce classement, la France affiche même les plus faibles résultats en Europe ! Cocorico !
La santé est un état précaire qui ne laisse augurer rien de bon.
https://www.facebook.com/SOFIA-soci%C3% ... _todo_tour
https://mobile.twitter.com/SOFIA_iade
https://www.facebook.com/SOFIA-soci%C3% ... _todo_tour
https://mobile.twitter.com/SOFIA_iade
-
Arnaud BASSEZ
- Administrateur - Site Admin
- Messages : 2623
- Enregistré le : sam. nov. 04, 2006 4:43 pm
- Localisation : Paris
- Contact :
Re: Articles sur la santé
Infirmier référent : l’Ordre des médecins obtient l’annulation du décret
Quentin Haroche | 25 Juillet 2025
jim.fr
Saisi par le conseil de l’Ordre des médecins, le Conseil d’Etat a en partie annulé le décret créant le statut d’infirmier référent, au grand dam des syndicats d’infirmiers.
Le système de santé français est marqué depuis plusieurs années par un mouvement de délégation de compétences des médecins vers les professions paramédicales, qui s’est notamment illustré récemment par l’adoption le 27 juin d’une loi réformant et étendant les compétences des infirmières. Cette évolution est cependant vivement combattue par un grand nombre de représentants des médecins, très attachés à leur pré carré. Dans cette lutte, que certains estiment corporatistes, les médecins viennent d’obtenir une victoire importante : par un arrêt rendu ce mardi, le Conseil d’Etat, saisi par le conseil national de l’Ordre des médecins (CNOM), a annulé le décret créant le statut d’infirmier référent.
Revendication de longue date des syndicats d’infirmiers, l’infirmier référent est une sorte d’équivalent, pour les soins infirmiers, du médecin traitant. Ce nouveau statut a été créé par la loi dite Valletoux du 27 décembre 2023, qui prévoit, dans son article 15, que tout patient de plus de 16 ans souffrant d’une affection de longue durée (ALD) peut désigner auprès de sa CPAM un infirmier référent.
Le décret annulé pour un vice de procédure
Ce nouveau statut et la procédure de désignation de l’infirmier référent ont ensuite été explicités par un décret pris le 27 juin 2024, l’un des derniers actes de l’ancien ministre de la Santé Frédéric Valletoux avant les élections législatives qui allaient lui couter sa place au gouvernement. Ce décret précise que « l'infirmier référent assure la coordination des soins de l'assuré en lien, le cas échéant, avec le médecin traitant, le pharmacien correspondant et la sage-femme référente ». Une disposition qui a suscité l’ire de la plupart des syndicats de praticiens, qui estime que c’est au médecin traitant d’être le chef d’orchestre de la prise en charge du patient.
Un an après la prise de ce décret (qui n’est en pratique toujours pas appliqué sur le terrain), le CNOM a donc obtenu son annulation par le Conseil d’Etat, pour un vice de procédure. Le juge administratif a en effet relevé que ce décret entrait dans le champ de la coopération entre professionnels de santé. Or, la loi exige que tout acte réglementaire entrant dans ce domaine doit être précédé d’une consultation préalable par le gouvernement du Haut conseil des professions paramédicales. Cette instance n’ayant pas été, en l’espèce, consultée, le Conseil d’Etat n’a pu que constater que la procédure d’édiction de ce décret était irrégulière et l’a donc annulé.
Les syndicats d’infirmiers furieux, le CNOM droit dans ses bottes
La décision du Conseil d’Etat mais surtout l’activisme judiciaire du CNOM ont été vivement critiqués par l’ensemble des organisations représentants les infirmiers. La Fédération Nationale des Infirmières (FNI) dénonce ainsi« l’archaïsme du CNOM » et « une manœuvre orchestrée par le Cnom pour torpiller toute avancée vers une réorganisation des soins plus moderne, plus horizontale et centrée sur les besoins des patients ». « Le Cnom s’acharne à défendre un modèle hiérarchique dépassé, où seul le médecin aurait le monopole de la coordination, au mépris de la réalité du terrain et de l’évolution des compétences » poursuit le syndicat, qui estime que le gouvernement est « complice » puisqu’il a « laissé cette faille juridique se produire ».
Même son de cloche du côté du Syndicat des infirmières et infirmiers libéraux (SNIIL) qui condamne« ces postures conservatrices, paternalistes, contraires à l’esprit de la loi qui a reconnu la place de l’infirmier référent dans le parcours de soins » et qui demande au gouvernement de prendre au plus vite « un nouveau décret conforme » c’est-à-dire précédé d’une consultation du Haut conseil des professions paramédicales.
Malgré ces critiques, l’Ordre des médecins persiste et signe : selon lui, il n’est pas bon pour le système de santé et les patients de donner un plus grand rôle de coordination aux infirmières. « Si chacun joue sa partition, s’il n’y a pas de chef d’orchestre, c’est la pertinence et la qualité des soins qui en pâtit, notamment pour les patients qui ont des pathologies chroniques » commente ainsi le Dr Jean-Marcel Mourgues, vice-président de l’Ordre des médecins. Il assume ainsi une sorte de guérilla judiciaire contre toute mesure étendant les compétences des infirmières : le CNOM a ainsi déjà entamé un recours contre l’arrêté du 25 avril 2025 élargissant le droit à la prescription des infirmiers en pratique avancée (IPA).
La guerre entre les médecins et les infirmières n’est malheureusement pas prête de se terminer.
Alors, certes ça touche les infirmiers libéraux, mais la caste médicale (car c'est une lutte des classes, il faut le reconnaître) est toujours contre toute évolution de la profession infirmière dans son ensemble. On se souvient des IAO (infirmière d'accueil et d'orientation) devenues IOA infirmière d'organisation et d'accueil) parce que l'orientation relevait aux yeux des sommités du stétho, d'une prébende médicale. Le milieu médical a sabré des évolutions de carrière, mais s'est bien gardé de gueuler quand suite à des manifestations infirmières de 1999, les médecins ont obtenu des augmentations de salaires et des créations de poste de médecine de travail (!!) quand les IDE réclamaient des moyens financiers et des salaires à la hausse pour elles !
Inutile de revenir sur la guerre ouverte entre mar et IADE. Vous lirez l'article histoire des IADE sur ce site pour mieux comprendre. Pour autant, il y a encore des IADE qui participent au comité IADE de la sfar de manière totalement incompréhensible, certainement coincés par un syndrome de Stockholm permanent. Quand on ne comprend rien, on ne comprendra jamais rien. Cette servilité à la caste médicale qui nous méprise (l'exemple de l'annulation de ce décret en est la preuve), joue totalement en notre défaveur. Il serait peut-être grand temps, que les collègues qui se pensent reconnus, s'aperçoivent de l'instrumentalisation à leur égard.
Dois-je rappeler lors de certains congrès que les IADE étaient exclus de certaines conférences réservées aux seuls médecins (car la connaissance mène à l'émancipation ?). Dois-je redire que la présidente du snphar-e lors de la 4e réunion de l'igas, était vent debout contre la pratique avancée, disant au dr Delaunay en aparté, (j'étais assis juste à côté d'eux et je l'ai parfaitement entendu, refusant toutefois de relever ce trait de mépris caractéristique de son auteur) que la définition était une "auto-définition", sous-entendant que nous étions trop stupides pour réfléchir par nous-mêmes, sans recevoir l'onction médicale, qui seule sait tout sur tout (même lors d'une recommandation sur les calots en tissu en se nommant "experts" Heureusement que le ridicule ne tue pas, nous aurions déploré des morts sur ce coup-ci.). On pourrait encore évoquer la tentative pitoyable du snphar-e avec sa vidéo avortée sur les procès judiciaires des IADE, oubliant bien vite les déboires de plusieurs anesthésistes tueurs en série, ivre morte au bloc, s'engueulant avec le chirurgien dans une démarche peu déontologique, manipulateur de tuyaux de proto entraînant le décès d'une patiente... que nous aurions pu mettre également, si ce syndicat ne s'était avisé de sa pauvre entreprise. Rappelons également l'appel à la grève contre la profession des IADE, collaborateurs patentés du quotidien, accessoirement percepteurs et collecteurs de K d'anesthésie en structures privées en lieu et place des seigneurs de la seringue, trop occupés à ne pas être en salle, une fois les 2 ou 3 seringues poussées pour faire croire à ses clients, qu'ils ou elles vont être pris en charge par le praticien ayant passé "un contrat de confiance" avec son cli...patient, oubliant de citer la présence d'IADE en lieu et place.
Bref, je pourrais continuer à l'envi. Je l'ai déjà fait et j'ai une sensation nauséeuse de répétition. Un mar dirige le comité IADE de la sfar. Un mar dirige la rédaction du magazine oxymag. Un mar doit être présent lors de toute publication IADE dans un congrès. Il serait temps de s'émanciper de tout ceci. Mais quand la SOFIA évoque ça, les IADE sont trop frileux. "pas prêts, c'est trop audacieux, on n'est pas prêt, c'est trop tôt..." C'est sûr, devenir adulte suppose une certaine maturité.
Quentin Haroche | 25 Juillet 2025
jim.fr
Saisi par le conseil de l’Ordre des médecins, le Conseil d’Etat a en partie annulé le décret créant le statut d’infirmier référent, au grand dam des syndicats d’infirmiers.
Le système de santé français est marqué depuis plusieurs années par un mouvement de délégation de compétences des médecins vers les professions paramédicales, qui s’est notamment illustré récemment par l’adoption le 27 juin d’une loi réformant et étendant les compétences des infirmières. Cette évolution est cependant vivement combattue par un grand nombre de représentants des médecins, très attachés à leur pré carré. Dans cette lutte, que certains estiment corporatistes, les médecins viennent d’obtenir une victoire importante : par un arrêt rendu ce mardi, le Conseil d’Etat, saisi par le conseil national de l’Ordre des médecins (CNOM), a annulé le décret créant le statut d’infirmier référent.
Revendication de longue date des syndicats d’infirmiers, l’infirmier référent est une sorte d’équivalent, pour les soins infirmiers, du médecin traitant. Ce nouveau statut a été créé par la loi dite Valletoux du 27 décembre 2023, qui prévoit, dans son article 15, que tout patient de plus de 16 ans souffrant d’une affection de longue durée (ALD) peut désigner auprès de sa CPAM un infirmier référent.
Le décret annulé pour un vice de procédure
Ce nouveau statut et la procédure de désignation de l’infirmier référent ont ensuite été explicités par un décret pris le 27 juin 2024, l’un des derniers actes de l’ancien ministre de la Santé Frédéric Valletoux avant les élections législatives qui allaient lui couter sa place au gouvernement. Ce décret précise que « l'infirmier référent assure la coordination des soins de l'assuré en lien, le cas échéant, avec le médecin traitant, le pharmacien correspondant et la sage-femme référente ». Une disposition qui a suscité l’ire de la plupart des syndicats de praticiens, qui estime que c’est au médecin traitant d’être le chef d’orchestre de la prise en charge du patient.
Un an après la prise de ce décret (qui n’est en pratique toujours pas appliqué sur le terrain), le CNOM a donc obtenu son annulation par le Conseil d’Etat, pour un vice de procédure. Le juge administratif a en effet relevé que ce décret entrait dans le champ de la coopération entre professionnels de santé. Or, la loi exige que tout acte réglementaire entrant dans ce domaine doit être précédé d’une consultation préalable par le gouvernement du Haut conseil des professions paramédicales. Cette instance n’ayant pas été, en l’espèce, consultée, le Conseil d’Etat n’a pu que constater que la procédure d’édiction de ce décret était irrégulière et l’a donc annulé.
Les syndicats d’infirmiers furieux, le CNOM droit dans ses bottes
La décision du Conseil d’Etat mais surtout l’activisme judiciaire du CNOM ont été vivement critiqués par l’ensemble des organisations représentants les infirmiers. La Fédération Nationale des Infirmières (FNI) dénonce ainsi« l’archaïsme du CNOM » et « une manœuvre orchestrée par le Cnom pour torpiller toute avancée vers une réorganisation des soins plus moderne, plus horizontale et centrée sur les besoins des patients ». « Le Cnom s’acharne à défendre un modèle hiérarchique dépassé, où seul le médecin aurait le monopole de la coordination, au mépris de la réalité du terrain et de l’évolution des compétences » poursuit le syndicat, qui estime que le gouvernement est « complice » puisqu’il a « laissé cette faille juridique se produire ».
Même son de cloche du côté du Syndicat des infirmières et infirmiers libéraux (SNIIL) qui condamne« ces postures conservatrices, paternalistes, contraires à l’esprit de la loi qui a reconnu la place de l’infirmier référent dans le parcours de soins » et qui demande au gouvernement de prendre au plus vite « un nouveau décret conforme » c’est-à-dire précédé d’une consultation du Haut conseil des professions paramédicales.
Malgré ces critiques, l’Ordre des médecins persiste et signe : selon lui, il n’est pas bon pour le système de santé et les patients de donner un plus grand rôle de coordination aux infirmières. « Si chacun joue sa partition, s’il n’y a pas de chef d’orchestre, c’est la pertinence et la qualité des soins qui en pâtit, notamment pour les patients qui ont des pathologies chroniques » commente ainsi le Dr Jean-Marcel Mourgues, vice-président de l’Ordre des médecins. Il assume ainsi une sorte de guérilla judiciaire contre toute mesure étendant les compétences des infirmières : le CNOM a ainsi déjà entamé un recours contre l’arrêté du 25 avril 2025 élargissant le droit à la prescription des infirmiers en pratique avancée (IPA).
La guerre entre les médecins et les infirmières n’est malheureusement pas prête de se terminer.
Alors, certes ça touche les infirmiers libéraux, mais la caste médicale (car c'est une lutte des classes, il faut le reconnaître) est toujours contre toute évolution de la profession infirmière dans son ensemble. On se souvient des IAO (infirmière d'accueil et d'orientation) devenues IOA infirmière d'organisation et d'accueil) parce que l'orientation relevait aux yeux des sommités du stétho, d'une prébende médicale. Le milieu médical a sabré des évolutions de carrière, mais s'est bien gardé de gueuler quand suite à des manifestations infirmières de 1999, les médecins ont obtenu des augmentations de salaires et des créations de poste de médecine de travail (!!) quand les IDE réclamaient des moyens financiers et des salaires à la hausse pour elles !
Inutile de revenir sur la guerre ouverte entre mar et IADE. Vous lirez l'article histoire des IADE sur ce site pour mieux comprendre. Pour autant, il y a encore des IADE qui participent au comité IADE de la sfar de manière totalement incompréhensible, certainement coincés par un syndrome de Stockholm permanent. Quand on ne comprend rien, on ne comprendra jamais rien. Cette servilité à la caste médicale qui nous méprise (l'exemple de l'annulation de ce décret en est la preuve), joue totalement en notre défaveur. Il serait peut-être grand temps, que les collègues qui se pensent reconnus, s'aperçoivent de l'instrumentalisation à leur égard.
Dois-je rappeler lors de certains congrès que les IADE étaient exclus de certaines conférences réservées aux seuls médecins (car la connaissance mène à l'émancipation ?). Dois-je redire que la présidente du snphar-e lors de la 4e réunion de l'igas, était vent debout contre la pratique avancée, disant au dr Delaunay en aparté, (j'étais assis juste à côté d'eux et je l'ai parfaitement entendu, refusant toutefois de relever ce trait de mépris caractéristique de son auteur) que la définition était une "auto-définition", sous-entendant que nous étions trop stupides pour réfléchir par nous-mêmes, sans recevoir l'onction médicale, qui seule sait tout sur tout (même lors d'une recommandation sur les calots en tissu en se nommant "experts" Heureusement que le ridicule ne tue pas, nous aurions déploré des morts sur ce coup-ci.). On pourrait encore évoquer la tentative pitoyable du snphar-e avec sa vidéo avortée sur les procès judiciaires des IADE, oubliant bien vite les déboires de plusieurs anesthésistes tueurs en série, ivre morte au bloc, s'engueulant avec le chirurgien dans une démarche peu déontologique, manipulateur de tuyaux de proto entraînant le décès d'une patiente... que nous aurions pu mettre également, si ce syndicat ne s'était avisé de sa pauvre entreprise. Rappelons également l'appel à la grève contre la profession des IADE, collaborateurs patentés du quotidien, accessoirement percepteurs et collecteurs de K d'anesthésie en structures privées en lieu et place des seigneurs de la seringue, trop occupés à ne pas être en salle, une fois les 2 ou 3 seringues poussées pour faire croire à ses clients, qu'ils ou elles vont être pris en charge par le praticien ayant passé "un contrat de confiance" avec son cli...patient, oubliant de citer la présence d'IADE en lieu et place.
Bref, je pourrais continuer à l'envi. Je l'ai déjà fait et j'ai une sensation nauséeuse de répétition. Un mar dirige le comité IADE de la sfar. Un mar dirige la rédaction du magazine oxymag. Un mar doit être présent lors de toute publication IADE dans un congrès. Il serait temps de s'émanciper de tout ceci. Mais quand la SOFIA évoque ça, les IADE sont trop frileux. "pas prêts, c'est trop audacieux, on n'est pas prêt, c'est trop tôt..." C'est sûr, devenir adulte suppose une certaine maturité.
La santé est un état précaire qui ne laisse augurer rien de bon.
https://www.facebook.com/SOFIA-soci%C3% ... _todo_tour
https://mobile.twitter.com/SOFIA_iade
https://www.facebook.com/SOFIA-soci%C3% ... _todo_tour
https://mobile.twitter.com/SOFIA_iade
-
Arnaud BASSEZ
- Administrateur - Site Admin
- Messages : 2623
- Enregistré le : sam. nov. 04, 2006 4:43 pm
- Localisation : Paris
- Contact :
Re: Articles sur la santé
Fallait-il tuer l’enfant Foucault ?
Quentin Haroche | 01 Août 2025
jim.fr
Il y a deux siècles, la naissance d’un enfant mutilé provoquait le premier grand débat sur la responsabilité médicale.
C’est une notion juridique évidemment nécessaire, mais qui fait frémir tous les médecins : celle de la responsabilité médicale. Craignant de se voit assigné en justice et sachant bien que les magistrats ont bien souvent tendance à privilégier les patients fragiles sur des médecins sûrs d’eux-mêmes, les praticiens tentent de s’en protéger via des assurances ou divers protocoles d’information du patient.
En septembre prochain, les juristes et les médecins « célèbreront », si l’on peut dire, la naissance de la responsabilité médicale en France. Car c’est en quelque sorte le 23 septembre 1825, au hameau de la Jambière près de Flers en Normandie, qu’est née la responsabilité médicale… à l’occasion d’un accouchement.
Ce jour-là, Marie-Anne Le Prince, épouse Foucault, âgée de 34 ans, doit donner naissance à son sixième enfant (il n’y avait pas encore à l’époque de crise démographique !). Elle est assistée dans son dur labeur (pas encore de péridurale non plus) par une sage-femme de 72 ans (pas encore de retraite à 62 ans), Catherine Duchesnay. Après quinze heures de travail, elle remarque que l’enfant ne se présente pas par la tête mais par l’épaule. Malgré son expérience (elle a réalisé ses premiers accouchements sous Louis XV !), elle préfère demander l’intervention d’un médecin.
L’obstétrique n’est plus ce qu’elle était
La désertification médicale n’a pas encore fait son œuvre : le Dr Frédéric Hélié, connu dans la région pour ses talents d’accoucheur, réside à seulement 3 kilomètres de là. Un rapide aller-retour à cheval lui permet de se trouver au chevet de la parturiente. Le bras de l’enfant commence à sortir, violacé : le Dr Hélié ne constate pas de pouls et conclut (un peu rapidement) à la mort de l’enfant. Que faire ? Pratiquer une césarienne, c’est quasiment à coup sûr tuer la mère. Laisser l’accouchement suivre son cours pourrait également entrainer le décès de Mme Foucault notamment par péritonite.
Le Dr Hélié décide alors d’extraire l’enfant « mort » manuellement. Gênée par la position du fœtus, il décide alors de réaliser ce qui parait impensable aujourd’hui une foetotomie : il coupe les deux bras de l’enfant, le droit au niveau de l’épaule, le gauche au niveau du coude. L’enfant est sorti. Dans l’humble chaumière, c’est la stupeur : le bébé est vivant. Le Dr Hélié panse rapidement l’enfant et reprend la route promptement : le petit Victor Foucault survivra à ses blessures.
Les parents de l’enfants demandent alors un dédommagement au Dr Hélié pour la mutilation de leur fils. Sûr de son fait, le médecin (connu dans la région pour son manque de compassion), se refuse à toute conciliation devant le juge de paix. Les parents saisissent donc le tribunal civil de Domfront. L’affaire connait un retentissement national, on en discute dans les gazettes nationales et même à la Chambre des pairs.
Les magistrats normands se trouvent quelque peu dépourvus face à cette affaire inédite de responsabilité médicale, ne pouvant s’appuyer sur quasiment aucune jurisprudence. Ils décident alors de demander l’avis de la toute jeune Académie de médecine, créé seulement quelques années auparavant en 1820. Les sages rendent un premier rapport en 1829, dans lequel ils concluent à la faute du Dr Hélié.
Quand l’Académie de Médecine niait le principe même de responsabilité médicale
Mais, « effrayés des conséquences que pouvait avoir une pareille décision », nous relate la Gazette des Tribunaux, l’Académie rend un nouveau rapport qui constitue ni plus ni moins qu’une négation totale du principe de responsabilité médicale : à moins qu’il n’ait délibérément agi « dans de perfides desseins », un médecin ne peut, selon l’Académie, jamais être tenu responsable de ses erreurs, car il agit nécessairement dans l’intérêt de son patient. Si une solution contraire était retenue préviennent les académiciens, le médecin « manquera d’être utile, pour éviter de se compromettre, fuira à l’aspect des cas difficiles, s’éloignera soigneusement des maladies graves ». Où l’on voit qu’il existait déjà des débats sur les conséquences d’une responsabilité médicale trop sévère sur l’esprit d’initiative du médecin.
Cependant, le tribunal de Domfront ne retiendra pas cette analyse. Promulgué à peine un quart de siècle auparavant, le Code Civil proclame que toute faute qui créé un dommage doit être réparé. Pas question de faire une exception pour les médecins. Dans un exposé des motifs démontrant néanmoins leur ignorance médicale, les magistrats expliquent que le Dr Hélié aurait dû « s’enduire la main de corps gras », « mettre la femme au bain » et « pratiquer la saignée » pour faciliter l’accouchement. « Le sieur Hélié avait le temps nécessaire pour suivre dans un accouchement, les prescriptions de ceux qui furent ses maîtres ; que ne l’ayant pas fait, mais au contraire ayant agi sans prudence et avec une précipitation incroyable, il est coupable d’une faute grave » écrit dans sa décision du 16 mars 1832 le tribunal, qui condamne le Dr Hélié à verser une rente au petit Victor Foucault. La responsabilité médicale pour faute est née.
Comble de l’ironie, le Dr Claude Sureau, obstétricien et membre de l’Académie de médecine, notera, près de deux siècles plus tard en 2003 dans son livre consacré à l’affaire (« Fallait-il tuer l’enfant Foucault ? »), que si le Dr Hélié avait pratiqué une embryotomie mortifère (en clair s’il avait découpé et tué l’enfant dans le ventre de sa mère) comme c’était recommandé à l’époque, il n’y aurait eu ni préjudice, ni affaire (et la face de la responsabilité médicale en aurait été changée).
Le Dr Hélié n’aura pas eu à payer sa rente bien longtemps : le petit Victor Foucault est mort seulement un mois après le jugement, à l’âge de six ans. « Prostré, ne répondant plus aux questions de ses amis qu'avec distraction et un rire convulsif et trop significatif » écrit à l’époque un de ses amis.
Le Dr Hélié ne fera plus jamais parler de lui.
____________________
Anti-GLP1 : une découverte qui a du chien
Frédéric Haroche | 01 Août 2025
jim.fr
Londres - Les anti-GLP1 sont sans conteste les stars pharmaceutiques du moment (et leurs développeurs les stars boursières). Dotés de multiples vertus, en particulier celle, ô combien médiatisée, de faire mincir, ces médicaments sont les fruits d’une longue histoire… mouvementée.
L’aventure des incrétines commence en 1902 avec la découverte de la sécrétine et du rôle endocrine de l’intestin par Bayliss et Starling. Jusqu’ici, rien de bien décoiffant, direz-vous. Mais les choses se corsent rapidement. L’expérimentation qui mena à cette avancée scientifique fut aussi à l’origine d’une vive controverse, connue sous le nom de « l’affaire du chien brun », une tempête politico-scientifique qui secoua l’Angleterre édouardienne de 1903 à 1910.
À l’époque, des allégations surgissent : en février 1903, William Bayliss, professeur à l’University College de Londres, aurait pratiqué une vivisection illégale sur un chien terrier brun devant soixante étudiants en médecine. Selon lui, l’animal était dûment anesthésié. Mais selon deux militantes suédoises présentes, le chien était conscient et en souffrance. L’affaire prend une ampleur considérable : la National Anti-Vivisection Society hurle à la cruauté, tandis que Bayliss, outragé, intente un procès en diffamation… qu’il gagne. En 1906, les anti-vivisectionnistes inaugurent une statue en bronze du fameux chien au Battersea Park de Londres. Mais les étudiants en médecine, y voyant une provocation, multiplient les actes de vandalisme. La tension monte, si bien que le mémorial est placé sous protection policière permanente. Le 10 décembre 1907, près de 1 000 étudiants défilent dans Londres, brandissant l’effigie d’un chien au bout d’un bâton. Ils se heurtent à des suffragettes, des syndicats, et à quelque 400 policiers : ce sont les Brown Dog Riots.
En mars 1910, épuisé par la polémique, les autorités dépêchent en pleine nuit quatre ouvriers et 180 policiers pour faire disparaître la statue. Elle est fondue, malgré une pétition de 20 000 signatures. Il faudra attendre 1985 pour qu’un nouveau monument à la mémoire du chien brun voie le jour dans le Battersea Park.
Des aboiements aux antidiabétiques
Sur le plan strictement scientifique, l’idée que l’intestin puisse influencer le métabolisme du glucose est évoquée dès les années 1930. En 1932, Jean La Barre forge le terme « incrétine » et émet l’hypothèse que ce facteur pourrait avoir un intérêt thérapeutique dans le diabète. Mais il faut attendre les années 1960, et l’essor des dosages radio-immunologiques, pour démontrer l’effet incrétine : la réponse insulinique est plus marquée lorsque le glucose est administré par voie orale plutôt qu’intraveineuse. La biologie moléculaire des années 1980 permettra enfin d’identifier plusieurs peptides intestinaux, libérés à l’arrivée des nutriments, capables de stimuler la sécrétion d’insuline. Parmi eux, le glucagon-like peptide-1 (GLP-1) se distingue comme le plus puissant (bien que rapidement inactivé par une enzyme, la dipeptidylpeptidase IV ou DPP-4).
Il faudra donc attendre le XXIe siècle pour voir l’effet incrétine se concrétiser en clinique, grâce au développement d’agonistes du récepteur GLP-1 résistants à la DPP-4 (l’un d’eux étant issu de la salive du très venimeux monstre de Gila, un lézard d’Amérique du Nord) ou d’inhibiteurs de la DPP-4. Et c’est ainsi que, bien des décennies après les aboiements de la controverse, le GLP-1 s’est hissé au sommet des traitements du diabète et de l’obésité.
Une molécule qui, décidément, a du chien.
____________________
Qu’avons-nous à apprendre de la médecine égyptienne ?
Dr Jean-Fred Warlin | 01 Août 2025
jim.fr
La médecine égyptienne est réputée être la devancière de la médecine grecque. De fait, on reste ébaubi par la méthodologie des recherches et l’avancement des connaissances, notamment en cancérologie. De plus, la médecine était féminisée et, 27 siècles av J-C, Peseshet soignait la famille du pharaon (probablement Péribsen, de la 2ème dynastie) et enseignait les sage-femmes. L’interrogatoire et l’examen clinique étaient bien développés et la panoplie des traitements médico-chirurgicaux étendue.
Ainsi savaient-ils enlever les tumeurs volumineuses et même leurs métastases, cautériser les plaies pour lutter contre l’inflammation, connaissaient des huiles antiseptiques et pratiquaient les pansements occlusifs ; ils avaient également expérimenté les prothèses comme le démontrent les orteils géants de certaines momies et pouvaient pratiquer les trous de trépan. Les propriétés antibiotiques des fumées d’encens et d’oignon leur servaient à combattre les infections contre lesquelles les abeilles fournissaient miel et propolis (ce dernier étant un puissant sédatif), et ils avaient reconnu l’intérêt des moisissures du pain (penicillinium) 2000 ans avant la découverte fortuite de sir Alexander Fleming. Les fumées d’encens, comme l’extrait de boswellia serrata (plante ayurvédique) étaient des anti-inflammatoires largement utilisés, comme les décoctions de feuilles de saule. Toujours dans l’optique de calmer la douleur, l’opium et la mandragore étaient aussi employés. La gomme adragante du fruit du caroubier et ses vertus aphrodisiaques et laxatives (si possible non simultanément) était également utilisée. Enfin, l’huile de castor qui a montré son efficacité sur l’alopécie, et les archiatres étaient ajoutés aux précurseurs des crèmes anti-rides.
Mais les médecins Egyptiens ne se fiaient pas qu’aux médicaments, ils connaissaient aussi les règles hygiéno-diététiques (notamment le lavage des dents et le sport), tandis que l’héliothérapie était prescrite contre le rachitisme.
Des informations également épidémiologiques
Ce sont les vestiges des cadavres momifiés qui ont permis d’identifier toutes ces pratiques. On a pu les radiographier et en extraire l’Acide désoxyribonucléique (ADN) et créer une base de données de momies. On a ainsi pu mettre en évidence des tumeurs et constituer une carte génomique des momies, démontrant que l’incidence et la répartition des cancers n’étaient guère différentes de ce que l’on observe actuellement, avec cependant certaines tumeurs prédominantes (cancers nasopharyngés, métastases osseuses). Les tumeurs bénignes ne sont pas… en reste, avec des fibromes utérins calcifiés ou des ostéomes. On pense même que Tout Ankh Amon aurait été porteur d’une tumeur surrénale. Les malades ont parfois survécu longtemps à leurs maladies.
References
Elsayad K. What Ancient Egyptian Medicine Can Teach Us. JCO Glob Oncol. 2023 Jun;9:e2300146. doi: 10.1200/GO.23.00146.
_____________________
La guerre sans armes de « Marianne »
Quentin Haroche | 01 Août 2025
jim.fr
Une des dernières photos d’elle la représente tout sourire, en chaise roulante, sa médaille de la Légion d’honneur sur la poitrine. Malgré sa modestie, Elisabeth Quintenelle aimait les honneurs. Et des honneurs elle en reçu : médaille de la Résistance, croix de guerre 1939-1945 (rare à une époque où les femmes n’étaient pas admises dans les forces armées) et officier de la Légion d’honneur. Des gestes de reconnaissance à hauteur de l’engagement d’un des derniers témoins du combat de la Résistance intérieure.
De son nom de naissance Elisabeth Rioux, elle n’a que 18 ans quand les Allemands envahissent la France. Elle s’engage alors à l’école d’infirmières de la Croix-Rouge et, une fois son diplôme en poche, part exercer à l’hôpital de La Tronche à Grenoble. Elle découvre alors que plusieurs de ses patients sont des résistants recherchés par l’ennemi et profite de sa position d’infirmière pour les faire évader.
Elisabeth devient Marianne
Dénoncée, elle doit s’enfuir et rejoint le maquis de l’Oisans, dans les Alpes françaises. Sous le nom de code de Marianne, elle devient alors l’infirmière de ce groupe de jeunes hommes qui combat l’occupant. Dans des conditions de montagne très dures, la jeune femme se distingue par des actions héroïques de soins et d’évacuation des blessés sous le feu ennemi, gagnant ainsi l’admiration de ce monde très masculin.
Une fois le pays libéré, Elisabeth-Marianne ne met pas fin à son engagement. Elle devient infirmière dans le service de santé des chasseurs alpins, participe aux difficiles combats de la bataille des Alpes, où elle se distingue encore par son héroïsme puis participe à l’occupation de l’Italie. Lors de la dernière prise d’arme de la 27ème division alpine, elle reçoit la croix de guerre avec deux citations, l’une pour sa participation au maquis, l’autre pour la bataille des Alpes.
Son engagement est familial : sa cousine Evelyne Sullerot s’engagera également dans la Résistance en 1944, dix ans avant de créer l’association « Maternité heureuse », ancêtre du Planning familial. Devenue infirmière dans le civil, Elisabeth Rioux épouse en 1949 Noel Quintenelle dit « Quintus ». Un ancien résistant évidemment.
Du courage et c’est tout
Modeste, Elisabeth Quintenelle mettra 50 ans avant de relater son expérience, dans un ouvrage publié en 1996, « La guerre sans armes ». « C’est une infirmière qui raconte, elle a vécu les combats mais à sa façon » écrit-elle au début de son ouvrage. « Vous, jeunes ou moins jeunes qui n'avez pas connu ces événements, que chaque ligne vous dise : "plus jamais ça" et vous rappelle que le courage de se battre pour la Liberté est un héritage merveilleux qu'il ne faut pas galvauder ».
A chaque cérémonie de commémoration auxquels elle ne manquait pas d’assister, Elisabeth Quintenelle alias Marianne était félicitée comme il se doit pour son courage. Ce à quoi elle répondait : « Du courage ? Ce n’était pas du courage. Il fallait le faire, c’est tout ! ».
Dernière survivante du maquis de l’Oisans, Elisabeth Quintenelle est décédée le samedi 26 juillet 2025 à l’âge de 103 ans.
A lire le rôle des femmes dans les guerres dans l'article Histoire de la médecine d'urgence.
_______________
Quentin Haroche | 01 Août 2025
jim.fr
Il y a deux siècles, la naissance d’un enfant mutilé provoquait le premier grand débat sur la responsabilité médicale.
C’est une notion juridique évidemment nécessaire, mais qui fait frémir tous les médecins : celle de la responsabilité médicale. Craignant de se voit assigné en justice et sachant bien que les magistrats ont bien souvent tendance à privilégier les patients fragiles sur des médecins sûrs d’eux-mêmes, les praticiens tentent de s’en protéger via des assurances ou divers protocoles d’information du patient.
En septembre prochain, les juristes et les médecins « célèbreront », si l’on peut dire, la naissance de la responsabilité médicale en France. Car c’est en quelque sorte le 23 septembre 1825, au hameau de la Jambière près de Flers en Normandie, qu’est née la responsabilité médicale… à l’occasion d’un accouchement.
Ce jour-là, Marie-Anne Le Prince, épouse Foucault, âgée de 34 ans, doit donner naissance à son sixième enfant (il n’y avait pas encore à l’époque de crise démographique !). Elle est assistée dans son dur labeur (pas encore de péridurale non plus) par une sage-femme de 72 ans (pas encore de retraite à 62 ans), Catherine Duchesnay. Après quinze heures de travail, elle remarque que l’enfant ne se présente pas par la tête mais par l’épaule. Malgré son expérience (elle a réalisé ses premiers accouchements sous Louis XV !), elle préfère demander l’intervention d’un médecin.
L’obstétrique n’est plus ce qu’elle était
La désertification médicale n’a pas encore fait son œuvre : le Dr Frédéric Hélié, connu dans la région pour ses talents d’accoucheur, réside à seulement 3 kilomètres de là. Un rapide aller-retour à cheval lui permet de se trouver au chevet de la parturiente. Le bras de l’enfant commence à sortir, violacé : le Dr Hélié ne constate pas de pouls et conclut (un peu rapidement) à la mort de l’enfant. Que faire ? Pratiquer une césarienne, c’est quasiment à coup sûr tuer la mère. Laisser l’accouchement suivre son cours pourrait également entrainer le décès de Mme Foucault notamment par péritonite.
Le Dr Hélié décide alors d’extraire l’enfant « mort » manuellement. Gênée par la position du fœtus, il décide alors de réaliser ce qui parait impensable aujourd’hui une foetotomie : il coupe les deux bras de l’enfant, le droit au niveau de l’épaule, le gauche au niveau du coude. L’enfant est sorti. Dans l’humble chaumière, c’est la stupeur : le bébé est vivant. Le Dr Hélié panse rapidement l’enfant et reprend la route promptement : le petit Victor Foucault survivra à ses blessures.
Les parents de l’enfants demandent alors un dédommagement au Dr Hélié pour la mutilation de leur fils. Sûr de son fait, le médecin (connu dans la région pour son manque de compassion), se refuse à toute conciliation devant le juge de paix. Les parents saisissent donc le tribunal civil de Domfront. L’affaire connait un retentissement national, on en discute dans les gazettes nationales et même à la Chambre des pairs.
Les magistrats normands se trouvent quelque peu dépourvus face à cette affaire inédite de responsabilité médicale, ne pouvant s’appuyer sur quasiment aucune jurisprudence. Ils décident alors de demander l’avis de la toute jeune Académie de médecine, créé seulement quelques années auparavant en 1820. Les sages rendent un premier rapport en 1829, dans lequel ils concluent à la faute du Dr Hélié.
Quand l’Académie de Médecine niait le principe même de responsabilité médicale
Mais, « effrayés des conséquences que pouvait avoir une pareille décision », nous relate la Gazette des Tribunaux, l’Académie rend un nouveau rapport qui constitue ni plus ni moins qu’une négation totale du principe de responsabilité médicale : à moins qu’il n’ait délibérément agi « dans de perfides desseins », un médecin ne peut, selon l’Académie, jamais être tenu responsable de ses erreurs, car il agit nécessairement dans l’intérêt de son patient. Si une solution contraire était retenue préviennent les académiciens, le médecin « manquera d’être utile, pour éviter de se compromettre, fuira à l’aspect des cas difficiles, s’éloignera soigneusement des maladies graves ». Où l’on voit qu’il existait déjà des débats sur les conséquences d’une responsabilité médicale trop sévère sur l’esprit d’initiative du médecin.
Cependant, le tribunal de Domfront ne retiendra pas cette analyse. Promulgué à peine un quart de siècle auparavant, le Code Civil proclame que toute faute qui créé un dommage doit être réparé. Pas question de faire une exception pour les médecins. Dans un exposé des motifs démontrant néanmoins leur ignorance médicale, les magistrats expliquent que le Dr Hélié aurait dû « s’enduire la main de corps gras », « mettre la femme au bain » et « pratiquer la saignée » pour faciliter l’accouchement. « Le sieur Hélié avait le temps nécessaire pour suivre dans un accouchement, les prescriptions de ceux qui furent ses maîtres ; que ne l’ayant pas fait, mais au contraire ayant agi sans prudence et avec une précipitation incroyable, il est coupable d’une faute grave » écrit dans sa décision du 16 mars 1832 le tribunal, qui condamne le Dr Hélié à verser une rente au petit Victor Foucault. La responsabilité médicale pour faute est née.
Comble de l’ironie, le Dr Claude Sureau, obstétricien et membre de l’Académie de médecine, notera, près de deux siècles plus tard en 2003 dans son livre consacré à l’affaire (« Fallait-il tuer l’enfant Foucault ? »), que si le Dr Hélié avait pratiqué une embryotomie mortifère (en clair s’il avait découpé et tué l’enfant dans le ventre de sa mère) comme c’était recommandé à l’époque, il n’y aurait eu ni préjudice, ni affaire (et la face de la responsabilité médicale en aurait été changée).
Le Dr Hélié n’aura pas eu à payer sa rente bien longtemps : le petit Victor Foucault est mort seulement un mois après le jugement, à l’âge de six ans. « Prostré, ne répondant plus aux questions de ses amis qu'avec distraction et un rire convulsif et trop significatif » écrit à l’époque un de ses amis.
Le Dr Hélié ne fera plus jamais parler de lui.
____________________
Anti-GLP1 : une découverte qui a du chien
Frédéric Haroche | 01 Août 2025
jim.fr
Londres - Les anti-GLP1 sont sans conteste les stars pharmaceutiques du moment (et leurs développeurs les stars boursières). Dotés de multiples vertus, en particulier celle, ô combien médiatisée, de faire mincir, ces médicaments sont les fruits d’une longue histoire… mouvementée.
L’aventure des incrétines commence en 1902 avec la découverte de la sécrétine et du rôle endocrine de l’intestin par Bayliss et Starling. Jusqu’ici, rien de bien décoiffant, direz-vous. Mais les choses se corsent rapidement. L’expérimentation qui mena à cette avancée scientifique fut aussi à l’origine d’une vive controverse, connue sous le nom de « l’affaire du chien brun », une tempête politico-scientifique qui secoua l’Angleterre édouardienne de 1903 à 1910.
À l’époque, des allégations surgissent : en février 1903, William Bayliss, professeur à l’University College de Londres, aurait pratiqué une vivisection illégale sur un chien terrier brun devant soixante étudiants en médecine. Selon lui, l’animal était dûment anesthésié. Mais selon deux militantes suédoises présentes, le chien était conscient et en souffrance. L’affaire prend une ampleur considérable : la National Anti-Vivisection Society hurle à la cruauté, tandis que Bayliss, outragé, intente un procès en diffamation… qu’il gagne. En 1906, les anti-vivisectionnistes inaugurent une statue en bronze du fameux chien au Battersea Park de Londres. Mais les étudiants en médecine, y voyant une provocation, multiplient les actes de vandalisme. La tension monte, si bien que le mémorial est placé sous protection policière permanente. Le 10 décembre 1907, près de 1 000 étudiants défilent dans Londres, brandissant l’effigie d’un chien au bout d’un bâton. Ils se heurtent à des suffragettes, des syndicats, et à quelque 400 policiers : ce sont les Brown Dog Riots.
En mars 1910, épuisé par la polémique, les autorités dépêchent en pleine nuit quatre ouvriers et 180 policiers pour faire disparaître la statue. Elle est fondue, malgré une pétition de 20 000 signatures. Il faudra attendre 1985 pour qu’un nouveau monument à la mémoire du chien brun voie le jour dans le Battersea Park.
Des aboiements aux antidiabétiques
Sur le plan strictement scientifique, l’idée que l’intestin puisse influencer le métabolisme du glucose est évoquée dès les années 1930. En 1932, Jean La Barre forge le terme « incrétine » et émet l’hypothèse que ce facteur pourrait avoir un intérêt thérapeutique dans le diabète. Mais il faut attendre les années 1960, et l’essor des dosages radio-immunologiques, pour démontrer l’effet incrétine : la réponse insulinique est plus marquée lorsque le glucose est administré par voie orale plutôt qu’intraveineuse. La biologie moléculaire des années 1980 permettra enfin d’identifier plusieurs peptides intestinaux, libérés à l’arrivée des nutriments, capables de stimuler la sécrétion d’insuline. Parmi eux, le glucagon-like peptide-1 (GLP-1) se distingue comme le plus puissant (bien que rapidement inactivé par une enzyme, la dipeptidylpeptidase IV ou DPP-4).
Il faudra donc attendre le XXIe siècle pour voir l’effet incrétine se concrétiser en clinique, grâce au développement d’agonistes du récepteur GLP-1 résistants à la DPP-4 (l’un d’eux étant issu de la salive du très venimeux monstre de Gila, un lézard d’Amérique du Nord) ou d’inhibiteurs de la DPP-4. Et c’est ainsi que, bien des décennies après les aboiements de la controverse, le GLP-1 s’est hissé au sommet des traitements du diabète et de l’obésité.
Une molécule qui, décidément, a du chien.
____________________
Qu’avons-nous à apprendre de la médecine égyptienne ?
Dr Jean-Fred Warlin | 01 Août 2025
jim.fr
La médecine égyptienne est réputée être la devancière de la médecine grecque. De fait, on reste ébaubi par la méthodologie des recherches et l’avancement des connaissances, notamment en cancérologie. De plus, la médecine était féminisée et, 27 siècles av J-C, Peseshet soignait la famille du pharaon (probablement Péribsen, de la 2ème dynastie) et enseignait les sage-femmes. L’interrogatoire et l’examen clinique étaient bien développés et la panoplie des traitements médico-chirurgicaux étendue.
Ainsi savaient-ils enlever les tumeurs volumineuses et même leurs métastases, cautériser les plaies pour lutter contre l’inflammation, connaissaient des huiles antiseptiques et pratiquaient les pansements occlusifs ; ils avaient également expérimenté les prothèses comme le démontrent les orteils géants de certaines momies et pouvaient pratiquer les trous de trépan. Les propriétés antibiotiques des fumées d’encens et d’oignon leur servaient à combattre les infections contre lesquelles les abeilles fournissaient miel et propolis (ce dernier étant un puissant sédatif), et ils avaient reconnu l’intérêt des moisissures du pain (penicillinium) 2000 ans avant la découverte fortuite de sir Alexander Fleming. Les fumées d’encens, comme l’extrait de boswellia serrata (plante ayurvédique) étaient des anti-inflammatoires largement utilisés, comme les décoctions de feuilles de saule. Toujours dans l’optique de calmer la douleur, l’opium et la mandragore étaient aussi employés. La gomme adragante du fruit du caroubier et ses vertus aphrodisiaques et laxatives (si possible non simultanément) était également utilisée. Enfin, l’huile de castor qui a montré son efficacité sur l’alopécie, et les archiatres étaient ajoutés aux précurseurs des crèmes anti-rides.
Mais les médecins Egyptiens ne se fiaient pas qu’aux médicaments, ils connaissaient aussi les règles hygiéno-diététiques (notamment le lavage des dents et le sport), tandis que l’héliothérapie était prescrite contre le rachitisme.
Des informations également épidémiologiques
Ce sont les vestiges des cadavres momifiés qui ont permis d’identifier toutes ces pratiques. On a pu les radiographier et en extraire l’Acide désoxyribonucléique (ADN) et créer une base de données de momies. On a ainsi pu mettre en évidence des tumeurs et constituer une carte génomique des momies, démontrant que l’incidence et la répartition des cancers n’étaient guère différentes de ce que l’on observe actuellement, avec cependant certaines tumeurs prédominantes (cancers nasopharyngés, métastases osseuses). Les tumeurs bénignes ne sont pas… en reste, avec des fibromes utérins calcifiés ou des ostéomes. On pense même que Tout Ankh Amon aurait été porteur d’une tumeur surrénale. Les malades ont parfois survécu longtemps à leurs maladies.
References
Elsayad K. What Ancient Egyptian Medicine Can Teach Us. JCO Glob Oncol. 2023 Jun;9:e2300146. doi: 10.1200/GO.23.00146.
_____________________
La guerre sans armes de « Marianne »
Quentin Haroche | 01 Août 2025
jim.fr
Une des dernières photos d’elle la représente tout sourire, en chaise roulante, sa médaille de la Légion d’honneur sur la poitrine. Malgré sa modestie, Elisabeth Quintenelle aimait les honneurs. Et des honneurs elle en reçu : médaille de la Résistance, croix de guerre 1939-1945 (rare à une époque où les femmes n’étaient pas admises dans les forces armées) et officier de la Légion d’honneur. Des gestes de reconnaissance à hauteur de l’engagement d’un des derniers témoins du combat de la Résistance intérieure.
De son nom de naissance Elisabeth Rioux, elle n’a que 18 ans quand les Allemands envahissent la France. Elle s’engage alors à l’école d’infirmières de la Croix-Rouge et, une fois son diplôme en poche, part exercer à l’hôpital de La Tronche à Grenoble. Elle découvre alors que plusieurs de ses patients sont des résistants recherchés par l’ennemi et profite de sa position d’infirmière pour les faire évader.
Elisabeth devient Marianne
Dénoncée, elle doit s’enfuir et rejoint le maquis de l’Oisans, dans les Alpes françaises. Sous le nom de code de Marianne, elle devient alors l’infirmière de ce groupe de jeunes hommes qui combat l’occupant. Dans des conditions de montagne très dures, la jeune femme se distingue par des actions héroïques de soins et d’évacuation des blessés sous le feu ennemi, gagnant ainsi l’admiration de ce monde très masculin.
Une fois le pays libéré, Elisabeth-Marianne ne met pas fin à son engagement. Elle devient infirmière dans le service de santé des chasseurs alpins, participe aux difficiles combats de la bataille des Alpes, où elle se distingue encore par son héroïsme puis participe à l’occupation de l’Italie. Lors de la dernière prise d’arme de la 27ème division alpine, elle reçoit la croix de guerre avec deux citations, l’une pour sa participation au maquis, l’autre pour la bataille des Alpes.
Son engagement est familial : sa cousine Evelyne Sullerot s’engagera également dans la Résistance en 1944, dix ans avant de créer l’association « Maternité heureuse », ancêtre du Planning familial. Devenue infirmière dans le civil, Elisabeth Rioux épouse en 1949 Noel Quintenelle dit « Quintus ». Un ancien résistant évidemment.
Du courage et c’est tout
Modeste, Elisabeth Quintenelle mettra 50 ans avant de relater son expérience, dans un ouvrage publié en 1996, « La guerre sans armes ». « C’est une infirmière qui raconte, elle a vécu les combats mais à sa façon » écrit-elle au début de son ouvrage. « Vous, jeunes ou moins jeunes qui n'avez pas connu ces événements, que chaque ligne vous dise : "plus jamais ça" et vous rappelle que le courage de se battre pour la Liberté est un héritage merveilleux qu'il ne faut pas galvauder ».
A chaque cérémonie de commémoration auxquels elle ne manquait pas d’assister, Elisabeth Quintenelle alias Marianne était félicitée comme il se doit pour son courage. Ce à quoi elle répondait : « Du courage ? Ce n’était pas du courage. Il fallait le faire, c’est tout ! ».
Dernière survivante du maquis de l’Oisans, Elisabeth Quintenelle est décédée le samedi 26 juillet 2025 à l’âge de 103 ans.
A lire le rôle des femmes dans les guerres dans l'article Histoire de la médecine d'urgence.
_______________
La santé est un état précaire qui ne laisse augurer rien de bon.
https://www.facebook.com/SOFIA-soci%C3% ... _todo_tour
https://mobile.twitter.com/SOFIA_iade
https://www.facebook.com/SOFIA-soci%C3% ... _todo_tour
https://mobile.twitter.com/SOFIA_iade
-
Arnaud BASSEZ
- Administrateur - Site Admin
- Messages : 2623
- Enregistré le : sam. nov. 04, 2006 4:43 pm
- Localisation : Paris
- Contact :
Re: Articles sur la santé
Douleur post-opératoire : la chirurgie robotique change la donne
Dr Joël Pitre | 05 Août 2025
jim.fr
Une étude européenne multicentrique confirme que la chirurgie robotique urologique réduit significativement la douleur post-opératoire et la consommation d'opioïdes comparé aux techniques conventionnelles.
Malgré des progrès indéniables dans l'appréhension et la prise en charge de la douleur post-opératoire, celle-ci reste fréquente et surtout sous-estimée. Cette problématique impacte significativement le ressenti et la satisfaction des patients, leur récupération, la durée d'hospitalisation et augmente le risque de douleurs chroniques. Les recommandations actuelles demeurent souvent peu spécifiques à la nature de l'intervention, alors que l'intensité douloureuse varie considérablement selon la technique opératoire et le profil du patient. En particulier, les données concernant la chirurgie robotique restent limitées, notamment en urologie, spécialité qui s'est convertie précocement à cette technologie.
Les chirurgiens ayant adopté la chirurgie robotique rapportent une réduction considérable de la douleur par rapport aux techniques conventionnelles. Cependant, cette impression clinique nécessitait une validation objective par des données scientifiques rigoureuses.
Un collectif français sous l'égide de la SFAR (Société Française d'Anesthésie et de Réanimation) a entrepris une évaluation précise de la douleur après chirurgie urologique robot-assistée, avec pour objectif de formuler des recommandations adaptées à cette technique chirurgicale.
Une étude prospective française dans 44 centres
Une vaste étude prospective a été menée dans 44 centres européens, principalement français. Au sein de ces départements d’anesthésie-réanimation, les modalités d'analgésie suivaient les recommandations SFAR et reposaient sur une approche multimodale. Le critère principal d’évaluation était l’intensité de la douleur le premier jour post-opératoire, mesurée par échelle visuelle numérique (EVN) cotée de 0 à 10. Les critères secondaires comprenaient la douleur au deuxième jour, la consommation d’opioïdes (exprimée en équivalent morphine) à 48 heures post-opératoires, la survenue de nausées et vomissements post-opératoires.
L’étude a inclus 965 patients opérés entre novembre 2022 et juin 2023, principalement pour néphrectomies et cystectomies. Les inclusions étaient équilibrées entre les différents centres participants (entre 20 et 40 patients par centre).
Avant l'intervention, 11 % des patients rapportaient déjà des douleurs, dont 38 % en lien avec leur tumeur. Par ailleurs, 53 % utilisaient des antalgiques en pré-opératoire, la moitié de ces patients douloureux n'étant pas soulagés avant l'intervention.
Des résultats qui confirment l’intérêt de la chirurgie robot-assistée en termes de contrôle douloureux
La médiane du score de douleur au repos le premier jour post-opératoire est de 2 (IQR 0–4) et de 3 lors des mouvements (IQR 1–5), indiquant une douleur généralement faible. La consommation médiane d’opioïdes à 48h était de 4 mg d’équivalent morphine (IQR 0–20 mg), traduisant un recours modéré aux antalgiques les plus puissants. Seuls 16 % des patients présentaient des nausées et vomissements post-opératoires.
Cette étude valide objectivement les observations cliniques selon lesquelles la chirurgie robot-assistée est associée à des scores de douleur faibles et à une consommation réduite d’opioïdes, sous réserve d’une prise en charge multimodale adaptée.
Des recommandations précises devraient être prochainement publiées sous l’égide de la SFAR. Elles souligneront notamment la nécessité d’évaluer systématiquement la douleur post-opératoire, l’importance de considérer le vécu antérieur du patient et l’utilisation pré-opératoire d’antalgiques dans la stratégie anesthésique.
References
Rouxel P, Rayon E, Bellocq AS, et al ; PAIROU group and French Society of Anesthesiologists (SFAR) Research Network. Pain intensity after robotic-assisted urological surgery: the PAIROU study an international prospective cohort study. Anaesth Crit Care Pain Med. 2025 May 21;44(4):101546. doi: 10.1016/j.accpm.2025.101546.
_______________________
Toutes les brèves proviennent du site jim.fr (journal international de médecine).
Infirmier référent : Yannick Neuder rassure les infirmières
Le 22 juillet dernier, le Conseil d’Etat, saisi par l’Ordre des médecins, a en parti annulé un décret de 2024 créant le statut d’infirmier référent. Face au désarroi des syndicats d’infirmières, le ministre de la Santé Yannick Neuder s’est montré rassurant : la décision du juge administratif « ne remet en cause ni la légitimité du dispositif envisagé, ni l'intérêt qu'il présente pour les professionnels et les patients » explique-t-il dans une lettre aux syndicats. Alors que le décret a été annulé pour un vice de procédure, le ministre a pris l’engagement de l’édicter à nouveau, mais en respectant cette fois les règles procédurales.
__________________________
Le dioxyde de titane n’est pas cancérigène selon la justice européenne
Dans un arrêt rendu ce vendredi, la Cour de Justice de l’Union Européenne (CJUE) a annulé la décision de la Commission Européenne datant de 2019 de classer comme cancérigène le dioxyde de titane. Présent dans la peinture, les médicaments et les jouets, le dioxyde de titane est interdit dans l’alimentation depuis 2022. En France, l’agence de sécurité sanitaire (Anses) a jugé ce produit cancérigène en 2016. Le gouvernement a indiqué que la décision de la CJUE ne changeait rien à la réglementation française, qui impose des mesures de prévention pour diminuer l’exposition à ce produit.
________________________
Alsace : des collectes de sang annulées par manque de soignants
Quatre collectes de sang ont été annulées cette semaine en Alsace, faute de personnels suffisants pour les organiser. L’Etablissement Français du Sang (EFS) indique ainsi devoir recruter deux médecins et six infirmières dans le Haut-Rhin et trois infirmières dans le Bas-Rhin pour pouvoir continuer ses activités. Des annulations d’autant plus inquiétantes que les stocks de sang sont bas durant la période estivale.
____________________________
L'étude française COPER révèle les multiples facettes du Covid long
Dr Roseline Peluchon | 06 Août 2025
jim.fr
L'étude française COPER révèle les multiples facettes du Covid long
Le syndrome post-Covid (PASC, pour Post-Acute Sequelae following COVID-19), appelé aussi Covid long, est devenu une préoccupation importante de santé publique. Sa prévalence varie entre 3 % et plus de 30 % selon les travaux. Plusieurs études ont décrit les conséquences à long terme des formes sévères de Covid-19, mais les mécanismes responsables du Covid long chez les patients ayant eu une forme bénigne sont encore mal compris, notamment les liens entre les symptômes de Covid long et les anomalies immunologiques et inflammatoires.
L’hypothèse selon laquelle plusieurs mécanismes pathophysiologiques différents pourraient expliquer la diversité des symptômes fait l’objet de l’étude COPER, lancée en 2022 par une équipe française. Il s’agit d’une étude de cohorte comprenant 801 participants ayant eu la Covid-19, avec ou sans symptômes persistants, aucun n’ayant été hospitalisé. Les participants ont été suivis à domicile à deux reprises, à six mois d’intervalle, et ont répondu à des questionnaires portant sur leurs antécédents médicaux, leur infection, leur vaccination, leurs symptômes et leur santé mentale. Parallèlement ont été réalisés des prélèvements biologiques. L’étude porte sur l’association entre la persistance des symptômes et 14 biomarqueurs sanguins, en comparant les personnes ayant complètement récupéré (n = 490) à celles atteintes de Covid long (n = 311).
Des associations polymorphes et transitoires
Les personnes atteintes de Covid long sont plus souvent des femmes, avec un indice de masse corporelle (IMC) plus élevé et présentent en moyenne 3 symptômes persistants, le plus souvent asthénie, dyspnée, toux et troubles du sommeil. L’analyse biologique montre des associations significatives entre certains symptômes et les biomarqueurs liés à l’activation virale (IFNγ, IP-10), à la gravité de l’infection par le SARS-CoV-2 (CD163) et à l’activation vasculaire (VCAM-1, ICAM-1), particulièrement chez les participants dont les symptômes duraient depuis moins d’un an. Toutefois, ces associations ne persistent pas dans le temps. Certains marqueurs d’activation virale (PDL-1 et IP-10) apparaissent associés positivement avec des symptômes présents lors de la phase aiguë, comme l’anosmie/agueusie et la toux. Ces deux symptômes sont les seuls associés à un grand nombre de biomarqueurs.
Pour les auteurs, ces résultats suggèrent que la physiopathologie du Covid long est polymorphe et évolutive, variant selon les symptômes et le temps depuis l’infection. Les liens entre les symptômes et les biomarqueurs s’atténuent au fil du temps, ce qui suggère l’intérêt d’explorer d’autres pistes que celle de l’inflammation persistante.
L’étude confirme la complexité du covid long et la nécessité d’approches personnalisées, tant en termes de recherche que de prise en charge. Les mécanismes sous-jacents semblent multiples, variables, dépendant à la fois des symptômes et du temps écoulé depuis l’infection. Elle souligne aussi l’importance de poursuivre les recherches pour identifier des biomarqueurs fiables.
References
Robineau O, Hüe S, Surenaud M, et al. Symptoms and pathophysiology of post-acute sequelae following COVID-19 (PASC): a cohort study. EBioMedicine. 2025 May 30;117:105792. doi: 10.1016/j.ebiom.2025.105792.
_____________________________
Myth Busting: No, Red Wine Isn’t Good for Your Heart
Christopher Labos, MDCM, MSc, FRCPC
DISCLOSURES July 10, 2025
If you’re a cardiologist like me, people probably love to tell you that red wine is good for your heart. It’s not. First off, alcohol is loaded with sugar. Drink enough of it, and you will get fat. That’s why they call it beer belly, not celery belly.
Also, the antioxidants in red wine are not as helpful as people think. You have to drink maybe a hundred liters of red wine per day to get enough resveratrol for it to have any effect, which would almost certainly kill you.
But even setting all that aside, and it’s a lot to set aside, the problem with red wine is reverse causation. Basically, it’s not the people who drink zero alcohol who get sick; it’s that people who are sick tend to give up alcohol.
The U-shaped curve you see with alcohol is a statistical illusion. If you do the research using Mendelian randomization studies, which can get rid of a lot of the statistical confounding, you see that the risk to alcohol is very linear. The more you drink, the worse you are.
Now, I’m not saying you can’t drink alcohol, but you can’t think it’s good for your heart. That’s a myth.
For Medscape, I’m Christopher Labos.
Dr Joël Pitre | 05 Août 2025
jim.fr
Une étude européenne multicentrique confirme que la chirurgie robotique urologique réduit significativement la douleur post-opératoire et la consommation d'opioïdes comparé aux techniques conventionnelles.
Malgré des progrès indéniables dans l'appréhension et la prise en charge de la douleur post-opératoire, celle-ci reste fréquente et surtout sous-estimée. Cette problématique impacte significativement le ressenti et la satisfaction des patients, leur récupération, la durée d'hospitalisation et augmente le risque de douleurs chroniques. Les recommandations actuelles demeurent souvent peu spécifiques à la nature de l'intervention, alors que l'intensité douloureuse varie considérablement selon la technique opératoire et le profil du patient. En particulier, les données concernant la chirurgie robotique restent limitées, notamment en urologie, spécialité qui s'est convertie précocement à cette technologie.
Les chirurgiens ayant adopté la chirurgie robotique rapportent une réduction considérable de la douleur par rapport aux techniques conventionnelles. Cependant, cette impression clinique nécessitait une validation objective par des données scientifiques rigoureuses.
Un collectif français sous l'égide de la SFAR (Société Française d'Anesthésie et de Réanimation) a entrepris une évaluation précise de la douleur après chirurgie urologique robot-assistée, avec pour objectif de formuler des recommandations adaptées à cette technique chirurgicale.
Une étude prospective française dans 44 centres
Une vaste étude prospective a été menée dans 44 centres européens, principalement français. Au sein de ces départements d’anesthésie-réanimation, les modalités d'analgésie suivaient les recommandations SFAR et reposaient sur une approche multimodale. Le critère principal d’évaluation était l’intensité de la douleur le premier jour post-opératoire, mesurée par échelle visuelle numérique (EVN) cotée de 0 à 10. Les critères secondaires comprenaient la douleur au deuxième jour, la consommation d’opioïdes (exprimée en équivalent morphine) à 48 heures post-opératoires, la survenue de nausées et vomissements post-opératoires.
L’étude a inclus 965 patients opérés entre novembre 2022 et juin 2023, principalement pour néphrectomies et cystectomies. Les inclusions étaient équilibrées entre les différents centres participants (entre 20 et 40 patients par centre).
Avant l'intervention, 11 % des patients rapportaient déjà des douleurs, dont 38 % en lien avec leur tumeur. Par ailleurs, 53 % utilisaient des antalgiques en pré-opératoire, la moitié de ces patients douloureux n'étant pas soulagés avant l'intervention.
Des résultats qui confirment l’intérêt de la chirurgie robot-assistée en termes de contrôle douloureux
La médiane du score de douleur au repos le premier jour post-opératoire est de 2 (IQR 0–4) et de 3 lors des mouvements (IQR 1–5), indiquant une douleur généralement faible. La consommation médiane d’opioïdes à 48h était de 4 mg d’équivalent morphine (IQR 0–20 mg), traduisant un recours modéré aux antalgiques les plus puissants. Seuls 16 % des patients présentaient des nausées et vomissements post-opératoires.
Cette étude valide objectivement les observations cliniques selon lesquelles la chirurgie robot-assistée est associée à des scores de douleur faibles et à une consommation réduite d’opioïdes, sous réserve d’une prise en charge multimodale adaptée.
Des recommandations précises devraient être prochainement publiées sous l’égide de la SFAR. Elles souligneront notamment la nécessité d’évaluer systématiquement la douleur post-opératoire, l’importance de considérer le vécu antérieur du patient et l’utilisation pré-opératoire d’antalgiques dans la stratégie anesthésique.
References
Rouxel P, Rayon E, Bellocq AS, et al ; PAIROU group and French Society of Anesthesiologists (SFAR) Research Network. Pain intensity after robotic-assisted urological surgery: the PAIROU study an international prospective cohort study. Anaesth Crit Care Pain Med. 2025 May 21;44(4):101546. doi: 10.1016/j.accpm.2025.101546.
_______________________
Toutes les brèves proviennent du site jim.fr (journal international de médecine).
Infirmier référent : Yannick Neuder rassure les infirmières
Le 22 juillet dernier, le Conseil d’Etat, saisi par l’Ordre des médecins, a en parti annulé un décret de 2024 créant le statut d’infirmier référent. Face au désarroi des syndicats d’infirmières, le ministre de la Santé Yannick Neuder s’est montré rassurant : la décision du juge administratif « ne remet en cause ni la légitimité du dispositif envisagé, ni l'intérêt qu'il présente pour les professionnels et les patients » explique-t-il dans une lettre aux syndicats. Alors que le décret a été annulé pour un vice de procédure, le ministre a pris l’engagement de l’édicter à nouveau, mais en respectant cette fois les règles procédurales.
__________________________
Le dioxyde de titane n’est pas cancérigène selon la justice européenne
Dans un arrêt rendu ce vendredi, la Cour de Justice de l’Union Européenne (CJUE) a annulé la décision de la Commission Européenne datant de 2019 de classer comme cancérigène le dioxyde de titane. Présent dans la peinture, les médicaments et les jouets, le dioxyde de titane est interdit dans l’alimentation depuis 2022. En France, l’agence de sécurité sanitaire (Anses) a jugé ce produit cancérigène en 2016. Le gouvernement a indiqué que la décision de la CJUE ne changeait rien à la réglementation française, qui impose des mesures de prévention pour diminuer l’exposition à ce produit.
________________________
Alsace : des collectes de sang annulées par manque de soignants
Quatre collectes de sang ont été annulées cette semaine en Alsace, faute de personnels suffisants pour les organiser. L’Etablissement Français du Sang (EFS) indique ainsi devoir recruter deux médecins et six infirmières dans le Haut-Rhin et trois infirmières dans le Bas-Rhin pour pouvoir continuer ses activités. Des annulations d’autant plus inquiétantes que les stocks de sang sont bas durant la période estivale.
____________________________
L'étude française COPER révèle les multiples facettes du Covid long
Dr Roseline Peluchon | 06 Août 2025
jim.fr
L'étude française COPER révèle les multiples facettes du Covid long
Le syndrome post-Covid (PASC, pour Post-Acute Sequelae following COVID-19), appelé aussi Covid long, est devenu une préoccupation importante de santé publique. Sa prévalence varie entre 3 % et plus de 30 % selon les travaux. Plusieurs études ont décrit les conséquences à long terme des formes sévères de Covid-19, mais les mécanismes responsables du Covid long chez les patients ayant eu une forme bénigne sont encore mal compris, notamment les liens entre les symptômes de Covid long et les anomalies immunologiques et inflammatoires.
L’hypothèse selon laquelle plusieurs mécanismes pathophysiologiques différents pourraient expliquer la diversité des symptômes fait l’objet de l’étude COPER, lancée en 2022 par une équipe française. Il s’agit d’une étude de cohorte comprenant 801 participants ayant eu la Covid-19, avec ou sans symptômes persistants, aucun n’ayant été hospitalisé. Les participants ont été suivis à domicile à deux reprises, à six mois d’intervalle, et ont répondu à des questionnaires portant sur leurs antécédents médicaux, leur infection, leur vaccination, leurs symptômes et leur santé mentale. Parallèlement ont été réalisés des prélèvements biologiques. L’étude porte sur l’association entre la persistance des symptômes et 14 biomarqueurs sanguins, en comparant les personnes ayant complètement récupéré (n = 490) à celles atteintes de Covid long (n = 311).
Des associations polymorphes et transitoires
Les personnes atteintes de Covid long sont plus souvent des femmes, avec un indice de masse corporelle (IMC) plus élevé et présentent en moyenne 3 symptômes persistants, le plus souvent asthénie, dyspnée, toux et troubles du sommeil. L’analyse biologique montre des associations significatives entre certains symptômes et les biomarqueurs liés à l’activation virale (IFNγ, IP-10), à la gravité de l’infection par le SARS-CoV-2 (CD163) et à l’activation vasculaire (VCAM-1, ICAM-1), particulièrement chez les participants dont les symptômes duraient depuis moins d’un an. Toutefois, ces associations ne persistent pas dans le temps. Certains marqueurs d’activation virale (PDL-1 et IP-10) apparaissent associés positivement avec des symptômes présents lors de la phase aiguë, comme l’anosmie/agueusie et la toux. Ces deux symptômes sont les seuls associés à un grand nombre de biomarqueurs.
Pour les auteurs, ces résultats suggèrent que la physiopathologie du Covid long est polymorphe et évolutive, variant selon les symptômes et le temps depuis l’infection. Les liens entre les symptômes et les biomarqueurs s’atténuent au fil du temps, ce qui suggère l’intérêt d’explorer d’autres pistes que celle de l’inflammation persistante.
L’étude confirme la complexité du covid long et la nécessité d’approches personnalisées, tant en termes de recherche que de prise en charge. Les mécanismes sous-jacents semblent multiples, variables, dépendant à la fois des symptômes et du temps écoulé depuis l’infection. Elle souligne aussi l’importance de poursuivre les recherches pour identifier des biomarqueurs fiables.
References
Robineau O, Hüe S, Surenaud M, et al. Symptoms and pathophysiology of post-acute sequelae following COVID-19 (PASC): a cohort study. EBioMedicine. 2025 May 30;117:105792. doi: 10.1016/j.ebiom.2025.105792.
_____________________________
Myth Busting: No, Red Wine Isn’t Good for Your Heart
Christopher Labos, MDCM, MSc, FRCPC
DISCLOSURES July 10, 2025
If you’re a cardiologist like me, people probably love to tell you that red wine is good for your heart. It’s not. First off, alcohol is loaded with sugar. Drink enough of it, and you will get fat. That’s why they call it beer belly, not celery belly.
Also, the antioxidants in red wine are not as helpful as people think. You have to drink maybe a hundred liters of red wine per day to get enough resveratrol for it to have any effect, which would almost certainly kill you.
But even setting all that aside, and it’s a lot to set aside, the problem with red wine is reverse causation. Basically, it’s not the people who drink zero alcohol who get sick; it’s that people who are sick tend to give up alcohol.
The U-shaped curve you see with alcohol is a statistical illusion. If you do the research using Mendelian randomization studies, which can get rid of a lot of the statistical confounding, you see that the risk to alcohol is very linear. The more you drink, the worse you are.
Now, I’m not saying you can’t drink alcohol, but you can’t think it’s good for your heart. That’s a myth.
For Medscape, I’m Christopher Labos.
La santé est un état précaire qui ne laisse augurer rien de bon.
https://www.facebook.com/SOFIA-soci%C3% ... _todo_tour
https://mobile.twitter.com/SOFIA_iade
https://www.facebook.com/SOFIA-soci%C3% ... _todo_tour
https://mobile.twitter.com/SOFIA_iade
-
Arnaud BASSEZ
- Administrateur - Site Admin
- Messages : 2623
- Enregistré le : sam. nov. 04, 2006 4:43 pm
- Localisation : Paris
- Contact :
Re: Articles sur la santé
Les tatouages : une encre pas très sympathique
Dr Roseline Peluchon | 10 Mars 2025
jim.fr
Au cours des dernières années, les tatouages ont gagné en popularité, concernant jusqu’à 20 à 25 % de la population dans certains pays, et même 2 fois plus chez les jeunes générations. Cette popularité croissante des tatouages soulève toutefois des questions concernant leur sécurité et leur impact sur la santé à long terme.
Jusqu’à présent, seulement 3 études ont cherché à identifier un lien potentiel entre l’encre de tatouage et un risque accru de cancer, particulièrement le lymphome, le myélome multiple et le carcinome basocellulaire. Les études rencontrent des difficultés méthodologiques, notamment du fait des très nombreux facteurs confondants possibles.
De la peau aux ganglions lymphatiques
Lorsqu’un tatouage est réalisé, une partie de l’encre migre de la peau vers le sang et s’accumule dans les ganglions lymphatiques régionaux. Les particules contenues dans l’encre peuvent ensuite être transportées par la circulation générale vers d’autres organes.
L’encre noire en particulier, contient du noir de carbone et des hydrocarbures aromatiques polycycliques, parmi lesquels le benzo(a)pyrène, classé comme cancérogène par l’Agence internationale de recherche sur le cancer. Il est donc pertinent de s’interroger sur les conséquences néfastes des tatouages sur la peau, sur le système immunitaire et sur d’autres organes.
De plus, l’encre utilisée produit une inflammation au site d’injection, à l’origine d’une inflammation chronique qui pourrait augmenter le risque de prolifération cellulaire anormale, et notamment de cancer cutané et de lymphome.
Pour améliorer le contrôle des facteurs confondants, une équipe nordique a mené deux études sur des jumeaux, qui partagent un grand nombre de facteurs génétiques et environnementaux. La première est une étude de cohorte, sur plus de 2300 jumeaux, la seconde une étude cas-témoins menée sur 316 jumeaux.
Un risque augmenté de cancers cutanés et de lymphomes
Dans l’étude cas-témoins, l’analyse individuelle montre un sur-risque de cancer de la peau quelle que soit la surface occupée par le tatouage. En comparaison avec les personnes non tatouées, le risque de cancer cutané (de tout type à l’exception du carcinome basocellulaire) augmente de 62 % chez celles qui sont tatouées (HR 1,62 [95 % CI : 1,08 à 2,41]). Le risque paraît encore supérieur quand le tatouage dépasse la taille d’une main (HR 2,37 [1,11 à 5,06]).
Toujours dans l’étude cas-témoins, le risque de lymphome apparaît dépendant de la taille du tatouage. Il n’est pas retrouvé dans les analyses qui ne tiennent pas compte de celle-ci, en revanche, le risque augmente à partir d’une surface supérieure à la paume d’une main (HR 2,73 [1,33 à 5,60]).
Le faible nombre de cas de cancer de la vessie ou des voies urinaires n’a pas permis d’étudier le lien entre les tatouages et ces types de cancers.
Dans l’étude de cohorte, le risque de cancer de la peau (hors carcinome à cellules basales) est presque multiplié par 4 en comparaison avec l’absence de tatouage (HR 3,91 [1,42 à 10,8]). Le risque de carcinome basocellulaire est estimé à 2,83 [1,30 à 6,16]. Dans cette analyse, il n’est pas possible d’estimer les effets des tatouages sur le risque de lymphome.
Les pigments sont-ils seuls responsables ou s’agit-il d’une réaction immunitaire ?
Dans cette étude, les auteurs développent l’hypothèse que les dépôts d’encre interagissent avec les tissus avoisinants, provoquant une augmentation de la prolifération cellulaire, et augmentant ainsi le risque de cancer.
Le mécanisme implique une réponse immunologique, déjà étudiée, par exemple, dans le cas du lymphome anaplasique à grandes cellules, type rare de lymphome à cellules T, qui peut apparaître après la pose d’implants mammaires. Les auteurs remarquent que cette voie n’implique pas obligatoirement des agents spécifiques contenus dans l’encre, même si la présence de substance cancérogène ajoute une part de risque.
Ils estiment donc que les effets préventifs des restrictions européennes (REACH), interdisant l’utilisation de certains pigments et substances potentiellement cancérogènes, et destinées à réduire l'exposition à une longue liste de composés cancérogènes connus ou suspectés, pourraient être moins efficaces que prévus initialement.
Au-delà du mécanisme précis du lien potentiel entre tatouages et cancer, d’autres questions se posent et restent à clarifier, comme la sécurité des procédures laser utilisées pour « effacer » les tatouages : réduire la taille des particules d’encre augmente encore leur potentiel migratoire, et l’on peut se demander où ces particules terminent leur course.
Pour les auteurs, il est désormais nécessaire de prendre en compte et d’informer sur les risques associés à l’encre de tatouage.
References
Clemmensen SB, Mengel-From J, Kaprio J, et al. Tattoo ink exposure is associated with lymphoma and skin cancers - a Danish study of twins. BMC Public Health. 2025 Jan 15;25(1):170. doi: 10.1186/s12889-025-21413-3.
_______________________________
Dosage de la vitamine B12 : vous avez dit normal ?
Dr Philippe Tellier | 07 Mars 2025
Les taux sériques normaux de vitamine B12 sont définis indépendamment de l’âge. Une étude transversale amène à s’interroger sur les limites de normalité chez le sujet âgé. Faut-il par ailleurs prendre en compte la forme biologiquement active de la vitamine B12 pour affiner les critères décisionnels ?
La vitamine B12 joue un rôle de premier plan dans le métabolisme des acides gras et des acides aminés, tout autant que dans la biosynthèse des nucléotides de l’ADN. Il n’est donc pas surprenant qu’un déficit en B12 soit à l’origine de troubles multiples, notamment d’un dysfonctionnement neurologique particulièrement illustratif, au même titre que la classique anémie macrocytaire.
Des altérations structurelles, voire purement fonctionnelles (et réversibles dans ce cas), de la myéline pourraient être en cause, par exemple dans le cas de la sclérose combinée de la moelle.
De quoi susciter une certaine curiosité, d’autant que la fréquence des déficits en B12 apparaît élevée au sein de la population générale, notamment chez les sujets âgés et les végétaliens.
Ce qui réactualise des tableaux hématologiques et neurologiques connus de longue date et parfois quelque peu oubliés, le vieillissement de la population et l’adoption croissante de certaines habitudes alimentaires y étant pour beaucoup.
Dans la circulation sanguine, cette vitamine se lie à des protéines de transport, les transcobalamines (principalement la transcobalamine II), qui l’amènent vers les tissus et les organes-cibles sous sa forme active.
Une étude transversale : 231 participants
Or, le dosage sanguin de la vitamine B12 prend en compte sa forme active et inactive, ce qui ne serait pas sans poser problème, comme le suggèrent les résultats d’une étude de cohorte transversale dans laquelle ont été inclus 231 sujets âgés (âge médian 71,2 ans) en bonne santé apparente, dont l’objectif était d’évaluer si des taux de B12 dans la plage normale telle qu’actuellement définie, peuvent être associés à des signes mesurables de lésion ou de dysfonctionnement neurologique.
Dans tous les cas, les taux sanguins de B12 totale ont été mesurés automatiquement par électrochémiluminescence, la valeur médiane étant estimée à 414,8 pmol/l (écart interquartile 282,7–557,0), autrement dit, des valeurs situées dans l’intervalle de normalité actuellement défini par des bornes respectives de 200 et 800,0 pg/mL.
Les fractions biologiquement inactives (holo-haptocorrine, Holo-HC) et actives (holo-transcobalamine, Holo-TC) ont été prises en compte dans les dosages systématiques.
Diverses variables ont été évaluées afin d’apprécier la qualité de la conductivité nerveuse qui peut être mise à mal par le manque en vitamine B12. Il s’agit en premier lieu des potentiels évoqués visuels (PEV), mais aussi de la vitesse du traitement cognitif qui intègre bien d’autres éléments que l’intégrité de la myéline.
Une IRM cérébrale a par ailleurs été réalisée systématiquement à la recherche d’hypersignaux de la substance blanche (HSB), parallèlement au dosage sérique de biomarqueurs liés à la neurodégénérescence (comme la protéine Tau) et à l’atteinte astrocytaire.
Des taux trop faibles ou trop élevés de B12 quoique « normaux » seraient associés à des modifications neurologiques
Les taux sériques faibles de vitamine B12 (tout particulièrement d’Holo-TC) ont ainsi été associés à : (1) un allongement significatif de la latence des PEV (p = 0,023), ce qui pourrait témoigner d’un ralentissement de la vitesse de conduction de l’influx au sein des gaines de myéline ; (2) une diminution de la vitesse du traitement cognitif de l’information, cet effet négatif étant accentué par l’âge (β standardisé = –2,39 ; p = 0,006) ; (3) un volume d’HSB plus élevé en IRM (β = –0,21 ; p = 0,039).
Les taux élevés de B12, notamment de sa forme inactive (Holo-HC) ont, pour leur part, été associés à des taux sériques plus élevés de protéine Tau (β = 0,22 ; p = 0,015), témoignant d’une dégénérescence axonale accentuée.
Cette étude transversale amène à s’interroger sur la validité des seuils retenus pour définir l’intervalle de normalité des taux sériques de vitamine B12 chez le sujet âgé. Il semble que, même au sein de la plage « normale », des taux faibles soient associés à des modifications tant fonctionnelles que structurelles (mais infracliniques) du système nerveux central, hypothétiquement liées à des modifications de la myéline ou d’autres composants de ce dernier.
Le sujet âgé serait plus vulnérable au manque en vitamine B12, même quand il apparaît modeste et non reconnu si l’on se réfère aux critères diagnostiques actuels. Des taux élevés de cette vitamine pourraient, par ailleurs, être associés à des effets délétères en augmentant le risque de dégénérescence neuronale.
Des hypothèses à valider
Faut-il pour autant redéfinir l’intervalle de normalité des taux sériques de B12, en distinguant ses formes active et inactive ? Ce serait aller un peu vite en besogne. Les limites de cette étude transversale qui porte sur un effectif restreint sont à prendre en compte.
La pertinence des paramètres utilisés pour juger de l’intégrité structurelle et fonctionnelle du cerveau peut prêter à discussion, tout autant que l’absence de lien de causalité entre les troubles neurologiques et les taux sériques de vitamine B12.
Des études de cohorte prospectives de longue haleine sont nécessaires pour valider (ou non) ces hypothèses, au demeurant intéressantes, qui amènent à s’interroger sur ce qu’est la normalité biologique dans le cas de la vitamine B12.
Il n’est pas rare de constater, dans la pratique courante, une discordance entre les taux sériques de B12 et les données cliniques ou biologiques, une raison de plus pour aller plus loin…
References
Beaudry-Richard A, Abdelhak A, Saloner R, et al. Vitamin B12 Levels Association with Functional and Structural Biomarkers of Central Nervous System Injury in Older Adults. Ann Neurol. 2025 Feb 10. doi: 10.1002/ana.27200.
_____________________________
Fluoration de l’eau : un danger pour le QI des enfants ?
Pr Jean-Jacques Baudon | 03 Avril 2025
A partir de 74 publications qui rassemblaient des données éparses et hétérogènes, des auteurs ont établi une relation inverse entre apports en fluor et QI des enfants. Ces résultats ont suscité la polémique. La controverse sur la fluoration de l’eau potable n’est pas close !
Robert Kennedy Jr, ministre de la Santé du gouvernement américain actuel, a fait de l’opposition à la fluoration (adjonction de fluor sous forme d’ions fluorure) de l’eau de boisson) un des axes de sa politique de santé, considérant que cette pratique pourrait être responsable d’arthrites, de troubles neurologiques, de maladies des os, et de troubles du développement.
Aux Etats-Unis, environ 63 % de la population bénéficie d’eau du robinet supplémentée en fluorure. Cette pratique répandue dans plus de 20 pays dans le but de prévenir les caries dentaires des enfants, commence à être remise en question par des experts de Santé publique.
Parallèlement, des chercheurs partagent leurs préoccupations sur l’impact de la fluoration à long terme et sur le quotient intellectuel des enfants, et certaines études interrogent la sécurité et l’efficacité de cette mesure.
Du fluor pour prévenir les caries
Le fluor se trouve naturellement dans certaines eaux. Il peut également être ajouté par supplémentation du circuit de distribution d’eau courante, ou encore via les pâtes dentifrices ou le sel, pour prévenir les caries. L’eau de boisson est la principale source des apports en fluor, l’OMS recommande une concentration entre 0,5 et 1,5 mg/L dans les eaux consommées.
A partir de 1,5 mg/L, le risque de fluorose dentaire peut apparaître et, au-delà de 3 mg/L, une fluorose osseuse peut survenir à long terme. L’exposition totale d’un individu dépend aussi des sources alimentaires, de produits dentaires, d’émissions industrielles et produits pharmaceutiques.
Certaines données suggèrent que l’exposition au fluorure pourrait affecter le développement cérébral et font soupçonner que des apports élevés pourraient exercer des effets neurotoxiques. Ces constatations reposent largement sur des études menées en Chine, dans des régions de fluorose endémique, qui ont des limites dans leur conception et leurs méthodes.
Néanmoins, des études provenant de dix autres pays ont également été publiées à ce sujet. Depuis, des méta-analyses sur l’exposition au fluor et le quotient intellectuel (QI) des enfants ont été menées, dont trois ont estimé les apports par le dosage urinaire des fluorures.
Une revue de la littérature avec méta-analyses regroupant 74 études
Des chercheurs en toxicologie de l’Institut National des Sciences de l’Environnement (Caroline du Nord) ont procédé à une nouvelle revue systématique et méta-analyse afin d’étudier la relation entre exposition aux fluorures et QI des enfants (1).
Les bases de données BIOSIS, Embase, PsycInfo, PubMed, Scopus, Web of Sciences, CNK1, Wanfang, ont été explorées à la recherche d’études publiées entre juin 2020 et janvier 2024, ayant estimé individuellement et par groupes l’exposition aux fluorures et son lien avec le QI des enfants.
L’extraction des données de la littérature a suivi les recommandations des Meta-Analysis of Observational Studies in Epidemiology (MOOse). Les risques de biais (caractérisation de l’exposition au fluor et évaluation des résultats) ont été évalués par deux évaluateurs indépendants.
Les analyses ont concerné : i) la méta-analyse des effets moyens (incluant les études qui rapportent les scores de QI moyen et le niveau d’exposition d’au moins un groupe exposé et un groupe de référence) ; ii) les effets moyens dose-réponse ; iii) la méta-analyse des courbes de régression.
Une analyse de sensibilité a évalué l’impact de tous les groupes exposés combinés en comparaison d’un groupe de référence. Les différences moyennes standardisées et les intervalles de confiance ont été groupés afin d’évaluer l’impact de tous les groupes exposés comparés au groupe de référence. Des associations potentielles non linéaires ont été recherchées.
Pour examiner les associations avec les apports de fluorure les plus bas, une analyse de sous-groupes a été limitée à des taux inférieurs à 4 mg/L, de 0 à 2 mg/L et inférieurs à 1,5 mg/L compatibles avec les recommandations de l’OMS.
Au total, 74 publications (64 études transversales, 10 études prospectives de cohorte) remplissaient les critères d’inclusion dont 65 l’ont été dans les analyses principales et 9 dans les analyses de sensibilité. La majorité des études a été conduite en Chine (n = 45), les autres au Canada (3), Inde (12), Iran (4), Mexique (4), Pakistan (2) et 1 dans d’autres pays (Nouvelle Zélande, Espagne, Danemark, Taiwan), mais aucune aux Etats-Unis.
Une association inverse entre exposition aux fluorures et QI des enfants
Des associations inverses entre l’exposition aux fluorures et le QI des enfants ont été rapportées dans 64 études, parmi lesquelles 52 ont été jugées à haut risque de biais et 22 à bas risque.
La méta-analyse des effets moyens des 59 études avec mesures d’exposition aux fluorures et scores moyens de QI (n = 20 932 enfants, 47 études à haut risque de biais, 12 à risque faible) a montré que, par rapport aux enfants exposés à des niveaux de fluorure plus faibles, les enfants exposés à des niveaux plus élevés (mesurés dans l’eau, les urines, ou la fluorose dentaire) avaient des scores de QI statistiquement significativement plus faibles (différences moyennes standardisées (DMS) -0,45 [IC -0,57 à -0,33] ; p < 0,001), et après restriction de l’analyse aux études à bas risque de biais, DMS -0,19 (IC -0,35 à -0,04). Les analyses statistiques ont montré une grande hétérogénéité (p < 0,001) et des biais de publication (p < 0,001).
L’analyse par sous-groupes selon le sexe, l’âge, la localisation, etc., a confirmé l’association inverse entre QI et exposition au fluor. Cette analyse n’a pas expliqué une grande part de l’hétérogénéité globale, qui était néanmoins moins importante dans une série iranienne.
Un effet dose-réponse
La méta-analyse des effets moyens dose-réponse a inclus 38 études et exclu celles où existait une co-exposition à l’arsenic ou à l’iode. Les résultats du groupe de 31 études avec les mesures de fluorure dans l’eau de boisson (n = 12 487 enfants ; 24 à haut risque de biais, 7 à bas risque) et l’analyse de 20 études avec dosage des taux moyens de fluorure dans les urines (n = 9756 ; 10 avec risque important de biais, 10 à bas risque) ont montré que les scores de QI les plus bas étaient associés aux taux les plus élevés d’exposition aux fluorures.
Dans les modèles linéaires, la DMS entre groupe exposé et groupe de référence était de -15 (IC -0,20 à -0,11 ; p < 0,001) pour les taux de fluorure dans l’eau, et de -0,15 (IC -0,23 à -0,07 ; p < 0,001) pour les taux urinaires.
Sur la base du taux de fluorure dans l’eau, l’association demeurait inverse pour des taux inférieurs à 4 mg/L et 2 mg/L. A 1,5 mg/L, l’association était nulle mais en se limitant aux publications à faible risque de biais, l’association était vérifiée. Dans les études basées sur les taux de fluorure dans les urines, les associations sont restées inverses à moins de 4 mg/L, moins de 2 mg/L et moins de 1,5 mg/L.
La méta-analyse des courbes de régression de 13 études (n = 4475 ; 2 à haut risque de biais, 11 à bas risque), a montré qu’une augmentation de 1 mg/L de fluorure dans les urines était associée à une diminution de 1,83 points de QI (IC -2,33 à -0,93 ; p < 0,001).
En se limitant aux études à faible risque de biais, la baisse du score était de -1,14 (IC -1,68 à -0,61 ; p < 0,001). L’analyse selon les risques de biais par sexe, pays, évaluation des résultats, exposition pré- ou post-natale a aussi mis en évidence les associations inverses entre les mesures d’exposition aux fluorures et le QI.
En conclusion, cette méta-analyse a montré des associations inverses et une association dose-réponse entre les mesures de fluorure dans les urines et dans l’eau des réseaux et le QI des enfants à partir d’une revue de la littérature épidémiologique couvrant des pays multiples.
Des résultats commentés : à interpréter prudemment pour les uns…
Le commentaire de Steven M. Levy (Université d’Iowa, Département de Dentisterie) souligne l’incertitude des résultats (2). En raison des limites des données disponibles et des critères d’inclusion et d’exclusion, ils ne reflèteraient pas les connaissances actuelles sur les associations possibles entre l’adjonction de fluor dans l’eau du réseau et le neurodéveloppement.
L’utilisation de cet article pour déterminer des risques serait alors sujette à des réserves, sachant que les fluorures sont importants pour prévenir les caries à l’échelle communautaire et individuelle.
Une revue par un comité indépendant des Académies de Sciences et de Médecine a relevé beaucoup d’insuffisances dans la méta-analyse qui pourraient invalider les résultats.
Alors qu’un juge fédéral a récemment émis que l’adjonction de fluorure dans l’eau pourrait faire courir un risque non raisonnable et que l’Agence de Protection de l’Environnement devrait prendre des mesures de régulation, une meilleure interprétation des données de cet article est souhaitable.
Les auteurs affirment vouloir améliorer la transparence, mais ils n’ont pas fourni le contexte sur les origines des analyses. La difficulté d’évaluation du développement psychomoteur n’est pas discutée. Egalement, les lecteurs ne sont pas avertis que des revues indépendantes du NASEM, dépendantes du NTP (National Toxicology Program), avaient exprimé des réserves et recommandé une reconsidération de nombreux aspects scientifiques, dont l’application des critères de risques de biais, l’absence de transparence des données et une rigueur statistique insuffisante.
Les études sur l’animal ne sont pas citées. Celles-ci ne rapportent, aux taux appropriés de fluorure, aucune différence des performances motrices, sensorielles, d’apprentissage et de la mémoire.
La médiocre qualité des études conduites pour identifier les niveaux d’exposition proches des taux recommandés pour la fluoration de l’eau doit être soulignée. La principale méta-analyse repose sur toutes les publications combinées (n = 59) dont la plupart ont le risque le plus élevé de biais (n = 47).
Les publications avec le plus bas risque (n = 12) ont montré un effet négligeable (DMS -0,19 [IC -0,35 à -0,04]) avec une hétérogénéité très importante ; la majorité d’entre elles ne montre pas d’association négative (8/12) entre les fluorures et le QI. Deux études de cohorte qui évaluent l’exposition via le taux de fluorure dans l’eau ne mettent pas en évidence d’associations négatives.
De plus, les fluorures ont une demi-vie courte et leur taux varie quotidiennement. Une étude menée à Mexico n’a pas montré d’association entre un prélèvement urinaire ponctuel et le taux plasmatique. Taylor et al. ont inclus des études qui utilisaient un prélèvement urinaire ponctuel comme mesure valide de l’exposition, ce qui a permis de retenir plus d’études, mais de mauvaise qualité.
Une autre critique est l’absence quasi complète du contexte d’exposition aux fluorures. La fluoration de l’eau est recommandée pour les nourrissons de familles à faibles revenus car ils peuvent ne pas se brosser les dents ni consulter un dentiste.
Aucune mention n’est faite des plages d’exposition aux fluorure cliniquement pertinentes ni aucune discussion sur le manque de pertinence de la plupart des conclusions de l’article sur la Santé publique ou pour guider les pratiques individuelles d’hygiène dentaire.
De fait, l’article peut inquiéter sur l’utilisation quotidienne de produits dentaires et sur la fluoration des eaux. Kumar et al. montrent dans leur méta-analyse que l’exposition aux fluorures à la concentration utilisée dans l’eau de distribution n’est pas associée à une baisse des QI mais que des taux de fluorure plus importants dans les zones endémiques nécessitent des investigations complémentaires (3).
Dans la discussion, la partie concernant les méta-analyses précédentes peut induire en erreur : il est affirmé que les effets moyens étaient consistants avec 6 méta-analyses précédentes, alors que celle de Kumar a concerné séparément les associations entre QI et taux de fluoration inférieurs et supérieurs à 1,5 mg/L, montrant nettement que les tests sur les sous-groupes ne devaient pas être combinés.
D’autres limites sont relevées. Le taux de fluoration de l’eau généralement constaté est de 0,7 mg/L, ce qui correspond à une différence de l’ordre de de 0,5 mg/L avec une teneur faible, de l’ordre de 0,2 mg/L.
Cependant, Taylor se base sur une différence de 1 mg/L dans les calculs, doublant artificiellement l’impact estimé sur le QI. Les études les plus récentes, les unes incluses dans la méta-analyse, les autres non, montrent généralement une association faible ou nulle entre fluoration et QI.
En fait, les associations ne sont pas significatives dans les études réalisées dans les régions où le taux de fluorure de l’eau est inférieur à 1,5 mg/L, que l’on considère l’ensemble des études ou uniquement celles à faible risque de biais.
Du fait de ces nombreuses réserves, et d’autres exposées dans ce commentaire, son auteur incite les lecteurs à être très prudents pour tirer des conclusions sur des associations possibles entre exposition aux fluorure et QI bas, particulièrement pour les concentrations les plus faibles. SM Levy, en tant que dentiste de Santé publique, souligne qu’il n’existe aucune preuve d’association entre le QI et les taux de fluor dans l’eau inférieurs à 1,5 mg/L.
Aussi, en dépit de la possibilité d’association entre le QI et des taux élevés de fluor dans l’eau, il estime qu’il n’existe aucune preuve d’un effet nocif du fluor apporté par l’eau du réseau.
… qui incitent à réévaluer la fluoration systématique de l’eau, pour d’autres
Lanphear B. et al. de l’Université de Vancouver ont une autre lecture de ces méta-analyses (4). Pour eux, il est temps de réévaluer l’exposition systémique au fluor.
En 2015, le service de santé publique américain (PHS) a baissé la recommandation de l’apport en fluor par l’eau de boisson, passant de concentrations de 0,7 - 1,2 mg/L à 0,7 mg/L, afin de réduire le risque de fluorose dentaire tout en conservant l’effet préventif sur les caries.
La même année, le NTP a mené une revue systématique et méta-analyse dans le but d’évaluer l’association entre l’exposition aux fluorures et les scores de QI des enfants. Neuf ans plus tard, Taylor et al. ont conduit un trio de méta-analyses avec des analyses de sensibilité.
Leur vaste étude montre une association inverse entre le QI et les taux de fluor dans l’eau et les urines, soulignant la nécessité de réévaluer les risques du fluor sur le développement cérébral précoce.
La fluoration de l’eau de boisson est basée sur la découverte par Trendley Dean de la manière dont les fluorures préviennent les caries. Dans les années 30, il a été montré que la concentration de 1 mg/L dans l’eau de boisson est optimale pour protéger des caries avec un risque minimum de fluorose dentaire.
En 1944, un éditorial du Journal of the American Dental Association faisait valoir que la prévention des caries par le fluor dans l’eau de boisson était séduisante mais s’inquiétait du fait que l’adjonction d’une substance hautement toxique dans l’eau de boisson était potentiellement nuisible ce qui pourrait dépasser les avantages.
Depuis, si les caries dentaires sont endémiques, une réduction dans les villes où le fluor a été introduit dans l’eau du réseau est observée. En 1971, le National Institute for Dental Research a initié un programmede prévention des caries par fluoration de l’eau en stratégie primaire.
Depuis, le taux des caries a baissé aux Etats-Unis et dans d’autres pays après fluoration de l’eau de boisson, mais il a également diminué dans les pays sans supplémentation, ce qui peut être dû à l’utilisation de fluor dans les dentifrices ou aux stratégies de réduction des apports en sucre. Cependant, la réduction de la consommation de sucre ne fait pas partie de la stratégie américaine.
Les scientifiques ont montré depuis que la capacité du fluor à prévenir les caries reposait sur son action topique sur la surface dentaire plutôt que sur l’incorporation dans les structures minéralisées de la dent en formation. Quantifier le bénéfice de la fluoration de l’eau de boisson est difficile car le brossage des dents avec des dentifrices fluorés est déjà très efficace pour la prévention des caries.
Une revue Cochrane de 2015 a montré que la fluoration de l’eau était associée à une réduction de 25 % caries des enfants mais a relevé que la plupart des études étaient de qualité médiocre et avaient été réalisées avant la généralisation de la fluoration des dentifrices. La revue Cochrane de 2024, portant sur 21 études, montre une réduction bien moindre des caries, pas supérieure à 4 % et possiblement nulle.
Taylor et al. ont inclus 74 études dans leur méta-analyse, pour la plupart transversales, très hétérogènes et comportant un risque de biais avec des incertitudes, ces deux derniers points étant évalués à l’aide d’analyses de sensibilité.
Dans leur première méta-analyse de 59 études ils ont mis en évidence des associations inverses entre l’exposition élevée et basse mesurée dans l’eau, l’urine ou la fluorose dentaire, et les score de QI des enfants (DMS -0,45 [IC -0,57 à -0,33]), y compris après restriction de l’analyse aux études à bas risque de biais (DMS -0,19 [IC -0,35 à -0,04]).
Pour les tests de QI standardisés, une moyenne de 100 ± 15, une DMS de 0,5 est équivalente à 7,5 points de QI ; une DMS de -0,19 correspond à une baisse de QI de 2,8 points.
La 2e méta-analyse examine l’association dose/réponse entre fluor et scores de QI dans 31 études avec mesure dans l’eau de boisson et 20 études avec mesure dans les urines. La DMS entre groupe exposé et groupe de référence était de -0,15 (IC -0,20 à –0,11) sur la base des taux dans l’eau et de -0,15 (IC -0,23 à -0,07) sur la base des taux urinaires, correspondant à une diminution de QI de 2,25.
Dans 4 études à bas risque de biais, Taylor et al. ont trouvé que des concentrations de fluor inférieures à 2 mg/L étaient significativement associées à un QI plus bas (DMS -0,33), soit une baisse de QI de 4,95 points. Dans les études avec des concentrations dans l’eau inférieures à 1,5 mg/L, aucune association significative n’a été rapportée mais la petite taille de l’échantillon a pu contribuer au résultat nul.
A contrario, dans 4 études avec bas risque de biais, basées sur un taux de fluor urinaire inférieur à 1,5 mg/L, concentration habituelle dans les pays ajoutant du fluor, une baisse de QI a été constatée (DMS -0,08 [IC -0,15 à -0,002]) équivalente à une baisse de 1,2 point.
Dans la 3e méta-analyse, Taylor et al. ont examiné les résultats de 13 études rapportant les associations entre concentrations urinaires individuelles de fluorure et scores de QI. Une augmentation de 1 mg/L était associée à une baisse de QI de 1,63 point.
En se limitant aux analyses des 11 études avec faible risque de biais, une augmentation de 1 mg/L des fluorures urinaires était significativement associée à une baisse de QI de 1,14 point. L'absence d'association significative pour des taux de fluorure inférieurs à 1,5 mg/L dans l'eau ne disculpe pas le fluorure comme facteur de risque de baisse du QI dans les régions supplémentées, car l'eau potable n'est pas la seule source d'exposition.
Le taux de fluorure urinaires peut même être considéré comme un biomarqueur qui mesure l’exposition totale au fluor. La distinction entre le fluor dans l’eau et le fluor urinaire est importante car les agences de régulation doivent prendre en compte la totalité des apports pour évaluer les risques.
Les résultats des méta-analyses dose/réponse concernent les populations vulnérables des communautés où l’eau est fluorée. Les auteurs ont précédemment rapporté que les taux de fluorures urinaires des femmes enceintes vivant dans une communauté où l’eau est fluorée sont beaucoup plus élevés que celles des populations non supplémentées.
Dans les villes canadiennes avec fluoration optimale, 5 % des femmes enceintes ont des taux de fluorures urinaires supérieurs à 1,5 mg/L. Les nourrissons alimentés au biberon peuvent avoir des apports en fluor plus élevés que ceux allaités, car le lait de femme n’en comporte que des traces. La fluoration de l’eau est recommandée pour les nourrissons de familles à revenus faibles.
Cependant, elle pourrait imposer un risque supplémentaire dans des populations qui peuvent être exposées à des neurotoxiques comme le plomb. L’eau du robinet peut être filtrée pour réduire l’ingestion de fluor mais toutes les populations ne peuvent s’offrir des filtres.
Aux Etats-Unis, l’Environmental Protection Agency (EPA) devait établir des standards pour les contaminants dans l’eau de boisson publique qui pourraient être dangereux. En 2006, le Conseil de Recherche National a conclu que le taux autorisé de 4 mg/L devrait être abaissé pour réduire le risque de fluorose sévère et de fractures. Cependant, l’EPA n’a pas abaissé le taux maximal permis, à l’inverse d’autres pays et de l’OMS qui recommande un taux maximal de 1,5 mg/L.
L’exposition au fluor est ubiquitaire. Plus de 200 millions de personnes aux Etats-Unis reçoivent de l’eau fluorée à 0,7 mg/L par le système de distribution publique. Les concentrations en fluor excédant la limite supérieure de l’OMS de 1,5 mg/L sont le fait de certains réseaux de distribution ou d’eau de puits privés desservant plus de 2,9 millions de résidents.
A l’échelle mondiale, plus de 180 millions de personnes sont exposées via l’eau provenant du sol à des concentrations supérieures à 1,5 mg/L. Les évaluations de risque ont été focalisées sur la fluorose dentaire mais le fluor pourrait être associé à une atteinte des fonctions supérieures, y compris à des concentrations présentes dans les eaux fluorées de distribution.
Selon ces commentateurs, il est temps pour les organisations de santé et les corps constitués de réévaluer les risques et bénéfices de la fluoration, particulièrement pour les femmes enceintes et les nourrissons.
Au total, la question de la pertinence et de l’innocuité de la fluoration de l’eau de boisson n’est pas tranchée et méritera des travaux supplémentaires.
References
Taylor KW, Eftim SE, Sibrizzi CA, et al. Fluoride Exposure and Children's IQ Scores: A Systematic Review and Meta-Analysis. JAMA Pediatr. 2025 Mar 1;179(3):282-292. doi: 10.1001/jamapediatrics.2024.5542.
Levy SM. Caution needed in interpreting the evidence base on fluoride and IQ. JAMA Pediatrics 2025 ;179 : 231-234 doi :1001//jamapediatrics. 2024.5549
Kumar JV, Moss ME, Liu H, Fisher-Owens S. Association between low fluoride exposure and children's intelligence: a meta-analysis relevant to community water fluoridation. Public Health. 2023 Jun;219:73-84. doi: 10.1016/j.puhe.2023.03.011.
Lanphear BP, Den Besten P, Till C. Time to Reassess Systemic Fluoride Exposure, Again. JAMA Pediatr. 2025 Mar 1;179(3):234-236. doi: 10.1001/jamapediatrics.2024.5549.
Iheozor-Ejiofor Z, Walsh T, Lewis SR, et al. Water fluoridation for the prevention of dental caries. Cochrane Database Syst Rev. 2024 Oct 4;10(10):CD010856. doi: 10.1002/14651858.CD010856.pub3.
_______________________
Le syndrome de l’imposteur opère surtout chez les femmes internes en chirurgie
Dr Jean-Fred Warlin | 09 Janvier 2025
jim.fr
Le syndrome de l’imposteur, est un sentiment auto-entretenu de doute sur sa propre compétence et de manque de confiance en soi. Des sondages ont révélé qu’il touchait davantage les femmes dans plusieurs professions à responsabilité, et ceci malgré leur accès à des postes hiérarchiquement de plus en plus élevés.
Des auteurs américains ont étudié la prévalence de ce syndrome chez de jeunes femmes internes dans différentes spécialités chirurgicales, et leur association avec d’autres facteurs de risque, et l’anxiété et la dépression. Les spécialités concernées ont été orthopédie, urologie, chirurgie viscérale, oto-rhino-laryngologie (ORL), ophtalmologie, gynécologie. Un questionnaire a été adressé aux chirurgiens entre mars et septembre 2022 s’enquérant de leur âge, sexe, statut marital, origine ethnique, nombre d’enfants, titres et ancienneté, durée de travail hebdomadaire, évaluation de la confiance en soi, du sentiment d’adaptation aux tâches attribuées, de l’anxiété et de la dépression.
1200 internes interrogés, un tiers de répondants
Le questionnaire a été envoyé à 1211 internes (338 en chirurgie viscérale, 285 en gynécologie obstétrique, 199 en orthopédie, 145 en urologie, 122 en ORL et 122 en ophtalmologie), mais il n’y a eu que 382 réponses utilisables. On n’a pas noté entre les 118 hommes et les 264 femmes de différences statistiques en ce qui concerne l’âge, l’origine ethnique, l’ancienneté et le nombre d’heures de travail par semaine.
En revanche les femmes étaient très majoritaires en gynécologie obstétrique (59 versus 13 % pour les hommes) plus souvent célibataires (60 vs 45 %), beaucoup plus souvent sans enfant ni parents âgés à charge (88 vs25 %), et beaucoup plus souvent pourvues de diplômes étrangers (9 vs 2,6 %).
Un sentiment très répandu, surtout chez les femmes
Le syndrome de l’imposteur était extrêmement répandu mais encore plus chez les femmes que chez les hommes (97 % versus 86 % ; p < 0,0001). Ceci est d’autant plus vrai que le score est élevé : dans ses formes les plus intenses, il touche 66 % des femmes vs 50 % des hommes. L’anxiété est aussi plus répandue chez les femmes (31 vs 18 %) que chez les hommes, tandis que les symptômes dépressifs sont équitablement répartis.
Les facteurs de risque du syndrome de l’imposteur, étaient le fait d'être gynécologue (59 %, p < 0,0001), d'être célibataire (59,7 %, p = 0,007), de ne pas avoir de personnes à charge (88,3 %, p = 0,001), d'être diplômé étranger (9,1 %, p = 0,024) et d'avoir des symptômes d'anxiété (31,1 % p = 0,012). En utilisant la régression logistique multivariée pour ajuster ces facteurs, la prévalence du syndrome de l’imposteur est restée significativement plus élevée chez les femmes.
Après ajustement en fonction des critères associés (célibat, nombre d’enfants à charge, spécialité chirurgicale, anxiété, etc.), le risque de développer un syndrome de l’imposteur reste plus fort chez les femmes.
Les auteurs suggèrent de développer au sein des services hospitaliers des programmes de bien-être et de détente afin de prendre en compte la détresse morale des chirurgiens et surtout des chirurgiennes, confrontées à l’angoisse de ne pas être à la hauteur de leur tâche.
References
Narayanamoorthy S, McLaren R, Pendam R, Minkoff H. Are women residents of surgical specialties at a higher risk of developing imposter syndrome? Am J Surg. 2024 Jan;227:48-51. doi: 10.1016/j.amjsurg.2023.09.025.
Dr Roseline Peluchon | 10 Mars 2025
jim.fr
Au cours des dernières années, les tatouages ont gagné en popularité, concernant jusqu’à 20 à 25 % de la population dans certains pays, et même 2 fois plus chez les jeunes générations. Cette popularité croissante des tatouages soulève toutefois des questions concernant leur sécurité et leur impact sur la santé à long terme.
Jusqu’à présent, seulement 3 études ont cherché à identifier un lien potentiel entre l’encre de tatouage et un risque accru de cancer, particulièrement le lymphome, le myélome multiple et le carcinome basocellulaire. Les études rencontrent des difficultés méthodologiques, notamment du fait des très nombreux facteurs confondants possibles.
De la peau aux ganglions lymphatiques
Lorsqu’un tatouage est réalisé, une partie de l’encre migre de la peau vers le sang et s’accumule dans les ganglions lymphatiques régionaux. Les particules contenues dans l’encre peuvent ensuite être transportées par la circulation générale vers d’autres organes.
L’encre noire en particulier, contient du noir de carbone et des hydrocarbures aromatiques polycycliques, parmi lesquels le benzo(a)pyrène, classé comme cancérogène par l’Agence internationale de recherche sur le cancer. Il est donc pertinent de s’interroger sur les conséquences néfastes des tatouages sur la peau, sur le système immunitaire et sur d’autres organes.
De plus, l’encre utilisée produit une inflammation au site d’injection, à l’origine d’une inflammation chronique qui pourrait augmenter le risque de prolifération cellulaire anormale, et notamment de cancer cutané et de lymphome.
Pour améliorer le contrôle des facteurs confondants, une équipe nordique a mené deux études sur des jumeaux, qui partagent un grand nombre de facteurs génétiques et environnementaux. La première est une étude de cohorte, sur plus de 2300 jumeaux, la seconde une étude cas-témoins menée sur 316 jumeaux.
Un risque augmenté de cancers cutanés et de lymphomes
Dans l’étude cas-témoins, l’analyse individuelle montre un sur-risque de cancer de la peau quelle que soit la surface occupée par le tatouage. En comparaison avec les personnes non tatouées, le risque de cancer cutané (de tout type à l’exception du carcinome basocellulaire) augmente de 62 % chez celles qui sont tatouées (HR 1,62 [95 % CI : 1,08 à 2,41]). Le risque paraît encore supérieur quand le tatouage dépasse la taille d’une main (HR 2,37 [1,11 à 5,06]).
Toujours dans l’étude cas-témoins, le risque de lymphome apparaît dépendant de la taille du tatouage. Il n’est pas retrouvé dans les analyses qui ne tiennent pas compte de celle-ci, en revanche, le risque augmente à partir d’une surface supérieure à la paume d’une main (HR 2,73 [1,33 à 5,60]).
Le faible nombre de cas de cancer de la vessie ou des voies urinaires n’a pas permis d’étudier le lien entre les tatouages et ces types de cancers.
Dans l’étude de cohorte, le risque de cancer de la peau (hors carcinome à cellules basales) est presque multiplié par 4 en comparaison avec l’absence de tatouage (HR 3,91 [1,42 à 10,8]). Le risque de carcinome basocellulaire est estimé à 2,83 [1,30 à 6,16]. Dans cette analyse, il n’est pas possible d’estimer les effets des tatouages sur le risque de lymphome.
Les pigments sont-ils seuls responsables ou s’agit-il d’une réaction immunitaire ?
Dans cette étude, les auteurs développent l’hypothèse que les dépôts d’encre interagissent avec les tissus avoisinants, provoquant une augmentation de la prolifération cellulaire, et augmentant ainsi le risque de cancer.
Le mécanisme implique une réponse immunologique, déjà étudiée, par exemple, dans le cas du lymphome anaplasique à grandes cellules, type rare de lymphome à cellules T, qui peut apparaître après la pose d’implants mammaires. Les auteurs remarquent que cette voie n’implique pas obligatoirement des agents spécifiques contenus dans l’encre, même si la présence de substance cancérogène ajoute une part de risque.
Ils estiment donc que les effets préventifs des restrictions européennes (REACH), interdisant l’utilisation de certains pigments et substances potentiellement cancérogènes, et destinées à réduire l'exposition à une longue liste de composés cancérogènes connus ou suspectés, pourraient être moins efficaces que prévus initialement.
Au-delà du mécanisme précis du lien potentiel entre tatouages et cancer, d’autres questions se posent et restent à clarifier, comme la sécurité des procédures laser utilisées pour « effacer » les tatouages : réduire la taille des particules d’encre augmente encore leur potentiel migratoire, et l’on peut se demander où ces particules terminent leur course.
Pour les auteurs, il est désormais nécessaire de prendre en compte et d’informer sur les risques associés à l’encre de tatouage.
References
Clemmensen SB, Mengel-From J, Kaprio J, et al. Tattoo ink exposure is associated with lymphoma and skin cancers - a Danish study of twins. BMC Public Health. 2025 Jan 15;25(1):170. doi: 10.1186/s12889-025-21413-3.
_______________________________
Dosage de la vitamine B12 : vous avez dit normal ?
Dr Philippe Tellier | 07 Mars 2025
Les taux sériques normaux de vitamine B12 sont définis indépendamment de l’âge. Une étude transversale amène à s’interroger sur les limites de normalité chez le sujet âgé. Faut-il par ailleurs prendre en compte la forme biologiquement active de la vitamine B12 pour affiner les critères décisionnels ?
La vitamine B12 joue un rôle de premier plan dans le métabolisme des acides gras et des acides aminés, tout autant que dans la biosynthèse des nucléotides de l’ADN. Il n’est donc pas surprenant qu’un déficit en B12 soit à l’origine de troubles multiples, notamment d’un dysfonctionnement neurologique particulièrement illustratif, au même titre que la classique anémie macrocytaire.
Des altérations structurelles, voire purement fonctionnelles (et réversibles dans ce cas), de la myéline pourraient être en cause, par exemple dans le cas de la sclérose combinée de la moelle.
De quoi susciter une certaine curiosité, d’autant que la fréquence des déficits en B12 apparaît élevée au sein de la population générale, notamment chez les sujets âgés et les végétaliens.
Ce qui réactualise des tableaux hématologiques et neurologiques connus de longue date et parfois quelque peu oubliés, le vieillissement de la population et l’adoption croissante de certaines habitudes alimentaires y étant pour beaucoup.
Dans la circulation sanguine, cette vitamine se lie à des protéines de transport, les transcobalamines (principalement la transcobalamine II), qui l’amènent vers les tissus et les organes-cibles sous sa forme active.
Une étude transversale : 231 participants
Or, le dosage sanguin de la vitamine B12 prend en compte sa forme active et inactive, ce qui ne serait pas sans poser problème, comme le suggèrent les résultats d’une étude de cohorte transversale dans laquelle ont été inclus 231 sujets âgés (âge médian 71,2 ans) en bonne santé apparente, dont l’objectif était d’évaluer si des taux de B12 dans la plage normale telle qu’actuellement définie, peuvent être associés à des signes mesurables de lésion ou de dysfonctionnement neurologique.
Dans tous les cas, les taux sanguins de B12 totale ont été mesurés automatiquement par électrochémiluminescence, la valeur médiane étant estimée à 414,8 pmol/l (écart interquartile 282,7–557,0), autrement dit, des valeurs situées dans l’intervalle de normalité actuellement défini par des bornes respectives de 200 et 800,0 pg/mL.
Les fractions biologiquement inactives (holo-haptocorrine, Holo-HC) et actives (holo-transcobalamine, Holo-TC) ont été prises en compte dans les dosages systématiques.
Diverses variables ont été évaluées afin d’apprécier la qualité de la conductivité nerveuse qui peut être mise à mal par le manque en vitamine B12. Il s’agit en premier lieu des potentiels évoqués visuels (PEV), mais aussi de la vitesse du traitement cognitif qui intègre bien d’autres éléments que l’intégrité de la myéline.
Une IRM cérébrale a par ailleurs été réalisée systématiquement à la recherche d’hypersignaux de la substance blanche (HSB), parallèlement au dosage sérique de biomarqueurs liés à la neurodégénérescence (comme la protéine Tau) et à l’atteinte astrocytaire.
Des taux trop faibles ou trop élevés de B12 quoique « normaux » seraient associés à des modifications neurologiques
Les taux sériques faibles de vitamine B12 (tout particulièrement d’Holo-TC) ont ainsi été associés à : (1) un allongement significatif de la latence des PEV (p = 0,023), ce qui pourrait témoigner d’un ralentissement de la vitesse de conduction de l’influx au sein des gaines de myéline ; (2) une diminution de la vitesse du traitement cognitif de l’information, cet effet négatif étant accentué par l’âge (β standardisé = –2,39 ; p = 0,006) ; (3) un volume d’HSB plus élevé en IRM (β = –0,21 ; p = 0,039).
Les taux élevés de B12, notamment de sa forme inactive (Holo-HC) ont, pour leur part, été associés à des taux sériques plus élevés de protéine Tau (β = 0,22 ; p = 0,015), témoignant d’une dégénérescence axonale accentuée.
Cette étude transversale amène à s’interroger sur la validité des seuils retenus pour définir l’intervalle de normalité des taux sériques de vitamine B12 chez le sujet âgé. Il semble que, même au sein de la plage « normale », des taux faibles soient associés à des modifications tant fonctionnelles que structurelles (mais infracliniques) du système nerveux central, hypothétiquement liées à des modifications de la myéline ou d’autres composants de ce dernier.
Le sujet âgé serait plus vulnérable au manque en vitamine B12, même quand il apparaît modeste et non reconnu si l’on se réfère aux critères diagnostiques actuels. Des taux élevés de cette vitamine pourraient, par ailleurs, être associés à des effets délétères en augmentant le risque de dégénérescence neuronale.
Des hypothèses à valider
Faut-il pour autant redéfinir l’intervalle de normalité des taux sériques de B12, en distinguant ses formes active et inactive ? Ce serait aller un peu vite en besogne. Les limites de cette étude transversale qui porte sur un effectif restreint sont à prendre en compte.
La pertinence des paramètres utilisés pour juger de l’intégrité structurelle et fonctionnelle du cerveau peut prêter à discussion, tout autant que l’absence de lien de causalité entre les troubles neurologiques et les taux sériques de vitamine B12.
Des études de cohorte prospectives de longue haleine sont nécessaires pour valider (ou non) ces hypothèses, au demeurant intéressantes, qui amènent à s’interroger sur ce qu’est la normalité biologique dans le cas de la vitamine B12.
Il n’est pas rare de constater, dans la pratique courante, une discordance entre les taux sériques de B12 et les données cliniques ou biologiques, une raison de plus pour aller plus loin…
References
Beaudry-Richard A, Abdelhak A, Saloner R, et al. Vitamin B12 Levels Association with Functional and Structural Biomarkers of Central Nervous System Injury in Older Adults. Ann Neurol. 2025 Feb 10. doi: 10.1002/ana.27200.
_____________________________
Fluoration de l’eau : un danger pour le QI des enfants ?
Pr Jean-Jacques Baudon | 03 Avril 2025
A partir de 74 publications qui rassemblaient des données éparses et hétérogènes, des auteurs ont établi une relation inverse entre apports en fluor et QI des enfants. Ces résultats ont suscité la polémique. La controverse sur la fluoration de l’eau potable n’est pas close !
Robert Kennedy Jr, ministre de la Santé du gouvernement américain actuel, a fait de l’opposition à la fluoration (adjonction de fluor sous forme d’ions fluorure) de l’eau de boisson) un des axes de sa politique de santé, considérant que cette pratique pourrait être responsable d’arthrites, de troubles neurologiques, de maladies des os, et de troubles du développement.
Aux Etats-Unis, environ 63 % de la population bénéficie d’eau du robinet supplémentée en fluorure. Cette pratique répandue dans plus de 20 pays dans le but de prévenir les caries dentaires des enfants, commence à être remise en question par des experts de Santé publique.
Parallèlement, des chercheurs partagent leurs préoccupations sur l’impact de la fluoration à long terme et sur le quotient intellectuel des enfants, et certaines études interrogent la sécurité et l’efficacité de cette mesure.
Du fluor pour prévenir les caries
Le fluor se trouve naturellement dans certaines eaux. Il peut également être ajouté par supplémentation du circuit de distribution d’eau courante, ou encore via les pâtes dentifrices ou le sel, pour prévenir les caries. L’eau de boisson est la principale source des apports en fluor, l’OMS recommande une concentration entre 0,5 et 1,5 mg/L dans les eaux consommées.
A partir de 1,5 mg/L, le risque de fluorose dentaire peut apparaître et, au-delà de 3 mg/L, une fluorose osseuse peut survenir à long terme. L’exposition totale d’un individu dépend aussi des sources alimentaires, de produits dentaires, d’émissions industrielles et produits pharmaceutiques.
Certaines données suggèrent que l’exposition au fluorure pourrait affecter le développement cérébral et font soupçonner que des apports élevés pourraient exercer des effets neurotoxiques. Ces constatations reposent largement sur des études menées en Chine, dans des régions de fluorose endémique, qui ont des limites dans leur conception et leurs méthodes.
Néanmoins, des études provenant de dix autres pays ont également été publiées à ce sujet. Depuis, des méta-analyses sur l’exposition au fluor et le quotient intellectuel (QI) des enfants ont été menées, dont trois ont estimé les apports par le dosage urinaire des fluorures.
Une revue de la littérature avec méta-analyses regroupant 74 études
Des chercheurs en toxicologie de l’Institut National des Sciences de l’Environnement (Caroline du Nord) ont procédé à une nouvelle revue systématique et méta-analyse afin d’étudier la relation entre exposition aux fluorures et QI des enfants (1).
Les bases de données BIOSIS, Embase, PsycInfo, PubMed, Scopus, Web of Sciences, CNK1, Wanfang, ont été explorées à la recherche d’études publiées entre juin 2020 et janvier 2024, ayant estimé individuellement et par groupes l’exposition aux fluorures et son lien avec le QI des enfants.
L’extraction des données de la littérature a suivi les recommandations des Meta-Analysis of Observational Studies in Epidemiology (MOOse). Les risques de biais (caractérisation de l’exposition au fluor et évaluation des résultats) ont été évalués par deux évaluateurs indépendants.
Les analyses ont concerné : i) la méta-analyse des effets moyens (incluant les études qui rapportent les scores de QI moyen et le niveau d’exposition d’au moins un groupe exposé et un groupe de référence) ; ii) les effets moyens dose-réponse ; iii) la méta-analyse des courbes de régression.
Une analyse de sensibilité a évalué l’impact de tous les groupes exposés combinés en comparaison d’un groupe de référence. Les différences moyennes standardisées et les intervalles de confiance ont été groupés afin d’évaluer l’impact de tous les groupes exposés comparés au groupe de référence. Des associations potentielles non linéaires ont été recherchées.
Pour examiner les associations avec les apports de fluorure les plus bas, une analyse de sous-groupes a été limitée à des taux inférieurs à 4 mg/L, de 0 à 2 mg/L et inférieurs à 1,5 mg/L compatibles avec les recommandations de l’OMS.
Au total, 74 publications (64 études transversales, 10 études prospectives de cohorte) remplissaient les critères d’inclusion dont 65 l’ont été dans les analyses principales et 9 dans les analyses de sensibilité. La majorité des études a été conduite en Chine (n = 45), les autres au Canada (3), Inde (12), Iran (4), Mexique (4), Pakistan (2) et 1 dans d’autres pays (Nouvelle Zélande, Espagne, Danemark, Taiwan), mais aucune aux Etats-Unis.
Une association inverse entre exposition aux fluorures et QI des enfants
Des associations inverses entre l’exposition aux fluorures et le QI des enfants ont été rapportées dans 64 études, parmi lesquelles 52 ont été jugées à haut risque de biais et 22 à bas risque.
La méta-analyse des effets moyens des 59 études avec mesures d’exposition aux fluorures et scores moyens de QI (n = 20 932 enfants, 47 études à haut risque de biais, 12 à risque faible) a montré que, par rapport aux enfants exposés à des niveaux de fluorure plus faibles, les enfants exposés à des niveaux plus élevés (mesurés dans l’eau, les urines, ou la fluorose dentaire) avaient des scores de QI statistiquement significativement plus faibles (différences moyennes standardisées (DMS) -0,45 [IC -0,57 à -0,33] ; p < 0,001), et après restriction de l’analyse aux études à bas risque de biais, DMS -0,19 (IC -0,35 à -0,04). Les analyses statistiques ont montré une grande hétérogénéité (p < 0,001) et des biais de publication (p < 0,001).
L’analyse par sous-groupes selon le sexe, l’âge, la localisation, etc., a confirmé l’association inverse entre QI et exposition au fluor. Cette analyse n’a pas expliqué une grande part de l’hétérogénéité globale, qui était néanmoins moins importante dans une série iranienne.
Un effet dose-réponse
La méta-analyse des effets moyens dose-réponse a inclus 38 études et exclu celles où existait une co-exposition à l’arsenic ou à l’iode. Les résultats du groupe de 31 études avec les mesures de fluorure dans l’eau de boisson (n = 12 487 enfants ; 24 à haut risque de biais, 7 à bas risque) et l’analyse de 20 études avec dosage des taux moyens de fluorure dans les urines (n = 9756 ; 10 avec risque important de biais, 10 à bas risque) ont montré que les scores de QI les plus bas étaient associés aux taux les plus élevés d’exposition aux fluorures.
Dans les modèles linéaires, la DMS entre groupe exposé et groupe de référence était de -15 (IC -0,20 à -0,11 ; p < 0,001) pour les taux de fluorure dans l’eau, et de -0,15 (IC -0,23 à -0,07 ; p < 0,001) pour les taux urinaires.
Sur la base du taux de fluorure dans l’eau, l’association demeurait inverse pour des taux inférieurs à 4 mg/L et 2 mg/L. A 1,5 mg/L, l’association était nulle mais en se limitant aux publications à faible risque de biais, l’association était vérifiée. Dans les études basées sur les taux de fluorure dans les urines, les associations sont restées inverses à moins de 4 mg/L, moins de 2 mg/L et moins de 1,5 mg/L.
La méta-analyse des courbes de régression de 13 études (n = 4475 ; 2 à haut risque de biais, 11 à bas risque), a montré qu’une augmentation de 1 mg/L de fluorure dans les urines était associée à une diminution de 1,83 points de QI (IC -2,33 à -0,93 ; p < 0,001).
En se limitant aux études à faible risque de biais, la baisse du score était de -1,14 (IC -1,68 à -0,61 ; p < 0,001). L’analyse selon les risques de biais par sexe, pays, évaluation des résultats, exposition pré- ou post-natale a aussi mis en évidence les associations inverses entre les mesures d’exposition aux fluorures et le QI.
En conclusion, cette méta-analyse a montré des associations inverses et une association dose-réponse entre les mesures de fluorure dans les urines et dans l’eau des réseaux et le QI des enfants à partir d’une revue de la littérature épidémiologique couvrant des pays multiples.
Des résultats commentés : à interpréter prudemment pour les uns…
Le commentaire de Steven M. Levy (Université d’Iowa, Département de Dentisterie) souligne l’incertitude des résultats (2). En raison des limites des données disponibles et des critères d’inclusion et d’exclusion, ils ne reflèteraient pas les connaissances actuelles sur les associations possibles entre l’adjonction de fluor dans l’eau du réseau et le neurodéveloppement.
L’utilisation de cet article pour déterminer des risques serait alors sujette à des réserves, sachant que les fluorures sont importants pour prévenir les caries à l’échelle communautaire et individuelle.
Une revue par un comité indépendant des Académies de Sciences et de Médecine a relevé beaucoup d’insuffisances dans la méta-analyse qui pourraient invalider les résultats.
Alors qu’un juge fédéral a récemment émis que l’adjonction de fluorure dans l’eau pourrait faire courir un risque non raisonnable et que l’Agence de Protection de l’Environnement devrait prendre des mesures de régulation, une meilleure interprétation des données de cet article est souhaitable.
Les auteurs affirment vouloir améliorer la transparence, mais ils n’ont pas fourni le contexte sur les origines des analyses. La difficulté d’évaluation du développement psychomoteur n’est pas discutée. Egalement, les lecteurs ne sont pas avertis que des revues indépendantes du NASEM, dépendantes du NTP (National Toxicology Program), avaient exprimé des réserves et recommandé une reconsidération de nombreux aspects scientifiques, dont l’application des critères de risques de biais, l’absence de transparence des données et une rigueur statistique insuffisante.
Les études sur l’animal ne sont pas citées. Celles-ci ne rapportent, aux taux appropriés de fluorure, aucune différence des performances motrices, sensorielles, d’apprentissage et de la mémoire.
La médiocre qualité des études conduites pour identifier les niveaux d’exposition proches des taux recommandés pour la fluoration de l’eau doit être soulignée. La principale méta-analyse repose sur toutes les publications combinées (n = 59) dont la plupart ont le risque le plus élevé de biais (n = 47).
Les publications avec le plus bas risque (n = 12) ont montré un effet négligeable (DMS -0,19 [IC -0,35 à -0,04]) avec une hétérogénéité très importante ; la majorité d’entre elles ne montre pas d’association négative (8/12) entre les fluorures et le QI. Deux études de cohorte qui évaluent l’exposition via le taux de fluorure dans l’eau ne mettent pas en évidence d’associations négatives.
De plus, les fluorures ont une demi-vie courte et leur taux varie quotidiennement. Une étude menée à Mexico n’a pas montré d’association entre un prélèvement urinaire ponctuel et le taux plasmatique. Taylor et al. ont inclus des études qui utilisaient un prélèvement urinaire ponctuel comme mesure valide de l’exposition, ce qui a permis de retenir plus d’études, mais de mauvaise qualité.
Une autre critique est l’absence quasi complète du contexte d’exposition aux fluorures. La fluoration de l’eau est recommandée pour les nourrissons de familles à faibles revenus car ils peuvent ne pas se brosser les dents ni consulter un dentiste.
Aucune mention n’est faite des plages d’exposition aux fluorure cliniquement pertinentes ni aucune discussion sur le manque de pertinence de la plupart des conclusions de l’article sur la Santé publique ou pour guider les pratiques individuelles d’hygiène dentaire.
De fait, l’article peut inquiéter sur l’utilisation quotidienne de produits dentaires et sur la fluoration des eaux. Kumar et al. montrent dans leur méta-analyse que l’exposition aux fluorures à la concentration utilisée dans l’eau de distribution n’est pas associée à une baisse des QI mais que des taux de fluorure plus importants dans les zones endémiques nécessitent des investigations complémentaires (3).
Dans la discussion, la partie concernant les méta-analyses précédentes peut induire en erreur : il est affirmé que les effets moyens étaient consistants avec 6 méta-analyses précédentes, alors que celle de Kumar a concerné séparément les associations entre QI et taux de fluoration inférieurs et supérieurs à 1,5 mg/L, montrant nettement que les tests sur les sous-groupes ne devaient pas être combinés.
D’autres limites sont relevées. Le taux de fluoration de l’eau généralement constaté est de 0,7 mg/L, ce qui correspond à une différence de l’ordre de de 0,5 mg/L avec une teneur faible, de l’ordre de 0,2 mg/L.
Cependant, Taylor se base sur une différence de 1 mg/L dans les calculs, doublant artificiellement l’impact estimé sur le QI. Les études les plus récentes, les unes incluses dans la méta-analyse, les autres non, montrent généralement une association faible ou nulle entre fluoration et QI.
En fait, les associations ne sont pas significatives dans les études réalisées dans les régions où le taux de fluorure de l’eau est inférieur à 1,5 mg/L, que l’on considère l’ensemble des études ou uniquement celles à faible risque de biais.
Du fait de ces nombreuses réserves, et d’autres exposées dans ce commentaire, son auteur incite les lecteurs à être très prudents pour tirer des conclusions sur des associations possibles entre exposition aux fluorure et QI bas, particulièrement pour les concentrations les plus faibles. SM Levy, en tant que dentiste de Santé publique, souligne qu’il n’existe aucune preuve d’association entre le QI et les taux de fluor dans l’eau inférieurs à 1,5 mg/L.
Aussi, en dépit de la possibilité d’association entre le QI et des taux élevés de fluor dans l’eau, il estime qu’il n’existe aucune preuve d’un effet nocif du fluor apporté par l’eau du réseau.
… qui incitent à réévaluer la fluoration systématique de l’eau, pour d’autres
Lanphear B. et al. de l’Université de Vancouver ont une autre lecture de ces méta-analyses (4). Pour eux, il est temps de réévaluer l’exposition systémique au fluor.
En 2015, le service de santé publique américain (PHS) a baissé la recommandation de l’apport en fluor par l’eau de boisson, passant de concentrations de 0,7 - 1,2 mg/L à 0,7 mg/L, afin de réduire le risque de fluorose dentaire tout en conservant l’effet préventif sur les caries.
La même année, le NTP a mené une revue systématique et méta-analyse dans le but d’évaluer l’association entre l’exposition aux fluorures et les scores de QI des enfants. Neuf ans plus tard, Taylor et al. ont conduit un trio de méta-analyses avec des analyses de sensibilité.
Leur vaste étude montre une association inverse entre le QI et les taux de fluor dans l’eau et les urines, soulignant la nécessité de réévaluer les risques du fluor sur le développement cérébral précoce.
La fluoration de l’eau de boisson est basée sur la découverte par Trendley Dean de la manière dont les fluorures préviennent les caries. Dans les années 30, il a été montré que la concentration de 1 mg/L dans l’eau de boisson est optimale pour protéger des caries avec un risque minimum de fluorose dentaire.
En 1944, un éditorial du Journal of the American Dental Association faisait valoir que la prévention des caries par le fluor dans l’eau de boisson était séduisante mais s’inquiétait du fait que l’adjonction d’une substance hautement toxique dans l’eau de boisson était potentiellement nuisible ce qui pourrait dépasser les avantages.
Depuis, si les caries dentaires sont endémiques, une réduction dans les villes où le fluor a été introduit dans l’eau du réseau est observée. En 1971, le National Institute for Dental Research a initié un programmede prévention des caries par fluoration de l’eau en stratégie primaire.
Depuis, le taux des caries a baissé aux Etats-Unis et dans d’autres pays après fluoration de l’eau de boisson, mais il a également diminué dans les pays sans supplémentation, ce qui peut être dû à l’utilisation de fluor dans les dentifrices ou aux stratégies de réduction des apports en sucre. Cependant, la réduction de la consommation de sucre ne fait pas partie de la stratégie américaine.
Les scientifiques ont montré depuis que la capacité du fluor à prévenir les caries reposait sur son action topique sur la surface dentaire plutôt que sur l’incorporation dans les structures minéralisées de la dent en formation. Quantifier le bénéfice de la fluoration de l’eau de boisson est difficile car le brossage des dents avec des dentifrices fluorés est déjà très efficace pour la prévention des caries.
Une revue Cochrane de 2015 a montré que la fluoration de l’eau était associée à une réduction de 25 % caries des enfants mais a relevé que la plupart des études étaient de qualité médiocre et avaient été réalisées avant la généralisation de la fluoration des dentifrices. La revue Cochrane de 2024, portant sur 21 études, montre une réduction bien moindre des caries, pas supérieure à 4 % et possiblement nulle.
Taylor et al. ont inclus 74 études dans leur méta-analyse, pour la plupart transversales, très hétérogènes et comportant un risque de biais avec des incertitudes, ces deux derniers points étant évalués à l’aide d’analyses de sensibilité.
Dans leur première méta-analyse de 59 études ils ont mis en évidence des associations inverses entre l’exposition élevée et basse mesurée dans l’eau, l’urine ou la fluorose dentaire, et les score de QI des enfants (DMS -0,45 [IC -0,57 à -0,33]), y compris après restriction de l’analyse aux études à bas risque de biais (DMS -0,19 [IC -0,35 à -0,04]).
Pour les tests de QI standardisés, une moyenne de 100 ± 15, une DMS de 0,5 est équivalente à 7,5 points de QI ; une DMS de -0,19 correspond à une baisse de QI de 2,8 points.
La 2e méta-analyse examine l’association dose/réponse entre fluor et scores de QI dans 31 études avec mesure dans l’eau de boisson et 20 études avec mesure dans les urines. La DMS entre groupe exposé et groupe de référence était de -0,15 (IC -0,20 à –0,11) sur la base des taux dans l’eau et de -0,15 (IC -0,23 à -0,07) sur la base des taux urinaires, correspondant à une diminution de QI de 2,25.
Dans 4 études à bas risque de biais, Taylor et al. ont trouvé que des concentrations de fluor inférieures à 2 mg/L étaient significativement associées à un QI plus bas (DMS -0,33), soit une baisse de QI de 4,95 points. Dans les études avec des concentrations dans l’eau inférieures à 1,5 mg/L, aucune association significative n’a été rapportée mais la petite taille de l’échantillon a pu contribuer au résultat nul.
A contrario, dans 4 études avec bas risque de biais, basées sur un taux de fluor urinaire inférieur à 1,5 mg/L, concentration habituelle dans les pays ajoutant du fluor, une baisse de QI a été constatée (DMS -0,08 [IC -0,15 à -0,002]) équivalente à une baisse de 1,2 point.
Dans la 3e méta-analyse, Taylor et al. ont examiné les résultats de 13 études rapportant les associations entre concentrations urinaires individuelles de fluorure et scores de QI. Une augmentation de 1 mg/L était associée à une baisse de QI de 1,63 point.
En se limitant aux analyses des 11 études avec faible risque de biais, une augmentation de 1 mg/L des fluorures urinaires était significativement associée à une baisse de QI de 1,14 point. L'absence d'association significative pour des taux de fluorure inférieurs à 1,5 mg/L dans l'eau ne disculpe pas le fluorure comme facteur de risque de baisse du QI dans les régions supplémentées, car l'eau potable n'est pas la seule source d'exposition.
Le taux de fluorure urinaires peut même être considéré comme un biomarqueur qui mesure l’exposition totale au fluor. La distinction entre le fluor dans l’eau et le fluor urinaire est importante car les agences de régulation doivent prendre en compte la totalité des apports pour évaluer les risques.
Les résultats des méta-analyses dose/réponse concernent les populations vulnérables des communautés où l’eau est fluorée. Les auteurs ont précédemment rapporté que les taux de fluorures urinaires des femmes enceintes vivant dans une communauté où l’eau est fluorée sont beaucoup plus élevés que celles des populations non supplémentées.
Dans les villes canadiennes avec fluoration optimale, 5 % des femmes enceintes ont des taux de fluorures urinaires supérieurs à 1,5 mg/L. Les nourrissons alimentés au biberon peuvent avoir des apports en fluor plus élevés que ceux allaités, car le lait de femme n’en comporte que des traces. La fluoration de l’eau est recommandée pour les nourrissons de familles à revenus faibles.
Cependant, elle pourrait imposer un risque supplémentaire dans des populations qui peuvent être exposées à des neurotoxiques comme le plomb. L’eau du robinet peut être filtrée pour réduire l’ingestion de fluor mais toutes les populations ne peuvent s’offrir des filtres.
Aux Etats-Unis, l’Environmental Protection Agency (EPA) devait établir des standards pour les contaminants dans l’eau de boisson publique qui pourraient être dangereux. En 2006, le Conseil de Recherche National a conclu que le taux autorisé de 4 mg/L devrait être abaissé pour réduire le risque de fluorose sévère et de fractures. Cependant, l’EPA n’a pas abaissé le taux maximal permis, à l’inverse d’autres pays et de l’OMS qui recommande un taux maximal de 1,5 mg/L.
L’exposition au fluor est ubiquitaire. Plus de 200 millions de personnes aux Etats-Unis reçoivent de l’eau fluorée à 0,7 mg/L par le système de distribution publique. Les concentrations en fluor excédant la limite supérieure de l’OMS de 1,5 mg/L sont le fait de certains réseaux de distribution ou d’eau de puits privés desservant plus de 2,9 millions de résidents.
A l’échelle mondiale, plus de 180 millions de personnes sont exposées via l’eau provenant du sol à des concentrations supérieures à 1,5 mg/L. Les évaluations de risque ont été focalisées sur la fluorose dentaire mais le fluor pourrait être associé à une atteinte des fonctions supérieures, y compris à des concentrations présentes dans les eaux fluorées de distribution.
Selon ces commentateurs, il est temps pour les organisations de santé et les corps constitués de réévaluer les risques et bénéfices de la fluoration, particulièrement pour les femmes enceintes et les nourrissons.
Au total, la question de la pertinence et de l’innocuité de la fluoration de l’eau de boisson n’est pas tranchée et méritera des travaux supplémentaires.
References
Taylor KW, Eftim SE, Sibrizzi CA, et al. Fluoride Exposure and Children's IQ Scores: A Systematic Review and Meta-Analysis. JAMA Pediatr. 2025 Mar 1;179(3):282-292. doi: 10.1001/jamapediatrics.2024.5542.
Levy SM. Caution needed in interpreting the evidence base on fluoride and IQ. JAMA Pediatrics 2025 ;179 : 231-234 doi :1001//jamapediatrics. 2024.5549
Kumar JV, Moss ME, Liu H, Fisher-Owens S. Association between low fluoride exposure and children's intelligence: a meta-analysis relevant to community water fluoridation. Public Health. 2023 Jun;219:73-84. doi: 10.1016/j.puhe.2023.03.011.
Lanphear BP, Den Besten P, Till C. Time to Reassess Systemic Fluoride Exposure, Again. JAMA Pediatr. 2025 Mar 1;179(3):234-236. doi: 10.1001/jamapediatrics.2024.5549.
Iheozor-Ejiofor Z, Walsh T, Lewis SR, et al. Water fluoridation for the prevention of dental caries. Cochrane Database Syst Rev. 2024 Oct 4;10(10):CD010856. doi: 10.1002/14651858.CD010856.pub3.
_______________________
Le syndrome de l’imposteur opère surtout chez les femmes internes en chirurgie
Dr Jean-Fred Warlin | 09 Janvier 2025
jim.fr
Le syndrome de l’imposteur, est un sentiment auto-entretenu de doute sur sa propre compétence et de manque de confiance en soi. Des sondages ont révélé qu’il touchait davantage les femmes dans plusieurs professions à responsabilité, et ceci malgré leur accès à des postes hiérarchiquement de plus en plus élevés.
Des auteurs américains ont étudié la prévalence de ce syndrome chez de jeunes femmes internes dans différentes spécialités chirurgicales, et leur association avec d’autres facteurs de risque, et l’anxiété et la dépression. Les spécialités concernées ont été orthopédie, urologie, chirurgie viscérale, oto-rhino-laryngologie (ORL), ophtalmologie, gynécologie. Un questionnaire a été adressé aux chirurgiens entre mars et septembre 2022 s’enquérant de leur âge, sexe, statut marital, origine ethnique, nombre d’enfants, titres et ancienneté, durée de travail hebdomadaire, évaluation de la confiance en soi, du sentiment d’adaptation aux tâches attribuées, de l’anxiété et de la dépression.
1200 internes interrogés, un tiers de répondants
Le questionnaire a été envoyé à 1211 internes (338 en chirurgie viscérale, 285 en gynécologie obstétrique, 199 en orthopédie, 145 en urologie, 122 en ORL et 122 en ophtalmologie), mais il n’y a eu que 382 réponses utilisables. On n’a pas noté entre les 118 hommes et les 264 femmes de différences statistiques en ce qui concerne l’âge, l’origine ethnique, l’ancienneté et le nombre d’heures de travail par semaine.
En revanche les femmes étaient très majoritaires en gynécologie obstétrique (59 versus 13 % pour les hommes) plus souvent célibataires (60 vs 45 %), beaucoup plus souvent sans enfant ni parents âgés à charge (88 vs25 %), et beaucoup plus souvent pourvues de diplômes étrangers (9 vs 2,6 %).
Un sentiment très répandu, surtout chez les femmes
Le syndrome de l’imposteur était extrêmement répandu mais encore plus chez les femmes que chez les hommes (97 % versus 86 % ; p < 0,0001). Ceci est d’autant plus vrai que le score est élevé : dans ses formes les plus intenses, il touche 66 % des femmes vs 50 % des hommes. L’anxiété est aussi plus répandue chez les femmes (31 vs 18 %) que chez les hommes, tandis que les symptômes dépressifs sont équitablement répartis.
Les facteurs de risque du syndrome de l’imposteur, étaient le fait d'être gynécologue (59 %, p < 0,0001), d'être célibataire (59,7 %, p = 0,007), de ne pas avoir de personnes à charge (88,3 %, p = 0,001), d'être diplômé étranger (9,1 %, p = 0,024) et d'avoir des symptômes d'anxiété (31,1 % p = 0,012). En utilisant la régression logistique multivariée pour ajuster ces facteurs, la prévalence du syndrome de l’imposteur est restée significativement plus élevée chez les femmes.
Après ajustement en fonction des critères associés (célibat, nombre d’enfants à charge, spécialité chirurgicale, anxiété, etc.), le risque de développer un syndrome de l’imposteur reste plus fort chez les femmes.
Les auteurs suggèrent de développer au sein des services hospitaliers des programmes de bien-être et de détente afin de prendre en compte la détresse morale des chirurgiens et surtout des chirurgiennes, confrontées à l’angoisse de ne pas être à la hauteur de leur tâche.
References
Narayanamoorthy S, McLaren R, Pendam R, Minkoff H. Are women residents of surgical specialties at a higher risk of developing imposter syndrome? Am J Surg. 2024 Jan;227:48-51. doi: 10.1016/j.amjsurg.2023.09.025.
La santé est un état précaire qui ne laisse augurer rien de bon.
https://www.facebook.com/SOFIA-soci%C3% ... _todo_tour
https://mobile.twitter.com/SOFIA_iade
https://www.facebook.com/SOFIA-soci%C3% ... _todo_tour
https://mobile.twitter.com/SOFIA_iade
