
Peut-être une autre façon d’aborder la ventilation en anesthésie.
OXYMAG
Vol 20 - N° 93 - Avril 2007
p. 15 - 18
© Elsevier Masson SAS, Paris, 2007
Doi : 10.1019/200702712
L’aide inspiratoire comme mode ventilatoire en anesthésie
Fabienne Hadorn
(Infirmière anesthésiste spécialisée, service d’anesthésie, Hôpitaux Universitaires de Genève, Suisse)
Le mode ventilatoire spontané avec aide inspiratoire est plus complexe qu’il n’y paraît, du fait de ses principes de fonctionnement, de ses réglages spécifiques et de l’interaction patient-machine. Les indications d’un tel mode de ventilation en anesthésie sont encore discutées. Les bénéfices potentiels pour le patient sont en cours d’évaluation.
Le mode ventilatoire spontané avec aide inspiratoire (VS-AI) est très largement répandu depuis plusieurs années en réanimation. Si les bénéfices de ce mode de ventilation sont confirmés en réanimation par son emploi quotidien, l’intérêt clinique du mode VS-AI en anesthésie est en cours d’évaluation. Certaines données bibliographiques ont déjà confirmé la validité de ce mode de ventilation dans plusieurs domaines et/ou phases de l’anesthésie [1], [2]. Dans le service d’anesthésiologie des hôpitaux universitaires de Genève (HUG), une place certaine est déjà accordée à ce mode ventilatoire.
En effet, la séquence traditionnelle “induction-curare-intubation-ventilation contrôlée” sans perdre ses prérogatives, peut être envisagée différemment, si l’on tient compte de l’autonomie respiratoire spontanée du patient et si le recours à la pratique du mode ventilatoire VS-AI s’accroît.
Les infections nosocomiales, ainsi que les incidents et accidents relatifs à l’intubation et à la mise du patient sous ventilation mécanique, pourraient peut-être, dans ce mode ventilatoire, être diminués.
Les notions de répercussions induites par l’anesthésie générale, ainsi que celles générées par la ventilation mécanique semblent plus que primordiales, car c’est à de telles connaissances théoriques que les anesthésistes (médecins et infirmiers) se réfèrent pour ventiler un patient de façon adéquate.
Les indications, les contraintes, les risques et bénéfices de l’utilisation de ce mode ventilatoire spontané avec aide inspiratoire en anesthésie seront discutés ici. En effet, même si l’utilisation d’un tel mode ne peut être envisagée de façon systématique, il est décrit comme présentant des bénéfices non négligeables pour le patient. Toutefois, dans certaines situations, la gestion s’avère délicate, voire périlleuse et requiert toute l’expertise du soignant, ce qui sous-tend un apprentissage et un dispositif de formation continue adaptés.
Effets de l’anesthésie générale sur la ventilation
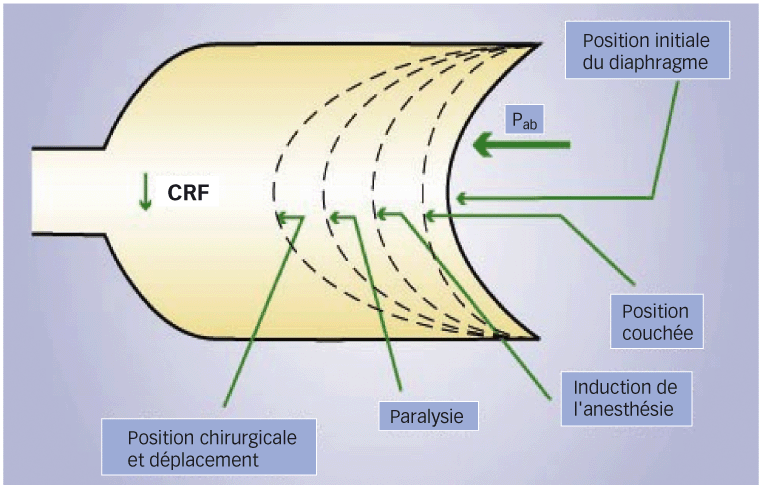
Toute anesthésie générale (AG) induit une réduction quasi inévitable des volumes et capacités pulmonaires. L’altération la plus notable concerne la capacité résiduelle fonctionnelle (CRF) qui diminue en moyenne de 15-20 % par rapport à sa valeur théorique dès l’induction, la rapprochant de la valeur du volume résiduel (VR). Cette amputation de la CRF est due au collapsus alvéolaire, à la diminution des forces d’expansion de la cage thoracique et/ou à l’augmentation des forces de rétraction du parenchyme pulmonaire. À cela s’ajoutent les impacts relatifs à la position du patient ainsi que les contraintes liées à la chirurgie.
La ventilation en pression positive ainsi que la curarisation du patient sont autant d’éléments qui viennent accroître ces altérations. Plus la CRF diminue et plus les risques d’atélectasies et de complications respiratoires augmentent. De facto, la capacité pulmonaire totale (CPT) est affectée par la diminution de la compliance thoraco-abdominale.
Le fait d’avoir recours à l’intubation endo-trachéale et d’instaurer une ventilation mécanique en pression positive engendre des complications.
L’appareil d’anesthésie, en générant une pression positive transmise aux voies aériennes au moyen d’un tube endo-trachéal, modifie la distribution de la ventilation. De fait, la partie supérieure des poumons est mieux ventilée, la partie inférieure mieux perfusée. La présence d’une sonde d’intubation trachéale d’un diamètre inférieur à la trachée représente une augmentation conséquente du travail respiratoire (résistances aux débits ventilatoires) et toutes pathologies et/ou complications respiratoires viendront majorer ces résistances. Or toute résistance se répercute sur la compliance.
Si celle-ci diminue considérablement, le nombre et l’étendue des atélectasies peuvent s’accroître. Pour contrecarrer ces aspects négatifs, il semble judicieux d’instaurer une pression positive de fin d’expiration (PEP) physiologique (soit 5 cmH2O) dont les effets bénéfiques sont connus de tous. Cependant, la PEP ne peut être appliquée à toute situation. Il s’agit d’être également prudent quant aux valeurs de pression de ventilation. Car plus celles-ci augmentent, plus les risques de barotraumatisme et volotraumatisme par surdistension alvéolaire sont probables.
Après une brève revue des répercussions de l’anesthésie générale sur les volumes respiratoires et capacités pulmonaires, nous discuterons du mode ventilatoire spontané avec aide inspiratoire en anesthésie.
Applications du mode ventilatoire spontané avec aide inspiratoire en anesthésie
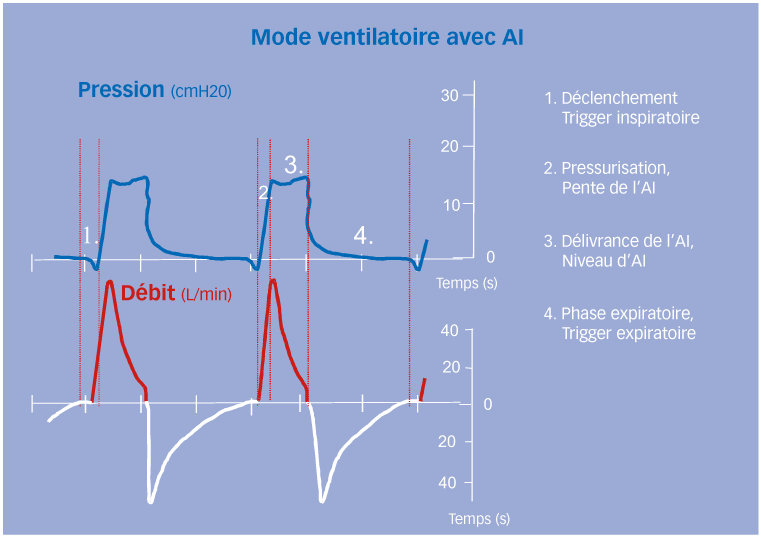
La ventilation spontanée avec aide inspiratoire est un mode ventilatoire en pression, à fréquence spontanée, synchronisée. Le paramètre contrôlé est la pression inspiratoire réglée par l’utilisateur. La VS-AI nécessite obligatoirement une activité respiratoire spontanée suffisante pour être déclenchée par le patient. C’est un mode partiel dans la mesure où la répartition du travail respiratoire se fait entre le ventilateur et les muscles inspiratoires. La possibilité de régler bon nombre de ses caractéristiques permet, dans une certaine mesure, de synchroniser le profil ventilatoire du patient et la réponse mécanique du ventilateur. Cette notion de synchronisation est actuellement bien définie au cours des quatre phases du cycle respiratoire : le déclenchement du cycle respiratoire, la phase de pressurisation proprement dite, le passage de la phase inspiratoire à l’expiration et la phase expiratoire [3].
Le déclenchement du cycle respiratoire
Les appels inspiratoires spontanés du patient sont détectés grâce au réglage du trigger inspiratoire (en débit ou en pression). En effet, toute dépression dans le circuit ou toute détection d’un débit inspiratoire va initier la pressurisation du système. Le trigger en débit est plus efficace et de loin le plus usité. Il est réglable et s’exprime en L/min (du plus sensible ± 0,3 au moins sensible ± 15).
Si le seuil est réglé trop haut, le risque pour le patient est de ne pas voir son effort récompensé, ce qui augmente le travail respiratoire.
À l’inverse, si le trigger est trop sensible (seuil bas), un phénomène d’auto-déclenchement, non volontaire peut se produire. Il en résulte alors une désynchronisation patient-appareil d’anesthésie qui se manifeste cliniquement par une fréquence respiratoire élevée et anarchique aboutissant à l’épuisement du patient.
La phase de pressurisation
Une fois l’effort inspiratoire du patient reconnu, la valve inspiratoire s’ouvre afin de pressuriser le système. Le niveau de pression est atteint selon un délai de temps de montée en pression, appelé également pente de l’aide inspiratoire, exprimé en secondes. Systématiquement, le débit inspiratoire est décélérant afin de maintenir constante la pression d’insufflation. Cela a pour effet d’améliorer le confort du patient en s’adaptant à sa mécanique ventilatoire.
Toutefois, un réglage trop lent ou trop rapide s’avère dans les deux cas néfaste pour le patient. Un temps trop court pénalise le travail respiratoire en déclenchant prématurément le passage à la phase expiratoire. Un réglage trop lent entraîne une surcharge du travail respiratoire. Par ailleurs, un débit trop rapide et/ou intense peut générer un réflexe de toux et/ou l’interruption précoce de l’effort inspiratoire.
Le niveau d’aide inspiratoire
Les paramètres mécaniques impliqués et réglés par le soignant dans le mode VS-AI sont multiples et complexes. Un réglage adéquat de l’AI permet d’assurer les échanges gazeux tout en réduisant les pressions d’insufflation et en minimisant la charge de travail respiratoire exercée par le patient. Le réglage de l’aide inspiratoire détermine le volume courant.
Outre le réglage du niveau d’AI (équivalent à la pression ajoutée à la PEP générée par le ventilateur) habituellement réglé entre 5 et 25 cmH2O, le volume courant (Vt) est également déterminé par les caractéristiques du flux décélérant, le circuit ventilatoire ainsi que les propriétés physiologiques du poumon (compliance) et des voies aériennes (résistances).
Tout effort supplémentaire du patient pour vaincre les résistances ou un défaut de compliance du système tube-circuit-machine, est préjudiciable. Une AI inadaptée serait inefficace et reviendrait à laisser le patient en respiration spontanée (risque d’insuffisance respiratoire).
Le passage à la phase expiratoire. Le passage de l’inspiration à l’expiration (trigger expiratoire) est déterminé par la chute du débit inspiratoire de pointe à 25 % de sa valeur initiale. Dès lors, la valve inspiratoire se ferme et l’ouverture de la valve expiratoire autorise l’exhalation et le retour de la pression des voies aériennes à 0 ou à la valeur de la PEP. La phase expiratoire prend fin au déclenchement du cycle suivant.
Comment monitorer l’aide inspiratoire ?
Tous les aspects en lien avec les principes de précaution ainsi que le monitorage ne font pas l’objet d’une description puisqu’il est présupposé qu’ils s’inscrivent pour toute prise en charge anesthésique.
L’ajustement permanent des différents paramètres ventilatoires aux évènements qui surviennent au décours de l’anesthésie ainsi qu’aux besoins du patient peuvent représenter quelques difficultés de prise en charge pour le soignant. La surveillance de la clinique, de la fréquence respiratoire spontanée, du volume courant qui n’est pas fixe (puisque déterminé par le niveau d’AI) ainsi que des pressions (notamment celles de crête) sont autant d’éléments à surveiller de manière très rigoureuse. Car tout facteur qui survient lors d’une phase est susceptible de modifier la suivante.
Le but ultime étant de maintenir l’oxygénation et une ventilation alvéolaire adaptée.
Avantages de l’utilisation d’une aide inspiratoire
En l’absence d’asynchronisme patient-machine, le mode ventilatoire VS-AI peut présenter de nombreux avantages [4], comme :
– améliorer le confort du patient (ventilation synchrone avec l’appareil d’anesthésie). Par conséquent, les besoins en agents anesthésiques et hypnotiques sont réduits ;
– favoriser la ventilation spontanée à l’aide d’un masque laryngé ;
– éviter la ventilation mécanique contrôlée en pression ou en volume avec recours aux curares ;
– maintenir l’activité diaphragmatique, ce qui contribue à réduire la constitution de zones d’atélectasies au niveau des bases pulmonaires ;
– réduire le travail respiratoire et donc prévenir la fatigue respiratoire ;
– favoriser une partie de l’effort musculaire inspiratoire du patient, ce qui permet une distribution plus homogène des gaz inspirés pour des pressions d’insufflation moindres.
L’intérêt clinique du mode VS-AI en anesthésie mérite d’être davantage investigué. Si une extrapolation est faite, le maintien de l’activité ventilatoire spontanée du patient diminuerait le coût de la prise en charge anesthésique, la survenue et/ou le nombre de complications per et postopératoires. La qualité du réveil des patients serait également l’un des facteurs à mesurer.
Indications
Même si la liste n’est pas exhaustive, certaines indications [5] semblent se profiler au décours de différentes phases de l’anesthésie :
– le maintien de la respiration spontanée avec aide inspiratoire au cours de l’induction voire durant la phase peranesthésique pour des chirurgies mineures sous anesthésie générale ;
– son emploi lors d’anesthésie combinée (anesthésie générale associée à une anesthésie locale) ;
– le respect de la respiration spontanée par rapport à la ventilation mécanique ;
– lors du sevrage de la ventilation mécanique durant la phase de réveil ;
– l’emploi du mode VS-AI peut être pratiqué également en salle de soins post-interventionnelle (SSPI) au moyen d’un masque facial pour la ventilation non-invasive (VNI).
Enquête sur les modes ventilatoires en anesthésie
Dans le cadre d’un travail de fin d’étude que j’ai effectué au sein du service d’anesthésie aux HUG, un questionnaire a été distribué auprès de 63 infirmiers anesthésistes certifiés (Iade). 30 questionnaires ont été retournés, soit un taux de réponse à 48 %. Divers objectifs étaient poursuivis dont les deux principaux concernaient l’évaluation des pratiques professionnelles vis-à-vis des modes ventilatoires, ainsi que les besoins exprimés des Iade quant à une éventuelle formation continue sur le mode ventilatoire avec aide inspiratoire.
L’analyse des résultats montre que ce mode ventilatoire est pratiqué par les Iade de façon très inhomogène aux différentes phases de l’anesthésie. Certains Iade estiment que l’une des indications du mode VS-AI est la ventilation au masque bien que personne ne la pratique durant l’induction et la période peranesthésique.
Pour d’autres, ce mode ne peut être envisagé que durant la phase de réveil. D’après ces résultats, il semble que les Iade préfèrent avoir recours aux modes ventilatoires conventionnels. Par conséquent, le recours au mode VS-AI repose sur les motivations de chaque soignant.
Dans un ordre décroissant, les réticences évoquées face à l’utilisation de ce mode de ventilation, résident dans le fait que les indications restent floues, qu’il n’existe pas de directives à ce sujet, que les connaissances théoriques sont lacunaires et enfin que certains estiment les résultats d’un tel mode peu probants. La majeure partie des interviewés exprime un besoin de formation continue relatif au mode VS-AI.
Quant aux modalités de formation, ils opteraient volontiers pour un atelier pratique. Un cours théorique d’une durée de 1h30 a été dispensé lors de la mise en circulation de l’appareil d’anesthésie type PrimusTM (Dräger), le seul permettant d’avoir recours au mode VS-AI, dans les divers blocs opératoires aux HUG. Depuis, aucune demande de formation complémentaire n’a été faite de la part des soignants. Or, selon une étude de Jaber [6], il est impératif que la formation initiale à l’utilisation de la machine soit répétée dans le temps.
Conclusion
Ce mode ventilatoire VS-AI, a priori simple, s’avère plus complexe qu’il n’y paraît par ses principes de fonctionnement, ses réglages spécifiques et l’interaction patient-machine. Il semble avoir des intérêts non négligeables pour le patient, et devrait être enseigné lors de la formation en anesthésie ainsi qu’en formation continue.
Néanmoins, il faut poursuivre les investigations concernant ce mode ventilatoire pour préciser les indications lors des différentes phases de l’anesthésie et en fonction des différents types de chirurgie.
C’est pourquoi des études complémentaires sont nécessaires pour démontrer les bénéfices réels attendus pour le patient de ce mode ventilatoire durant l’anesthésie.
Précision
Cet article a été réalisé à partir d’un travail de fin d’études de spécialisation en anesthésie aux Hôpitaux Universitaires de Genève, 2006.
§§§
Le système respiratoire indispensable complément
Cours - Réanimation - La ventilation artificielle
La ventilation artificielle : les modes ventilatoires plutôt pour les étudiants
Arnaud Thille1
Des asynchronies patient-ventilateur sont fréquemment observées en ventilation assistée. Objectif : Déterminer l’incidence et les facteurs favorisants des asynchronies, venant du patient, du ventilateur ou des réglages, et préciser le réglage optimal du ventilateur. Méthodes : Nous avons évalué l’incidence des asynchronies avec une méthode simple et non invasive basée sur l’analyse des courbes du ventilateur. Chez les patients qui présentaient des efforts inefficaces, nous avons mesuré l’effort inspiratoire avec une sonde œsophagienne afin d’optimiser le réglage du ventilateur. Nous avons évalué l’impact du mode ventilatoire sur la qualité du sommeil avec une polysomnographie complète. Enfin, tous les ventilateurs de réanimation ont été testés sur banc afin de comparer les performances en termes de trigger et pressurisation. Résultats : Près d’un quart des patients présentaient des asynchronies fréquentes. La durée de ventilation de ces patients était plus longue et le sevrage plus difficile. Les efforts inefficaces, qui représentaient les asynchronies les plus fréquentes, étaient favorisés par une assistance ventilatoire excessive. La réduction du niveau d’aide inspiratoire (AI) permettait d’éliminer quasi-complètement les efforts inefficaces, sans augmenter l’effort inspiratoire et sans modifier la vraie fréquence respiratoire du patient. Le mode ventilatoire n’avait pas d’influence sur la qualité du sommeil et les asynchronies. Les efforts inefficaces survenaient aussi bien en AI qu’en ventilation assistée contrôlée. Avec un niveau d’AI adéquat, les apnées centrales étaient peu nombreuses et n’avaient pas d’influence sur la qualité du sommeil. Les performances insuffisantes observées avec certains ventilateurs peuvent également altérer la synchronisation. Conclusion : Les asynchronies patient-ventilateur sont fréquentes et associées à une durée de ventilation prolongée. Une " dose de ventilation " excessive favorise les efforts inefficaces, mais un réglage optimal du ventilateur permet de minimiser ces asynchronies. Cette thèse est un support pour déterminer dans une étude plus large si une synchronisation adéquate peut réduire la durée de ventilation.
