Histoire de la médecine de catastrophe
L’historique de la médecine de catastrophe est bref. En 1976, se tenait la première séance de travail de la Société internationale de médecine de catastrophe (SIMC International Society of Disaster Medicine) à Genève. Durant la même année se crée la World Association for Disaster and Emergency Medicine (WADEM), anciennement nommée le club de Mainz.
Les objectifs communs de ces deux sociétés faîtières étaient le développement de l’enseignement de la médecine de catastrophe et l’amélioration de la qualité des soins en situation de médecine d’exception.
En France, la médecine de catastrophe a été développée dès les années 1980 sous l’impulsion du Pr Pierre Huguenard et du médecin général René Noto. De manière générale, les problèmes spécifiques à la médecine de catastrophe étaient cachés et méconnus en partie parce que l’on était davantage préoccupé de secours que de soins, « alors que rien ne sert de secourir si l’on ne peut soigner » (P. Huguenard).
La prise de conscience d’un besoin dans ce domaine est survenue suite à la multiplication des risques essentiellement technologiques, l’augmentation de l’incidence des catastrophes et du perfectionnement des moyens de secours. Le premier enseignement universitaire de médecine de catastrophe structuré n’a fonctionné qu’en 1981 sur l’initiative de la Faculté de médecine de Paris-Créteil. La reconnaissance nationale de cet enseignement n’est venue qu’en 1985 par arrêté créant un diplôme national de capacité en médecine de catastrophe pour six universités : Amiens, Créteil, Lyon, Marseille, Nancy, Toulouse et depuis peu Lille et Bordeaux. Par extension, cette formation a été créée également pour les infirmiers secouristes en France dès 1986.
Un symposium international organisé à Amiens en 1990 sous l’égide de la SIMC a mis en évidence les carences des enseignements en Europe notamment et les confusions dans les programmes d’enseignement entre médecine d’urgence et médecine de catastrophe. Seules certaines universités belge, suisse, suédoise, française et espagnole ont individualisé les cursus de formation. Une chaire de médecine de catastrophe existe aux Pays-Bas. La Suède a même créé des centres d’enseignements spécialisés.
Au niveau suisse, un enseignement pré-gradué de médecine de catastrophe avait déjà été concrétisé au sein de la Faculté de médecine de Lausanne dès 1973 par E. Jeannet.
– 1982, année essentielle devant la notion moderne de médecine de catastrophe.
Le 13 juillet 1982 le Parlement vote une loi dite « d’indemnisation des victimes de catastrophes naturelles » reposant sur deux principes fondamentaux : solidarité de tous vis-à-vis des effets de catastrophe, mise en place par l’État à travers des plans d’exposition aux risques (PER)- d’un programme de prévention destiné à réduire les risques de vulnérabilité de la société française vis-à-vis des catastrophes naturelles majeures.
À partir du 22 juillet 1987 par une loi relative à l’organisation de la sécurité civile et à la prévention des risques majeurs le Parlement renforce sa politique de prévention notamment par l’article 21 qui crée un droit pour tout citoyen à l’information sur les risques naturels auxquels il est susceptible d’être soumis et sur les mesures de sauvegarde qui le concerne. Le rôle des maires devient essentiel notamment depuis la grande loi Defferre de décentralisation.
Le deuxième événement de cette année 1982 est l’attentat rue des Rosiers du 9 août 1982 qui ouvre la série des drames qui frapperont le monde occidental avec pour acmé le 11 septembre 2001 à New York. (Il est un peu plus de 13 heures le 9 août 1982 lorsque la grenade explose. A cette heure d’affluence, une cinquantaine de clients se trouvent dans le restaurant-charcuterie Jo Goldenberg, rue de Rosiers, à Paris. Après l’explosion, le commando, composé de quatre ou cinq hommes, traverse le vieux quartier juif en tirant dans la foule. En moins de trois minutes, l’attentat fait six morts et vingt-deux blessés. Les images de la tragédie, symbole du terrorisme antisémite, frappent le monde entier de stupeur. Aucune revendication. L’enquête se dirigera vers le Fatah-Conseil révolutionnaire d’Abou Nidal, un groupe palestinien dissident de l’OLP.)
La capacité de médecine de catastrophe voit le jour en 1988 avec un certain nombre d’autres capacités. Elle était déjà enseignée à Toulouse sous forme de diplômes universitaires. Son enseignement répond donc à un certain nombre de questions et de demandes que se pose la société française face à aux dangers et aux périls qui s’annoncent. L’accident de Tchernobyl en 1986 confirme ces préoccupations.
– Le plan rouge
La loi du 22 juillet 1987 déjà cité en introduction prévoie dans son article trois la mise en place d’un plan rouge, cet article est conforté par les dispositions du décret du 6 août 1988 relatifs au plan d’urgence (plans particulier d’intervention ppi ,plans de secours spécialisés, plan orsec) le plan rouge, plan destiné à porter secours à de nombreuses victimes, est véritablement défini dans la circulaire du 19 décembre 1989.
La personnalité du pape Jean-Paul II et son esprit missionnaire ainsi que les menaces terroristes incitent les pouvoirs publics à renforcer la sécurité lors des grands rassemblements, cette préoccupation fait l’objet d’une circulaire du 20 avril 1988, circulaire qui reste la seule manifestation administrative pour ce genre de médicalisation. (voyage du Pape à Lourdes, Paray Le Monial, Taizé à la date de la circulaire )
– La centralisation de l’appel d’urgence :
Nous rappellerons la loi fondatrice des Samu du 6 janvier 1986 qui succède au décret Smur de … 1965 .
La centralisation de l’appel concernant le 18 a été effective après la circulaire du 24 juillet 1991.
« Au cours de la table ronde à laquelle M. Jean-Pierre Chevènement a invité, le mercredi 23 août 1989 à Paris, quatre-vingt-sept gendarmes tirés au sort, le ministre de la défense devait annoncer une série de mesures étudiées en commun avec les services du premier ministre. Cette première concertation devait permettre aussi de prendre date pour un programme de réformes de plus longue haleine » (extrait du journal le monde du 24 août 1989). C’est paradoxalement à partir de revendications catégorielles des gendarmes qui assureraient la permanence de l’alerte dans de très nombreuses communes de France 24h/24 que la décision de centraliser le 18 fut retenue. Un vent violent de contestation a circulé parmi les sapeurs-pompiers professionnels et volontaires, la circulaire du 22 juillet 1991 crée des centres opérationnels départementaux d’incendie et secours (codis) et des centres de traitement de l’alerte (cta) dispositions qui devaient permettre de ménager les susceptibilités et laisser le libre choix dans le département d’une centralisation ou totale ou d’une centralisation partielle sur les centres de secours principaux déjà dotés d’un centre de traitement de l’appel. La confusion fut entretenue durant une quinzaine d’années, actuellement, la centralisation départementale est pratiquement la règle.
À travers les différents textes, lois, décrets, circulaires, la rationalisation des différents organismes intervenant dans le secours d’urgence et la médecine de catastrophe est certes recherchée ; l’harmonisation, la solidarité, la complémentarité doivent être la règle malgré les antagonismes, les rapports de force, les rivalités qui émaillent l’histoire des SAMU et des services départementaux d’incendie et de secours.
Le plan retenu découle du schéma organisationnel classique d’un plan de secours type plan rouge.
– DSM et COS :
Le binôme constitué par le directeur de secours médicaux et le commandant des opérations de secours a un rôle essentiel particulièrement lors des toutes premières minutes du déclenchement du plan de secours.
La réflexion sur le terrain doit se faire de concert, si possible en l’intégrant la technique intellectuelle de la méthodes de raisonnement tactique : MRT
– MRT : ( méthode de raisonnement tactique)
Théorisée par Carl Von Clauszwitz (1781-1831) la méthode de raisonnement tactique s’est d’abord adressée à la formation des officiers supérieurs des armées occidentales. Elle est actuellement enseignée à l’école nationale supérieur des officiers de sapeurs-pompiers .
La méthode de raisonnement tactique est une démarche intellectuelle qui permet aux officiers de sapeurs-pompiers de les aider lors des interventions de secours de moyenne ou de grande ampleur. Elle a plusieurs objectifs :
– permettre à tous les responsables de donner un ordre cohérent comportant une mission et des moyens
– assurer un langage commun entre différents responsables d’une chaîne de secours
– permettre en amont de préparer des plans de secours ou d’intervention (faire de la prévision -analytique)
– mais surtout d’organiser un poste de commandement.
Ce raisonnement permet de prévoir l’évolution de la situation, conduit à une anticipation et permet d’imaginer des idées de manœuvre après avoir défini la stratégie c’est-à-dire le but et les objectifs recherchés. Le binôme commandant des opérations de secours et directeur des secours médicaux définira la tactique c’est-à-dire les moyens pour atteindre l’objectif fixé
– Phase d’analyse :
Pendant les premiers moments du sinistre, la notion sapeurs-pompiers de reconnaissance est indispensable, le directeur des secours médicaux accompagné d’un infirmier pour enrichir et a lecture du terrain et événements en cours croquera cadre général.
Dans le même temps le binôme procédera à une étude détaillée de la topographie de la météorologie, des populations concernées etc.
L’étude du sinistre est un temps primordial : s’attacher à son niveau d’évolutivité commencer à définir des situations envisageables dans une évolutivité à des moments S1- T1, S2-T2, S3-T3
Situation initiale, situation actuelle, situation envisageable à T,T2,T3…
– Buts à atteindre :
Fixer les différents objectifs ( médicaliser ou ne pas médicaliser l’avant, mettre en place un point de transit pour les ambulances…) et déterminer les différentes tâches à accomplir DTA 1, DTA2, DTA3….
Déterminer les moyens nécessaires à la mise en place des différentes DTA
Enfin concevoir les différentes idées de manœuvre qui concrétisent la tactique à adopter, à choisir et donner l’ordre d’opération en prenant en compte les différentes situations aux différents temps de l’action.
L’objectif à atteindre est défini comme une décision politique le. Le directeur des opérations de secours est souvent le préfet éventuellement le maire. Il s’agit de la stratégie. Le commandant des opérations de secours et le directeur des secours médicaux définissent la tactique c’est-à-dire l’ensemble des idées de manœuvre permettant de répondre à la demande politique.
La mise en place d’un poste de commandement au plus près du sinistre apparaît nécessaire : la constitution d’un ensemble chargé de quatre fonctions principales qui nourriront les différentes manœuvres en sont le fondements :
Renseignements et transmissions : en aval DOS, SAMU et CODIS, en amont PMA, point de transit, différents secteurs
Moyens et logistique
Anticipation, expertise (chimie, inondations…)
– Action
L’officier transmission a un rôle déterminant dès les premières minutes : une intégration parfaite des moyens de communication entre eux le SAMU et les sapeurs-pompiers est essentiel. Les niveaux « tactique » hiérarchisent la distribution des tâches et par la même le commandement chez les sapeurs-pompiers : chef de ce site, chef de colonne , chef de groupe. Un canal d’urgence utilisable à tout moment est la règle de sécurité dans le domaine de transmission des sapeurs-pompiers.
L’officier moyen est le maître d’ouvrage essentiel dans la mise en place et la montée en charge sur le terrain. Il doit avoir des qualités d’anticipation.
L’officier transit assure la circulation des moyens et de la logistique à distance du site afin d’éviter l’embouteillage d’arrivée des moyens de façon anarchique. L’officier transit est en relation avec le poste de commandement qui lui donne ses ordres. L‘ erreur à éviter est de mettre en relation le poste médical avancé directement avec le point de transit, l’officier et le médecin évacuateur avec l’officier transit sans passer par le PC.
– Le PMA
La définition de la structure du PMA, son implantation et sa localisation sont de la compétence du directeur de secours médicaux (structure en toile ou en dur, poste médical avancé cellulaire etc.).
Le médecin-chef et l’officier du poste médical avancé assume la mise en place la gestion organisation du poste médical avancé : un plan de secours réussi repose sur un poste médical avancé réussi malgré toutes les qualités possible du directeur des secours médicaux ou du commandant des opérations de secours.
La fonction de médecin-chef d’un poste médical avancé devrait être pourvue par un médecin hospitalier qu’il soit SAMU au sapeurs-pompier. Il ne s’agit pas de recréer un hospitalo-centrisme sur le terrain mais de faire appel aux compétences et au savoir-faire pour la mise en place d’une zone de tri, d’un secrétariat d’entrée, d’une zone de réception des urgences absolues etc.
Le médecin-chef doit délimiter les différentes équipes avec l’officier du poste médical avancé : secrétariat, brancardage, secourisme, infirmiers, médecins dans les différentes zones. La zone d’évacuation est très sensible : un médecin évacuateur nécessairement médecin du SAMU doit être en relation avec le 15 départemental pour effectuer une régulation des évacuations. Cette fonction ne peut pas être dévolu au directeur des secours médicaux au niveau du poste de commandement.
Le médecin évacuateur et l’officier évacuateur en relation avec le 15 et l’officier moyen du poste de commandement fluidifient le départ des ambulances à partir du point de transit (officier transit) vers la zone d’embarquement au niveau du point de répartition des évacuations (PRE).
Le secrétariat de sortie est le seul point du dispositif permettant une comptabilité fiable et un bilan précis. À tout moment le médecin-chef du PMA peut informer le de commandement de l’évolution du bilan à partir des sorties. Il est évident que sur le terrain un bilan « d’ambiance » aura été établi, ce bilan pourra évoluer au fur et à mesure de la précision des reconnaissances que fera la DSM et le COS sur le terrain.
– Les chantiers :
La zone d’intervention a été distribué et divisée en différents chantiers ou secteurs si l’on a affaire à un plan de grande envergure. Sur chaque chantier ou secteur un officier ou un sous officier répartit les différentes tâches, l’officier de secteur doit être en relation étroite avec le médecin-chef de l’avant qui répartit ses équipes sur les différents chantiers et organise l’évacuation primaire ou noria primaire vers le PMA.
– Conclusion :
La nécessité de construire une relation de confiance entre les deux services ne tient qu’à la bonne volonté des hommes et les femmes qui les composent, la parfaite complémentarité entre les deux institutions devrait inciter à cette synergie : d’un côté la maîtrise des techniques de transmission, de communication sur le terrain, le déploiement logistique lourd, la mobilisation de très nombreux secouristes spécialisés dans différentes techniques
( déblaiement, désincarcération, incendie, chimie, nucléaire, inondations etc.) de l’autre le savoir-faire dans les techniques de médicalisation, déchoquage, anesthésie et réanimation.
Des réunions de service régulières, la participation à des exercices d’état-major , la mise en place d’exercices communs sur le terrain doivent permettre de rapprocher les deux institutions pour le plus grand bénéfice de nos concitoyens.
source :
– Dr Chaouky- Anesthésiste-Réanimateur
Docteur en Histoire-Lauréat du Capes histoire géographie-membre Framespa-CNRS équipe 10 (chaouky.blog.lemonde.fr)
– Formation médicale à la médecine de catastrophe V. Ribordy, B. Savary, P. Reigner, D. Fishman et B. Yersin
§§§
Le risque d’accident nucléaire
Un accident nucléaire (ou accident radiologique) est un évènement qui risque d’entraîner une émission de matière radioactive ou un niveau de radioactivité susceptible de porter atteinte à la santé publique.
Les accidents nucléaires peuvent survenir dans un site de l’industrie électronucléaire (une centrale nucléaire, un centre de stockage de déchets radioactifs...) ou dans un autre établissement exerçant une activité nucléaire (site militaire, hôpital, laboratoire de recherche, etc.), ou encore dans un sous-marin, porte-avions ou brise-glace à propulsion nucléaire. Les accidents peuvent aussi se produire lors des transports de matières radioactives (notamment à usage médical, mais également combustible nucléaire, déchets radioactifs ou armes nucléaires).
1) Des niveaux de gravité : l’échelle INES

- a/ Définition et utilité
L’échelle INES (en anglais : International Nuclear Event Scale) est l’échelle internationale des évènements nucléaires, elle a été mis en place par l’agence internationale de l’énergie atomique à la suite de l’accident à la centrale de Tchernobyl (1986) afin d’aider les médias et le public à comprendre et à percevoir la gravité des accidents et des incidents nucléaires. Selon l’autorité de sûreté nucléaire (ASN), elle ne constitue donc pas un outil d’évaluation de sûreté et ne peut, en aucun cas, servir de base à des comparaisons internationales. Elle est utilisée au niveau international depuis 1991 par une soixantaine de pays.
- b/ Niveaux de gravité
Elle est graduée selon 8 niveaux (de 0 à 7), les évènements de niveau 1 à 3 sont qualifiés d’incidents, ceux de niveaux 4 à 7 d’accidents.
Application de l’échelle INES
Publication :
- Niveau 0 : Ils ne sont pas toujours rendus publics par l’ASN sauf s’ils présentent un intérêt médiatique.
- Niveau 1 et plus : Ils sont rendus publics par une information publiée sur le site Internet de l’ASN.
- Niveau 2 et plus : Ils font l’objet de communiqués de presse et contacts téléphoniques à l’attention des journalistes.
- c/ Critère de classement
L’échelle INES s’applique à tout événement se produisant dans les installations nucléaires de base (INB) civiles et militaires, ainsi que lors du transport des matières nucléaires. L’application de l’échelle INES aux INB se fonde sur trois critères de classement :

- -les conséquences de l’événement à l’extérieur du site, c’est-à-dire les rejets radioactifs qui peuvent toucher le public et l’environnement ;
- -les conséquences de l’événement à l’intérieur du site, qui peuvent toucher les travailleurs et l’installation elle-même ;
- -la dégradation des lignes de défense en profondeur de l’installation, c’est-à-dire des moyens successifs de protection (systèmes de sûreté, procédures, contrôles techniques...) mis en place au sein de l’installation afin de limiter les effets d’un incident ou accident et de garantir le confinement de la radioactivité.
Mais ces critères restent vagues et ne sont pas communs à tous les Etats. Par conséquent le nombre d’accidents déclarés varie beaucoup entre les différents pays qui l’appliquent :
En France, sur plus de 10.000 événements déclarés par EDF à l’ASN entre 1986 et 2006, la plupart étaient considérés hors échelle INES ou au niveau 0, alors que 1 615 incidents étaient classés au niveau 1, et 59 au niveau 2. Trois évènements ont été classés au niveau 3 et un seul au niveau 4 en 1980.
Depuis 1991, l’Allemagne a déclaré plus de 2 200 évènements au niveau 0 ou hors échelle, alors que 72 événements étaient classés au niveau 1 ou au-dessus.
De son côté, au cours de la même période, la NRC (Nuclear Regulatory Commission) des USA n’avait déclaré à l’AIEA et classé sur l’échelle INES que 22 événements, dont 6 hors échelle, 7 au niveau 0, 5 au niveau 2 et 1 au niveau 3 alors que l’énergie nucléaire représente 20% de l’énergie produite aux États-Unis
Malgré l’utilité de cette échelle pour que le public et les médias se rendent compte de la gravité de l’incident ou de l’accident nucléaire, elle n’en est pas pour autant un outil efficace pour comparer les situations entre les différents pays qui l’utilisent. C’est pour cette raison que des experts la révisent actuellement pour en étendre l’application.
2) Les risques
L’histoire du nucléaire est ponctué d’accidents, accidents issus du domaine militaire mais aussi dans les domaines de la recherche ou de l’industrie civile. Dans certains cas, ces accidents ont causé des blessés, voire des morts par contamination radioactive, dans d’autres cas les rejets accidentels de matériaux radioactifs n’ont causé aucun dommage immédiat à la population et dans d’autres cas encore, il n’y a eu aucune contamination mais des tensions politiques (collisions entre sous-marins nucléaires, par exemple). Certains accidents sont couverts par le secret défense : leur circonstance et leur gravité ne sont pas connues avec précision, mais pour les autres, bien que ceux de niveau 1 ou plus sur l’échelle INES sont censés être publié par l’ASN ou par les médias, on a rarement beaucoup de précision à leur sujet.

Les accidents étant liés à l’armée, ont généralement lieu lors d’essais nucléaires, lors de transports d’armes nucléaires par bombardiers (accident lors de l’atterrissage, explosion en vol, problème lors du ravitaillement...) ou dans des sous-marins nucléaires. Dans le domaine de la recherche aussi des accidents ont lieu bien que moins nombreux (en tout cas ceux qui sont rendus public). Ces accidents sont d’une gravité bien inférieur à ceux de l’armée ou du nucléaire civile même s’ils impliquent parfois le décès du ou des scientifique(s) présent(s). Dans l’industrie nucléaire civile, les accidents (là encore seulement ceux qui sont rendus public) sont beaucoup plus nombreux et parfois très grave. Ce qui rend la population méfiante vis à vis de cette énergie.
D’après le rapport PERPLEX (PErception des Risques par le Public et Les EXperts) réalisé par l’IRSN (Institut de Radioprotection et de Sûreté Nucléaire) le grand public juge les risques plus élevés que les experts, accorde moins sa confiance aux autorités, estime plus souvent que la vérité n’est pas dite sur les dangers. Alors que selon les experts, le risque est peu élevé, d’après certains médias les experts parleraient d’un accident dû à une défaillance matérielle tous les 10.000 ans et le rapport WASH-1400 (étude de sûreté des réacteurs) estime lui aussi que les risques sont "acceptablement petits", alors que depuis bientôt 60 ans que la première centrale a été mise en service des accidents n’ont cessé de se produire, alors pourquoi un chiffre si disproportionné ?

Tout simplement parce que faute humaine n’est pas prise en compte et pourtant les erreurs de manipulation, de calculs ou un simple manque de précaution peuvent être à l’origine de simple incident ou de catastrophe comme celle de Tchernobyl.
Une vidéo qui parle d’elle même (le son est un peu crispant).
§§§
– A lire
l’histoire de la médecine d’urgence
DU Paramédical : urgences collectives, catastrophes et crises sanitaires (Université Paris Descartes)
Le même Du à la faculté de Vandœuvre-lès-Nancy
DU Soins Infirmiers en Médecine d’Urgence (Université de Haute Alsace)
En contradiction avec les affirmations de l’AIEA et de l’OMS - reconnaissant en tout et pour tout 54 morts, 400 irradiés et 4 000 cancers de la thyroïde - les études épidémiologiques contenues dans ce rapport concluent que, au cours des quinze dernières années, la catastrophe a entraîné 200 000 décès supplémentaires et qu’il faut s’attendre à plus d’un quart de million de cancers à venir, dont environ 100 000 cancers mortels radio-induits, sur ces territoires. Ainsi, alors que l’ambassade d’Ukraine annonçait déjà 25 000 morts en 2004 parmi les liquidateurs soviétiques, alors que 85% des enfants du Bélarus sont actuellement malades… l’AIEA persiste à minimiser le coût humain et l’étendue des souffrances dues à la catastrophe de Tchernobyl, de même qu’elle occulte les pathologies autres que cancéreuses, essayant d’expliquer celles-ci par une « radiophobie » généralisée.
Même si les incertitudes demeurent concernant l’ampleur exacte des conséquences de Tchernobyl, les estimations même les plus pessimistes se trouvent largement dépassées. Dores et déjà, des preuves irréfutables montrent que l’accident a eu un impact important sur la plus grande partie de la planète et sur la santé de millions de personnes, (deux milliards d’humains, au moins, touchés par les retombées radioactives). Ce rapport inédit décrit comment l’organisme humain est affecté dans chacune de ses fonctions physiologiques comme dans son essence même : dommages aux systèmes immunitaires et endocriniens, maladies respiratoires et gastro-intestinales, maladies cardio-vasculaires, sanguines et neuropsychologiques, vieillissement prématuré, anomalies génétiques et aberrations chromosomiques, malformations chez le foetus et l’enfant…
Le rapport détaille plus précisément :
le vécu des populations déplacées (les souffrances psychologiques, l’impact sur le tissu familial et communautaire, les mesures d’entraide, etc.) et le suivi sanitaire engagé par les autorités ;
les conséquences environnementales et la gestion de la contamination radioactive (la planification, les techniques de décontamination existantes et innovantes, l’état d’avancement des travaux engagés et les défis à venir) ;
l’impact économique global, les principaux secteurs industriels touchés, les dommages matériels et les efforts de reconstruction et de soutien aux populations sinistrées (indemnisations).
Au terme de cette étude, il est apparu que, trois ans après la catastrophe, les autorités japonaises mettent en oeuvre des moyens importants pour réhabiliter les territoires et décontaminer les lieux de vie dans le but de favoriser le retour des personnes évacuées. Ces dernières ont néanmoins progressivement pris conscience de l’impossibilité de revenir à leur existence antérieure et ont parfois recommencé leur vie ailleurs.
Le rapport a été réalisé par Fleur Gorre, consultante indépendante, avec le soutien de l’Autorité de sûreté nucléaire, de la Caisse centrale de réassurance, de la Croix-Rouge française, du Haut comité français pour la défense civile, du GIE Défense NBC et de Saphymo
Ce rapport a pour finalité première d’établir le bilan de l’impact de Sandy sur les populations, les infrastructures critiques et l’économie américaine.
Il permet également d’identifier les points remarquables de la gestion de cette crise, le rôle des différents acteurs impliqués dans la préparation et la réponse à cet événement et dont les conséquences sont rappelées à titre documentaire.
Les données recueillies permettent enfin de tirer les principaux enseignements de Sandy pour la France, et en particulier ceux applicables à l’Ile-de-France dans le cadre de la crue centennale et de les mettre en perspective au regard du système de gestion de crise américain.
Sandy a causé plus de dégâts matériels que Katrina
Le gouverneur de New York Andrew Cuomo a chiffré les dommages économiques infligés à l’Etat de New York par l’ouragan Sandy à 42 milliards de dollars dont 19 milliards de dollars pour la seule ville, précisant que les dégâts matériels causés par l’ouragan Sandy étaient pires que ceux que l’ouragan Katrina avait provoqué en Louisiane en 2005.
"En raison de la densité de New-York, le nombre de personnes atteintes ainsi que le nombre de propriétés touchées était beaucoup plus grande sous l’ouragan Sandy que sous l’ouragan Katrina. Cependant Katrina a engendré un coût humain, que heureusement, nous n’avons pas eu à subir dans notre région. "
Katrina et ses inondations ont effectivement couté la vie à 1 866 personnes alors que le nombre de victimes de Sandy s’élève à 100.
Les chiffres publiés par les services du gouverneur Cuomo indiquent que 305.000 maisons ont été endommagées ou détruites par Sandy, contre 214.700 pour Katrina en Louisiane. Le nombre d’entreprises frappées ici a été de 265.300, contre 18.700 en Louisiane. Il y eu 2,19 millions pannes d’électricité ici et 800.000 lors du passage de Katrina.
Ce rapport en téléchargement gratuit est associé au rapport d’activité de l’association pour l’année 2011 et à 30 témoignages de ses membres.
Le conseil de l’ordre des médecins remet les choses au point concernant le niveau des médecins Article 70 (article R.4127-70 du code de la santé publique)
Tout médecin est, en principe, habilité à pratiquer tous les actes de diagnostic, de prévention et de traitement. Mais il ne doit pas, sauf circonstances exceptionnelles, entreprendre ou poursuivre des soins, ni formuler des prescriptions dans des domaines qui dépassent ses connaissances, son expérience et les moyens dont il dispose. Voilà pourquoi est disponible une Capacité de médecine Médecine de catastrophe (Université Paris Descartes) pour les médecins
Société française de médecine de catastrophe
Détachement d’Intervention contre les Catastrophes & de Formation
L’article SOFIA sur les organisations non gouvernementale (ONG)-médecine humanitaire
TSAR BOMB Le plus gros essai nucléaire de l’histoire de l’atome militaire !
Médecine de catastrophe sur le site urgences online
- Principes de la médecine de catastrophe 1er mai 2011, par Pr. Pierre Carli
- Plan blanc hospitalier 24 janvier 2011, par Pr. Pierre Carli
- Attentats sites multiples 27 janvier 2011, par Pr. Pierre Carli
- Dispositions générales ORSEC 14 mai, par Dr Michel NAHON
- Les principes généraux de la Médecine de Catastrophe 20 janvier 2010, par Dr Michel NAHON
- Syndrome de compression prolongé - Crush syndrom 6 avril 2012, par Dr Benoît VIVIEN, Dr Michel NAHON
- Médias et Médecin en situation de catastrophe 27 janvier 2011, par Pr. Pierre Carli
- CATA : Textes réglementaires 27 janvier 2011, par Pr. Pierre Carli
- ASN - Communiqué de presse n°11 du jeudi 17 mars 2011 à 10h00 17 mars 2011, par Jean-François Marsan
- Plans de secours NRBC 3 avril 2012, par Dr Michel NAHON
Les conséquencesde l’arme atomique
Le crash de Ramstein (collision sur la foule) et autres crashs d’avions
Liste non exhaustive de catastrophes aériennes
Catastrophe naturelle le site (beaucoup d’articles réservés aux abonnés, on peut le regretter).
Arrêtons les catastrophes (on peut jouer à améliorer les infrastructures, peut avoir valeur pédagogique)
Les catastrophes naturelles (pour les enfants), mais n’est-il pas indispensable de les éduquer ?
Portrait d’un infirmier, vice président de la WADEM
Haut Comité Français pour la Défense Civile
— -
– Arrêté du 14 janvier 2005 fixant les modalités d’intervention des personnels des établissements publics de santé à des actions de coopération internationale humanitaire à titre individuel
– Circulaire n° 8 du 1 février 1993 relative à la participation des Praticiens et des fonctionnaires hospitaliers à des actions humanitaires
– Loi n° 86-33 du 9 janvier 1986 portant dispositions statutaires relatives à la fonction publique hospitalière
Enfin, à ceux qui disent que travailler avec certains médecins, relève de la médecine catastrophique, je leur laisse le choix du propos...
Fusillades : quelle organisation des secours ?
Publié le 24/08/2015
La tentative d’attentat terroriste du Thalys, survenue le vendredi 21 aout 2015, est l’occasion de revenir sur la journée d’études consacrée à l’organisation des secours lors de fusillades, qui s’est déroulée le 20 mai 2015 au Val de Grâce à l’initiative de la Société Française de Médecine de Catastrophe (www.sfmc.org).
– Sous le regard de l’épidémiologiste
L’étude épidémiologique des fusillades et des tueries de masses a été présentée par le Médecin Général Noto. On en différencie plusieurs types en fonction des circonstances de survenue, de l’origine et des motivations des agresseurs, du lieu de survenue, des victimes ciblées ou des armes utilisées :
- Le "mass shooting" : des tireurs entrant dans une enceinte comme une école, une université, un centre commercial dans l’objectif de faire un maximum de victimes.
- Les tireurs isolés en embuscade ou se déplaçant. Ils sont à 96 % des hommes. Dans 50 % des cas ils sont arrêtés par les forces de l’ordre, 40 % se suicident et 10 % sont tués sur place lors de l’intervention de neutralisation.
- Les actes de banditisme qui se terminent en fusillades.
- Les différents familiaux de type suicides collectifs prémédités ou les raptus psychiatriques.
- Les querelles de voisinage notamment liées au bruit avec une forte prédominance du contexte alcoolique.
- Les actes de terrorisme dont on a noté l’évolution entre les attentats à la bombe des années 1980 vers des fusillades avec affrontement avec armes à feu de plus en plus sophistiqués avec les forces de l’ordre, chez des individus décidés à mourir au combat.
Ce sont les Etats-Unis qui ont été le siège du plus grand nombre de fusillades, plus particulièrement dans les établissements scolaires et universitaires. On peut rappeler le massacre emblématique du Campus de Virginia Tech le 16 avril 2007 au cours duquel un étudiant en licence d’anglais a tué 32 personnes et s’est suicidé à l’arrivée de la police.
L’Europe n’est pas épargnée, comme en témoigne la tuerie de l’île d’Utoya en Norvège le 22 juillet 2011 où après un attentat à la bombe à Oslo visant le siège du gouvernement qui fit huit morts et 15 blessés, l’extrémiste Anders Breivink a tué 69 personnes et en a blessé 33 autres par balles.
Les cibles restent les lieux symboliques, les transports en commun et les endroits et moments de grande affluence du public.
– Quelles armes pour quelles lésions ?
Les armes à feu et munitions des terroristes ont été détaillées par le Commissaire divisionnaire Hubert Valard qui a rappelé que l’arme n’est que le vecteur et que le point important est le type de munition. Ainsi un projectile 22LR dégage in fine à l’impact une énergie égale à un projectile 9mm Parabellum blindé. C’est la charge de poudre qui fait le danger et il ne faut pas être faussement rassuré lorsqu’un agresseur utilise un fusil du commerce. L’utilisation de lance roquette en milieu clos paraît devenir un risque majeur (il a été signalé que les frères Kouachi même s’ils ne l’ont pas utilisé en possédaient un dans le coffre de leur voiture).
Le Dr Jean-Louis Daban de l’Hôpital d’Instruction des Armées Percy a détaillé la nature des lésions en fonction de la balistique. Il a insisté sur l’impossibilité de prévoir les dégâts internes notamment lors de l’utilisation de balles instables qui entraînent un effet de cavitation important.
La vitesse de la balle à l’impact est le facteur majeur, son poids jouant un rôle secondaire, les petites calibres à grande vitesse étant les plus létaux.
Les fusillades du 7 et 9 janvier à Charlie Hebdo et à l’Hyper-Cacher de Vincennes ont été présentées par le Dr Ramdani et le professeur Carli du SAMU de Paris et les Dr Clamai et Bignand de la Brigade des Sapeurs-Pompiers de Paris (BSPP). Mais c’est le témoignage du Dr Patrick Pelloux qui, avec le professeur Tourtier, Médecin chef de la BSPP, fut un des premiers sur les lieux, qui a été le plus poignant. Patrick Pelloux, urgentiste mais aussi chroniqueur à Charlie Hebdo a expliqué que devant l’horreur qu’il a découverte ses réflexes de médecin urgentiste lui ont permis de faire mécaniquement les gestes de survie comme poser des garrots avec des ceintures car à « Charlie, on était pas trop cravates ». Mais dès que les blessés furent évacués il a été submergé par l’émotion dont il avait encore du mal à se remettre.
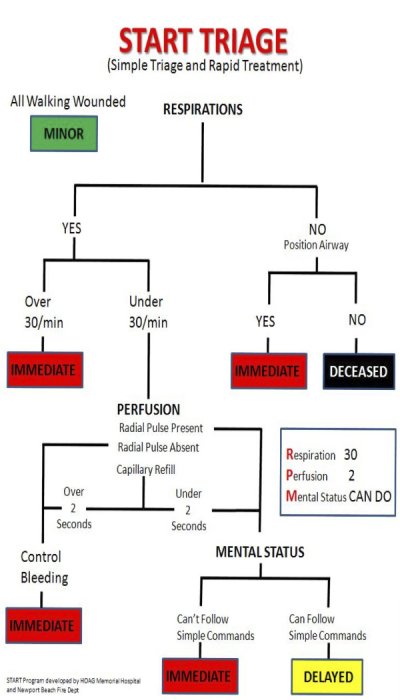
Le Dr Ramdani a expliqué que la méthode START (simple triage and rapid treatment) a été utilisée lors de la prise en charge des victimes et de l’évacuation après mise en condition rapide des 4 urgences absolues sans passage par un PMA vers des blocs opératoires préalablement alertés par le SAMU dans une optique de "damage control" pré hospitalier. On a ainsi respecté l’impératif de vitesse car le temps c’est de la vie (Time is life) chez des blessés à très fort potentiel hémorragique qui ont tous été dirigés vers des unités chirurgicales capables de réaliser les gestes d’hémostase ce qui a permis sans doute d’éviter des décès chez ces blessés très graves.
Le Professeur Carli quand à lui, s’est félicité de la bonne articulation des services de secours entre eux et avec les forces de l’ordre dans un contexte très contraint avec des risques de sur-attentat pour les soignants, des difficultés d’accès, de la pression médiatique et politique sans parler du risque d’attentats multi-sites. Il a insisté sur le fait qu’il fallait s’adapter à la situation et ne pas perdre inutilement du temps dans un PMA sans remettre cependant la doctrine française en cause.
Pour ce qui est de l’Hyper-Cacher de Vincennes, la chaîne de secours habituelle a pu être mise en place et la médicalisation de l’avant a été assurée concomitamment par les médecins de la BSPP affectés à la Brigade d’Intervention de la préfecture de Police de Paris et ceux du RAID qui a donné l’assaut. Cet événement très médiatisé suivit en direct par toutes les chaînes d’information a donné lieu à la mise en place d’une chaîne de commandement intégré sous l’autorité du Préfet de Police de Paris. L’importance de la communication entre les différents services de santé a été mise en avant.
– ...et sur ceux de Liège, de Nanterre et de Toulouse
La réponse médicale lors des fusillades de Liège, de Nanterre et de Toulouse a été successivement détaillée par les Dr Stéphane Degèves, François Templier, Anne-Marie Arvis et Jean-Louis Ducassé. A chaque fois il a été souligné la nécessité de s’assurer de la sécurisation des lieux avant d’engager des secours médicaux pour éviter ce que les anglo-saxons appellent le « go and die » pour les équipes de secours non protégées. Il convient aussi de s’approprier le contexte pour dimensionner correctement les moyens, de s’adapter en modifiant le schéma quotidien de régulation médicale d’acceptation des patients par les hôpitaux d’accueils mais en gardant à l’esprit que le bon patient doit être amené au bon endroit dans de bonnes conditions et surtout dans les meilleurs délais pour limiter les décès.
– Le principe du "damage control"
Le concept de "Damage control" a été présenté par les Professeurs Benoit Vivien et Jean-Pierre Tourtier. Le "damage control" chirurgical est une pratique de prise en charge de victimes en choc hémorragique traumatique dont le principe est une intervention chirurgicale de sauvetage en urgence limitées aux lésions abdominales dans un premier temps par une laparotomie écourtée et aux lésions thoraciques ou des membres présentant un risque vital. Le traitement chirurgical complet et définitif des lésions est réalisé secondairement après stabilisation des désordres hémodynamiques et de la coagulation.
Cette stratégie chirurgicale s’inscrit désormais dans un concept plus large de "damage control rescucitation" en unité de soins intensifs et de "damage control ground zero" pour la prise en charge en pré hospitalier.
Le terme d’abord associé à la première explosion nucléaire le 16 juillet 1945dans le Nouveau Mexique est devenu iconique après l’attentat du World Trade center et de fait doit être compris comme in situ, sur les lieux de l’évènement. Il s’agit de prendre immédiatement en compte la triade létale :
- Hypothermie
- Acidose
- Coagulopathie
Cela passe avant tout par un contrôle multifactoriel de l’hémorragie.
Les modalités pré hospitalières ou phase "ground zero" consistent en une lutte contre l’hypothermie avec mise en place de couverture isotherme, un contrôle des hémorragies externes avec pose rapide d’un garrot, une stratégie d’hypotension permissive pour les hémorragies internes en évitant les perfusions massives délétères parce qu’elles aggravent le saignement et la coagulopathie et un recours rapide (éventuel) aux vasopresseurs si il y a un traumatisme crânien associé. La stratégie transfusionnelle a aussi évolué avec un apport précoce de facteurs de coagulation et de plaquettes voire de sang total. En pré hospitalier il y a lieu d’administrer rapidement des agents hémostatiques car les études montrent qu’il n’y a plus de bénéfice au-delà de 3 heures. L’utilisation de facteur VII activé reste malheureusement exceptionnelle en raison de son prix élevé mais est conseillée. La stratégie transfusionnelle la meilleure serait un ratio de concentré de globules rouges / plaquettes/ plasma frais congelé de 1/1/1.
– Garrot tactique et pansement hémostatique
L’hémostase de l’avant a été présentée par le Dr Travers de la BSPP ; elle découle de l’expérience acquise en Afghanistan et en Irak. L’utilisation large et précoce du garrot, abandonné depuis plusieurs dizaines d’année en pratique civile de peur de lésions secondaires, a permis chez les blessés de guerre de réduire significativement la mortalité quasi sans complications si le garrot est maintenu moins de 2 heures. Un nouveau type de garrot avec tourniquet est préconisé.
Par ailleurs plusieurs types de pansements imprégnés de produits hémostatiques ont été développés permettant un packing des plaies pour lesquelles la lésion hémorragique est non accessible au garrot.
– L’hôpital face aux victimes de fusillades
La fonction de coordination du parcours de soins des blessés lors de fusillades a été présentée par le Dr Jean-Sébastien Marx du SAMU75 et l’organisation de l’accueil par le Dr Mathieu Raux de l’hôpital La Pitié-Salpêtrière. Les points clés sont l’alerte précoce des salles de réveil et des blocs opératoires pour shunter le processus habituel d’admission et de confier ces victimes en état de choc hémorragique à l’équipe pluridisciplinaire composée des chirurgiens viscéraux et traumatologues et des radiologues interventionnels. Il faut aussi savoir parfois éviter de perdre du temps avec de l’imagerie qui risque de retarder le traitement et nuire au patient. L’organisation en cas d’afflux massif est facilitée par une équipe médico-technique affectée à chaque victime et portant pour chacun de ses membres une chasuble de la même couleur ce qui permet de rapidement identifier qui s’occupe de quel patient sans confusion.
Enfin le Dr Didier Cremniter, psychiatre référent national CUMP, a présenté un autre aspect de l’intervention des médecins hospitaliers lors de ces fusillades psychologiquement très traumatisantes pour les victimes, les impliqués, les familles... et les soignants. Les cellules d’urgences médico-psychologiques ont montré dans ce domaine leur pertinence. Pour la fusillade de Charlie hebdo la stratégie mise en place a été d’utiliser les services de l’Hôtel de Dieu pour la prise en charge en dehors du périmètre immédiat de la fusillade.
– Quand les urgentistes français se rapprochent des anglo-saxons
Cette journée très riche s’est conclue par une intervention du Commissaire divisionnaire Gilles Laborie qui a expliqué le dispositif d’intervention spécialisée du Ministère de l’Intérieur et ses spécificités parisiennes.
La gestion de ces crises doit se faire à la fois verticalement avec une information circulant du terrain vers les autorités centrales mais aussi horizontalement pour coordonner l’action entre les différents services intervenants.
A Paris et en petite couronne l’ensemble des moyens est sous les ordres du Préfet de Police directeur des opérations de secours, la BSPP est chargée d’organiser le tri, l’évacuation et d’une manière générale le secours aux victimes en collaboration avec les SAMU qui s’occupent de la régulation et du parcours de soins vers les hôpitaux. Les périmètres de sécurité, la matérialisation des itinéraires pour faciliter l’évacuation des victimes et l’acheminement des renforts relèvent du commandant des opérations de police et de circulation. Et c’est le commandant des opérations de police judiciaire et ses collaborateurs, après avoir avisé le Procureur de la République, qui procède à l’identification et l’enregistrement des victimes et des témoins et procède aux premières investigations judiciaires. Les interventions sont réalisées soit par la BRI, le RAID et ses antennes en province ou le GIGN et les pelotons d’interventions interrégionaux de la Gendarmerie chacun en fonction de sa compétence territoriale. Pour les forces de l’Ordre, l’intervention est considérée comme une urgence absolue lors d’une tuerie en cours et relative pour les autres cas lorsque le dispositif peut se mettre en place.
Le Professeur Bertrand Ludes, récemment nommé à la tête de l’Institut de Médecine Légale de Paris a mis en perspective l’approche médico-légale qui vise à déterminer le plus exactement possible les causes exactes du décès à travers une analyse précise des lésions et les conditions et la chronologie dans lesquelles les tirs sont opérés. Bertrand Ludes a insisté sur le rôle nouveau dans l’analyse balistique de l’imagerie post-mortem en particulier la scannographie.
Une fois de plus la Société Française de Médecine de Catastrophe
a su, sous l’impulsion du Médecin Général Henri Julien, son dynamique président, réunir un panel de spécialistes autour d’une actualité brûlante mais riche en enseignements.
Au total, il faut surtout retenir la nécessité pour les forces de l’ordre et les services de secours de travailler ensemble chacun devant connaître les impératifs de l’autre pour éviter que ces situations ne dégénèrent en drames absolus.
On voit aussi que de plus en plus les médecins urgentistes français se rapprochent des anglo-saxons avec des modalités de réanimation préhospitalière initiales limitées aux gestes de survie pour être "just in time" c’est à dire pas plus de 10 minutes de prise en charge sur les lieux et en moins de 20 minutes au bloc opératoire avec un transport rapide vers une structure chirurgicale adaptée.
- Dr Francis Leroy (jim.fr)
- Références
1) Tourtier JP, Pelloux P, Dang Minh P, Klein I, Marx JS, Carli P. Charlie Hebdo attacks : lessons from the military milieu. Am J Emerg Med 2015 http://dx.doi.org/10.1016/j.a.jem.2015.03.026
2) Tourtier JP, Palmier B, Tazarourte K, Raux M, Meaudre E, Ausset S et coll. : Le concept de damage control : extension préhospitalière du paradigme. Ann Fr Anesth Reanim 2013 ; 32 :520-6
— -
Un rapport de 2007 réalisé par l’Institut Universitaire des Hautes Etudes Internationales de Genève, estimait qu’il y aurait entre 650 et 850 millions d’armes de poing sur Terre. En tête, arrivent les États-Unis avec pratiquement une arme par habitant (soit près de 290 millions d’armes). Viennent ensuite le Yemen (61 millions), la Finlande (56 millions), la Suisse (46 millions) et l’Irak (39 millions). La France est comparable à de nombreux pays européens avec en moyenne 32 armes pour 100 habitants soit environ 20 millions d’armes.
A voir le site non officiel sur la police scientifique
A lire, les sujets en relation
Humanitaire : les compétences exigées pour les infirmiers d’urgence
17.10.22
Dans l’optique de renforcer les prises en charge des populations en situation d’urgence humanitaire, le Conseil International des Infirmières (CII) publie un document présentant les compétences de base pour les infirmières engagées dans les équipes médicales d’urgence.
Elles viennent compléter celles définies en novembre 2019 en cas de catastrophe et s’inscrivent dans le prolongement de la classification et des normes techniques minimales de l’Organisation mondiale de la santé (OMS) pour les équipes médicales d’urgence. L’objectif : établir des standards de compétences pour l’ensemble des équipes amenées à délivrer des soins d’urgence, en particulier dans des contextes d’aide internationale.
Des standards de soin minimums
Désastres météorologiques, épidémies, conflits…, les événements générateurs de situations d’urgence sont nombreux et appelés à se multiplier. Or les infirmiers" travaillent en première ligne de ces catastrophes, qu’elles soient d’origine humaine ou naturelle", rappelle le CII dans un communiqué. Ils sont ainsi fréquemment intégrées aux équipes d’urgence déployées pour aider les populations touchées et leur fournir des soins directs, et font partie des premiers intervenants. "Tout professionnel de santé venant d’un autre pays pour prodiguer des soins dans un contexte de catastrophe doit faire partie d’une équipe qualifiée, formée, équipée et dotée de ressources, et répondre aux normes minimales acceptables pour exercer", note-t-il. Plus spécifiquement, les infirmiers remplissent sur le terrain des missions critiques : agents de triage, coordonnateurs de soins et de services, fournisseurs d’informations et d’éducation à la santé, notamment.
Une pluralité de compétences ciblées
Le document liste donc un certain nombre de compétences de niveau 3 à posséder, divisées en 8 axes : préparation et planification, communication, systèmes de gestion des incidents, sûreté et sécurité, évaluation, intervention, rétablissement, et droit et éthique. Elles vont ainsi de la capacité à faire preuve de leadership dans la planification et l’évaluation des situations d’urgence au recueil des informations cliniques, en passant par la nécessité de s’assurer que l’intervention infirmière s’inscrit bien dans le cadre légal du pays où elle se déroule. "Nous espérons que nos nouvelles compétences de base pour les infirmières engagées dans les équipes médicales d’urgence contribueront à préciser le rôle des infirmières de pratique avancée spécialisées dans les catastrophes, et à garantir le plus haut niveau de soins dans la riposte aux catastrophes", réagit par ailleurs le Dr Pamela Cipriano, présidente du CII.
Source : infirmiers.com
— -
Arnaud BASSEZ
IADE-formateur AFGSU
Administrateur